Salud
Enfermedades del sistema digestivo
ENFERMEDADES DEL SISTEMA DIGESTIVO
Se deben establecer normas para prevenir malestares del aparato digestivo. En líneas generales, lo primero que se recomienda es evitar toda clase de abusos, tanto en la comida como en la bebida.
Los estrados emocionales producen cambios notorios en las paredes estomacales y en todo el proceso digestivo.
El aparato digestivo está estrechamente relacionado con el medio ambiente y la mayoría de las enfermedades que en él se producen se deben en gran medida a efectos externos (virus, bacterias, tensiones, etc.). El evitarlas depende mucho del cuidado que cada uno tenga con su aparato digestivo.
TRANSTORNOS GASTROINTESTINALES
-
Dolor abdominal:
El dolor puede presentarse en cualquier parte del aparato digestivo, desde la boca o garganta hasta la pelvis y el recto. A veces, el dolor indica un problema leve como ingerir alimentos en exceso. En otros, puede ser la advertencia inicial de un trastorno más grave, que podría requerir tratamiento médico.
-
Dispepsia:
Digestión difícil o dolorosa, resultado del fallo de alguna fase del proceso normal digestivo. Su origen puede estar en un trastorno físico o emocional. Las causas físicas son gastritis, úlceras, o inflamaciones de la vesícula biliar. Los síntomas pueden ser: sensación de pesadez en la boca del estómago, gases, estreñimiento, diarrea, náuseas, o ardores. Las molestias se pueden acompañar de cefaleas o mareos. El tratamiento que se prescribe depende de la causa específica y comprende la administración de fármacos y la instauración de una dieta especial.
-
Indigestión y Acidez:
La indigestión es un término común que se utiliza para describir molestias físicas del tracto gastrointestinal superior, asociadas con la ingestión de alimentos sólidos o líquidos. Los síntomas son: ardores o acedías, acidez, eructos, distensión gaseosa, flatulencia, sensación de plenitud, presión, náuseas y vómitos.
La acidez se produce porque el esfínter (banda circular de músculos en el extremo inferior dl estómago), no cierra normalmente el extremo superior del estómago, permitiendo que el ácido del estómago pueda ascender al esófago y provocar irritación.
Son varios los factores que causan la acidez. El sobrepeso hace que haya presión excesiva en el abdomen. Los alimentos grasos o condimentados, bebidas alcohólicas, cafeína, menta, chocolate, nicotina, jugos cítricos y tomate relajan el esfínter o irritan el esófago. Comer en exceso o acostarse después de comer también pueden facilitar el reflujo ácido.
-
Dolor Cólico:
Dolor abdominal agudo; es un síntoma de distintos trastornos. Cuando es de origen intestinal, se caracteriza por contracciones espasmódicas e irregulares de las fibras musculares del intestino. Con frecuencia los cólicos intestinales se deben a infección, obstrucción, ingestión de alimentos irritantes, o fármaco-laxantes. Se sabe poco sobre la etiología de los cólicos del lactante, aunque se sospecha que su origen está en los gases y trastornos de la digestión. El cólico renal se produce por el paso de un cálculo, o piedra, desde el riñón, a través del uréter, hasta la vejiga urinaria; este descenso es muy doloroso. El cólico biliar es consecuencia del paso de un cálculo biliar, desde la vesícula biliar hacia los conductos biliares. Los síntomas del cólico se confunden con frecuencia con los de la apendicitis y la peritonitis.
-
Estreñimiento:
Desde un punto de vista médico, el estreñimiento es la evacuación de excremento endurecido menos de 3 veces por semana. Asimismo, es posible experimentar distensión abdominal, y a veces, molestias de contracción abdominal.
El estreñimiento es un síntoma, no una enfermedad. Al igual que la fiebre, este problema puede ocurrir cuando uno de muchos factores disminuyen la velocidad de tránsito de los alimentos del intestino grueso. Entre estos factores se incluyen la ingestión insuficiente de líquidos, dieta inadecuada, hábitos de defecación irregulares, edad, falta de actividad, embarazo y enfermedades, tales como cáncer, trastornos hormonales, enfermedades cardíacas o insuficiencia renal. Además, diversos medicamentos pueden causar estreñimiento.
Aunque el estreñimiento puede ser molesto, la situación en sí rara vez es grave. Sin embargo, en caso de persistir puede originar complicaciones, como las hemorroides y grietas en al ano, comúnmente llamadas fisuras.
-
Diarrea:
Alteración del ritmo intestinal que se acompaña de deposiciones semilíquidas. Se trata en general de un proceso transitorio cuya causa más frecuente son las infecciones víricas o bacterianas. También puede ser producida por la toma de sustancias tóxicas que lesionan el intestino, por situaciones de tensión emocional o por estados nerviosos alterados. Procesos inflamatorios intestinales como la enteritis, la colitis, el cólera, la fiebre tifoidea, la disentería bacilar o amebiana, o las parasitaciones intestinales por gusanos pueden producir cuadros diarreicos de larga evolución. La pérdida de líquidos en este proceso puede producir deshidratación y shock, que son a veces graves en los niños pequeños.
La diarrea infecciosa es muy contagiosa. Es factible contraer una infección viral por contacto directo con una persona infectada. Los alimentos y agua contaminados con bacterias y parásitos también pueden diseminar las infecciones diarreicas.
-
Flatulencia:
Presencia de cantidades excesivas de gas en el estómago o en el intestino.
La mayor parte del gas presente en el estómago está constituido por nitrógeno y oxígeno atmosféricos, que han sido ingeridos por el individuo. El nitrógeno no se puede absorber y queda libre en el intestino. Dentro del intestino se forman otros gases adicionales, sobre todo dióxido de carbono, metano e hidrógeno. El dióxido de carbono se produce por fermentación y se absorbe en gran parte. Los otros gases se producen por la digestión incompleta de alimentos ricos en almidón o en celulosa, como las legumbres o las coles. Estos gases son expelidos al exterior desde el recto en forma de flato. El olor desagradable del flato es producido por varios compuestos azufrados, sobre todo por tioles. Los tioles son alcoholes en los que el átomo de oxígeno ha sido reemplazado por un átomo de azufre. La presencia de grandes cantidades de gas en el estómago o en el intestino pueden originar distensión y dolor.
-
Hernias:
Salida total o parcial de un órgano o estructura a través de la pared de la cavidad que lo contiene. Se clasifican según la estructura o según la localización. Así, la hernia inguinal, la más frecuente, es la salida de asas intestinales a través de la pared abdominal en el área inguinal. Una hernia diafragmática o hernia de hiato es aquella en que parte del estómago o un asa intestinal penetran en la cavidad torácica a través de una abertura del diafragma. En una hernia umbilical el intestino o su recubrimiento membranoso (el omento) pasan, a través de la pared abdominal, bajo la piel del ombligo.
Las hernias se suelen desarrollar a causa de un esfuerzo excesivo en cavidades cuya pared está debilitada.
Las hernias inguinales causan problemas al realizar esfuerzos intensos o al comprimir la masa abdominal (toser, defecación, etc.): aumentan de tamaño progresivamente y producen un dolor moderado. Las hernias intraabdominales son dolorosas. Las hernias se consideran reducibles cuando desaparecen de forma espontánea o con una suave presión y manipulación externa. En esta situación pueden tratarse, en los ancianos, mediante reducción y mantenimiento con un braguero inguinal (estructura ortopédica para contener las hernias). En los pacientes jóvenes el tratamiento es quirúrgico. Cuando una hernia no puede reducirse se denomina incarcerada; suelen ser dolorosas y deben ser operadas. Si la presión dentro de la hernia o un "arrollamiento" de su contenido obstruyen el flujo sanguíneo a las estructuras herniadas, la hernia se llama estrangulada; es muy dolorosa, constituye una urgencia quirúrgica, pues en pocas horas conduce a la gangrena de los tejidos de la hernia. La cirugía busca reducir la hernia y reforzar la pared de la cavidad con suturas o mallas sintéticas.
-
Cálculos:
Concreción formada en el cuerpo, principalmente en la vesícula biliar o en el tracto urinario.
La mayoría de los cálculos biliares no se acompañan de síntomas. Los cálculos que bloquean los conductos que conectan la vesícula biliar con el hígado y el intestino delgado pueden ser muy doloroso y potencialmente peligrosos.
La vesícula biliar almacena bilis, líquido digestivo que se produce en el hígado. La bilis se transporta al intestino delgado y ayuda a la digestión e las grasas. La vesícula biliar sana posee cantidades equilibradas de ácidos biliares y colesterol. Los cálculos biliares suelen formarse cuando se eleva la concentración de colesterol.
Los cálculos biliares pueden producir dolor intenso y repentino hasta de varias oradse duración. Es usual que el dolor se inicie después de comer. Comienza en la parte superior derecha del abdomen y puede desplazarse a la espalda o al hombro derecho. A veces, se acompaña de fiebre y náuseas. Al ceder el dolor, persiste una sensación de malestar leve en la porción superior derecha del abdomen. Cuando un cálculo bloque los conductos biliares, la piel y la blanca de los ojos suelen tornarse amarillentas (intericia). También son posibles la aparición de fiebre o la evacuación de heces pálidas, similares a la arcilla.
El 20% de los cálculos biliares son de bilirrubina y el 80% de colesterol o mixtos. Los primeros son más frecuentes en poblaciones asiáticas y rurales, y en personas que padecen enfermedades hemolíticas o cirrosis alcohólica. Los de colesterol son más frecuentes en occidentales, obesos, mujeres, dietas de adelgazamiento y uso de fármacos hipolipemiantes.
-
Abdomen Agudo:
Situación clínica que se presenta como una molestia abdominal aguda, cuyo síntoma principal es el dolor, que sugiere una enfermedad que pone en peligro la vida del enfermo y que, por este motivo, casi siempre debe resolverse mediante una intervención quirúrgica de urgencia. Por tanto, los dos factores fundamentales a destacar en este cuadro clínico son la rapidez de la instauración del cuadro (proceso agudo) y el hecho de que se trata de una situación que pone en peligro la vida de la persona.
Cuando un médico se encuentra ante un paciente con un cuadro de abdomen agudo, de una forma rápida y eficaz debe determinar si está o no indicado el tratamiento quirúrgico. A veces resulta difícil, sobre todo teniendo en cuenta que muchas situaciones se presentan con escasos signos que orienten hacia una irritación peritoneal evidente y que, en un principio, sugieran la necesidad de considerar el cuadro como quirúrgico.
Para comprender el cuadro clínico hay que seguir una serie de pasos que permitan llegar a una orientación diagnóstica: la forma de inicio de las molestias, ya que si éste es muy repentino y de gran intensidad hará pensar en un cuadro grave y probablemente de solución quirúrgica; la duración y el tipo de dolor, pues los dolores de tipo cólico (oscilantes y episódicos) indican un cuadro de obstrucción, inflamación o alteraciones de la motilidad de una víscera hueca; la intermitencia del dolor; la localización; la irradiación; así como qué factores alivian o agravan el dolor. El aspecto de las heces y la sintomatología que acompaña al dolor, como la fiebre, los vómitos o el hipo, resultan también importantes en el establecimiento del diagnóstico.
Las causas más frecuentes de abdomen agudo en un adulto son los cólicos biliares o colecistitis agudas, las pancreatitis agudas, las apendicitis agudas (la causa más frecuente en los niños), la obstrucción intestinal, la perforación de una víscera hueca y la diverticulitis aguda.
-
Gastritis:
Inflamación aguda o crónica de la mucosa del estómago. En la gastritis aguda se producen erosiones de las células superficiales de la mucosa, formaciones nodulares y a veces hemorragia de la pared gástrica. En la gastritis crónica se produce, además, una transformación progresiva de la mucosa a tejido fibroso (cicatricial o inflamatorio crónico). La enfermedad está acompañada por un descenso en la velocidad del vaciado gástrico (experimentado por el paciente como digestiones lentas o pesadas) y de pérdida de peso. Las causas más frecuentes de la gastritis son el abuso del alcohol, el tabaco y las bebidas excitantes (café, té, refrescos de cola), una secreción excesiva de ácido clorhídrico en el jugo gástrico, y varias infecciones entre las que se encuentran la sífilis, la tuberculosis y algunas infecciones fúngicas. Se ha demostrado recientemente que la bacteria Helicobacter pylori está presente en la mucosa gástrica y duodenal hasta en el 80% de los pacientes con gastritis y úlceras pépticas (de estómago o duodeno): este descubrimiento ha revolucionado el tratamiento de estas enfermedades, hasta el punto de que los antibióticos han pasado a ser uno de sus pilares básicos. El estrés psicológico también está implicado en el desarrollo de la gastritis.
-
Colon Irritable:
También denominado síndrome del intestino irritable o colon espástico, proceso en el que se alternan episodios de estreñimiento y diarrea, acompañados de intenso dolor abdominal y una gran variedad de síntomas, de causa desconocida. Algunos casos pueden tener su origen en una alteración del músculo liso del colon. De un 30% a un 50% de los pacientes que acuden a las consultas de gastroenterología en Europa occidental podrían padecer esta enfermedad, que tiene una extensión mundial. La 'diarrea' no es tal diarrea, puesto que no existe un aumento en el volumen de las heces; el agua es absorbida con normalidad y en general no aparece sangre con las deposiciones. Sí que puede aparecer mucosa en las heces, y existe la sensación subjetiva de que no ha habido una evacuación intestinal completa tras la defecación. Las recaídas en este proceso se relacionan a menudo con el estrés.
Algunas diarreas infecciosas (como las producidas por Shigella) pueden tener como secuela la aparición de colon irritable una vez resuelta la infección, aunque no parece que se produzca ninguna alteración permanente de la mucosa intestinal. Aunque no se ha demostrado relación causal entre el síndrome del intestino irritable y la cantidad de fibra en la dieta, algunos pacientes mejoran cuando se instituye una dieta rica en fibra; otros pacientes mejoran con la reducción del contenido de carbohidratos y la eliminación del pan blanco de la dieta.
-
Enteritis:
Enfermedad inflamatoria del intestino. Se puede manifestar por dolor abdominal, punzadas, fiebre, pérdida de apetito (anorexia), náuseas y diarrea. La enteritis crónica por antonomasia es la llamada ileítis terminal o enfermedad de Crohn; se trata de una enfermedad autoinmune que precisa de tratamiento inmunosupresor y a veces de cirugía. Las enteritis agudas, aunque suelen ser poco duraderas, autolimitadas y menos graves, son debilitantes, sobre todo en los niños y en los ancianos, y en ocasiones llegan a poner en peligro la vida del enfermo por deshidratación aguda. Las enteritis agudas pueden estar causadas por irritación química, alergias o alteraciones emocionales; pero su causa más frecuente son las infecciones, bien virales, más benignas, o bien bacterianas, como la fiebre tifoidea y la disentería.
-
Apendicitis:
Inflamación aguda del apéndice vermicular, tubo de 1-2 cm de diámetro y de 5 a 15 cm de longitud con final en forma de fondo de saco y que nace del ciego (primera porción del intestino grueso). El ciego, y por tanto el apéndice, están situados en el cuadrante inferior derecho del abdomen. El apéndice, en el ser humano, es un resto filogenético cuya función queda reducida a ser asiento de algunas formaciones de tejido linfoide (encargado de las funciones inmunes); su extirpación no causa alteración patológica. La causa más habitual de la apendicitis es una infección de la pared del apéndice; sin tratamiento, la infección acaba destruyendo la pared del apéndice y perforándolo, y entonces el contenido intestinal se vierte en la cavidad abdominal, originándose una peritonitis. La apendicitis es una enfermedad frecuente en los adultos jóvenes, pero puede aparecer a cualquier edad. Sus síntomas típicos son: dolor abdominal (especialmente en el cuadrante abdominal inferior derecho), fiebre, náuseas y vómitos, estreñimiento y diarrea. El tratamiento consiste en la extirpación quirúrgica del apéndice (apendicectomía).
-
Peritonitis:
Inflamación de la membrana que tapiza la cavidad abdominal y los órganos contenidos en ella. Suele ser una enfermedad aguda, causada por una infección cuyo origen es una perforación intestinal, como la rotura del apéndice o de un divertículo. También se puede deber a la presencia de sustancias irritantes, como ácido gástrico procedente de una úlcera perforada, o bilis que proviene de la rotura de la vesícula biliar o de la laceración del hígado. La peritonitis localizada se observa con más frecuencia en la pelvis a partir de una infección de la trompa de Falopio o de la rotura de un quiste ovárico. La peritonitis es a veces consecuencia del derrame de pus en la cavidad abdominal procedente de la rotura de un absceso. Esto se produce algunas veces tras cirugía intestinal con supuración de la herida quirúrgica, o a partir de una herida por arma blanca que atraviesa la pared abdominal. En ocasiones, se debe a una inflamación de la membrana peritoneal, como en el fracaso renal, la fiebre reumática y el lupus eritematoso. El síntoma principal es un dolor abdominal agudo que se agrava con los movimientos. Con frecuencia el paciente tiene náuseas y vómitos, y está febril. Los casos graves de peritonitis aguda sin tratamiento suelen ser mortales. El tratamiento está dirigido a la causa subyacente. Hay que administrar, además, líquidos intravenosos y antibióticos.
-
Hemorroides y Sangrado Rectal:
Varicosidad (dilatación o aumento de tamaño) de una vena del plexo superficial del recto o del ano. Las del recto son las hemorroides internas y las del ano las externas. Las internas, cuando aumentan mucho de tamaño, pueden salir al exterior por el orificio anal, e incluso estrangularse. Una hemorroide, como en cualquier varicosidad, puede trombosarse: ésta es especialmente dolorosa.
Las hemorroides o almorranas producen, en ocasiones, picor, escozor o dolor en el recto y en el ano y sangran con frecuencia. Los síntomas se agravan tras la defecación, en especial con las heces duras. El sangrado crónico puede acabar produciendo anemia.
Están relacionadas con el estreñimiento habitual y con las gestaciones. La vida sedentaria y el estrés mental son factores agravantes. El tratamiento sintomático comprende los supositorios y las pomadas astringentes antihemorroidales, los corticoides (ambas sustancias con efecto antiinflamatorio local), la dieta rica en fibra vegetal, los laxantes suaves y los baños de asiento (calientes o fríos según la fase). Cuando el dolor no se controla con tratamiento médico se pueden eliminar las hemorroides mediante cirugía, láser o esclerosis con nitrógeno líquido o con inyección de sustancias esclerosantes.
Las hemorroides pueden producirse por el levantamiento de objetos de objetos pesados, obesidad, embarazo, parto, estrés y diarrea. Este padecimiento al parecer se trasmite en familias.
Además de las hemorroides, la hemorragia por el recto puede ocurrir por otras razones, algunas de ellas graves. La expulsión de materia fecal seca y endurecida lesiona el recubrimiento anal. Las infecciones del revestimiento del recto o las diminutas grietas o desgarros en el revestimiento anal, llamadas fisuras anales, constituyen otra posibilidad de sangrado rectal.
Las heces fecales de color negro o marrón, o la sangre de color rojo brillante en ellas, podrían reflejar hemorragias más extensa en otra parte del tubo digestivo. Entre las causas de tal sangrado se incluyen pequeños sacos que sobresalen en el interior del intestino grueso (llamados divertículos), úlceras, pequeñas excrecencias denominados pólipos, cáncer y algunas enfermedades intestinales crónicas
A: Pólipo
B: Hemorroides
C: Fisura anal
-
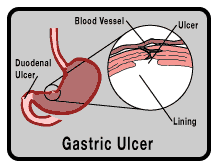
Úlcera.
Inflamación superficial producida por la destrucción de la piel o de membrana mucosa. Las úlceras de la piel pueden asociarse con diferentes enfermedades crónicas, como la diabetes, trastornos cardiacos y renales, varices, sífilis, lepra, tuberculosis y cáncer. Las úlceras gastrointestinales aparecen en la gastritis crónica, colitis ulcerosa y fiebre tifoidea. Las úlceras pépticas o gastroduodenales son úlceras del estómago (gástrica) o del intestino delgado (duodeno). Además del dolor producido por la úlcera, éstas pueden dar lugar a complicaciones como la hemorragia por erosión de un vaso sanguíneo importante, perforación de la pared del estómago o intestino, con el resultado de peritonitis y obstrucción del tracto gastrointestinal por espasmo o inflamación en la zona de la úlcera.
La causa directa de las úlceras pépticas es la destrucción de la mucosa gástrica o intestinal por el ácido clorhídrico, que suele estar presente en los jugos digestivos del estómago. Se cree que la infección por Helicobacter pylori tiene un papel importante en la aparición de úlceras en estómago o duodeno. La lesión de la mucosa gástrica y la alteración de la misma por fármacos, como los antiinflamatorios no esteroideos, son también factores responsables en la formación de la úlcera. Otros factores importantes en la formación y exacerbación de la úlcera duodenal son el exceso de ácido clorhídrico, la predisposición genética, el abuso de tabaco y la tensión psicológica (véase Alteraciones producidas por el estrés) Se utilizan diferentes medicamentos en el tratamiento de la úlcera. Los antiácidos son útiles para neutralizar el exceso de ácido. Otros fármacos como la cimetidina y ranitidina bloquean la acción de la histamina, que estimula la producción de ácido, y se ha comprobado que inducen la curación de la úlcera en muchos pacientes. El omeprazol inhibe la secreción de ácido al interferir con el mecanismo celular que lo bombea hacia el estómago. Los compuestos de bismuto y los antibióticos pueden ser útiles para erradicar la infección por Helicobacter pylori, aceleran la cicatrización y reducen la tasa de recidivas. El sucralfato forma una capa protectora que cubre la mucosa del estómago e intestino. El misoprostol es efectivo contra las úlceras gástricas causadas por medicamentos antiinflamatorios no esteroideos. El abandono del tabaco también puede acelerar el proceso de cicatrización. Se deben evitar el alcohol y la cafeína, aunque la dieta blanda no suele ser muy eficaz. En los casos más graves es necesaria la cirugía.
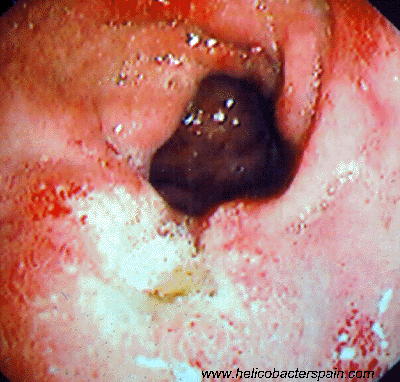
Ulcera en el duodeno
-
Diverticulitis:
Grupo de trastornos que afectan fundamentalmente al colon (intestino grueso), en el que se produce la inflamación de pequeñas bolsas de membrana mucosa (el revestimiento interior del intestino) que se proyectan hacia el exterior en áreas débiles de la pared. Esas bolsas se llaman divertículos. Cuando los divertículos no presentan complicaciones, el trastorno se conoce como diverticulosis y no produce síntomas. Cuando los divertículos están asociados a espasmos en el intestino u otros síntomas, el trastorno se conoce como enfermedad diverticular dolorosa. Cuando los divertículos se inflaman, se conoce como diverticulitis.
La diverticulitis se produce cuando la abertura de un divertículo es bloqueada por heces y el interior se inflama. Los síntomas que aparecen son dolor, sensibilidad y fiebre. En los casos graves, se producen abscesos y a veces obstrucción del intestino; en algunas ocasiones se forma un paso de material desde el colon hasta la vesícula, la vagina o el intestino delgado. Esa conexión anormal recibe el nombre de fístula. Cuando una fístula permite que el contenido del intestino pase a la cavidad abdominal, se produce una peritonitis.
-
Cirrosis:
Enfermedad crónica del hígado que cursa con destrucción irreversible de las células hepáticas. La cirrosis es la fase final de muchas enfermedades que afectan al hígado. Se caracteriza por áreas de fibrosis (cicatriz) y muerte de los hepatocitos (células hepáticas). Sus consecuencias principales son el fracaso de la función hepática y el aumento de la presión sanguínea en la vena porta (que transporta la sangre desde el estómago y tubo digestivo al hígado). En Europa occidental, el alcohol y la hepatitis B son la causa principal de la cirrosis. En el Reino Unido, dos tercios de los casos son debidos al alcohol; en países donde el consumo de alcohol es menor (por ejemplo en los países islámicos), la incidencia de cirrosis disminuye de forma paralela. Pacientes cuyo consumo de alcohol no alcanza el grado de alcoholismo pueden padecer lesiones hepáticas producidas por el alcohol. Un 30% de los casos de cirrosis son de causa desconocida (podrían deberse a otras hepatitis virales como la hepatitis C). El cáncer primitivo hepático puede ser una complicación de la cirrosis hepática.
-
Hepatitis:
Inflamación aguda del hígado. Puede ser producida por una infección, habitualmente viral, por sustancias tóxicas o por fármacos. La sustancia tóxica que más daña el hígado es el alcohol: la ingestión excesiva aguda produce una hepatitis aguda, y la ingestión excesiva crónica produce en un primer momento un hígado graso, más adelante una hepatitis crónica y, por último, una cirrosis alcohólica. Los fármacos de eliminación o de metabolismo hepático pueden dañar los mecanismos bioquímicos de los hepatocitos —células hepáticas— originando una hepatitis aguda farmacológica y más adelante una hepatitis crónica similar a la de los tóxicos. Existen diferentes tipos de hepatitis :
-Hepatitis Virales: Los virus que infectan el hígado son de varios tipos. Algunos de ellos inducen (no en todos los pacientes) inmunidad para toda la vida, pero sólo para ese tipo de virus.
-Hepatitis A Se transmite por vía digestiva (manos, alimentos, agua o excreciones contaminadas). Sus brotes se suelen producir en comedores públicos, en especial durante la infancia. En algunos países (por ejemplo, en América Central) es endémica: la padece toda la población (que por tanto está inmunizada a partir de la infección aguda) y el visitante corre grave riesgo de contraer la enfermedad. Los individuos con hepatitis A pueden contagiar la enfermedad a otras personas hasta dos semanas antes de que aparezcan los síntomas. Además de las manifestaciones generales propias de una hepatitis, como náuseas, fatiga e ictericia, la hepatitis A puede cursar también con diarrea. No existe un tratamiento efectivo frente a la hepatitis A. La mayoría de los enfermos se recuperan de la enfermedad sin secuelas, aunque algunos pocos casos pueden requerir un transplante hepático.
-Hepatitis B: Se transmite por contacto sexual y por vía placentaria (de la madre al feto). También se transmite por sangre contaminada con el virus de la hepatitis (Hepadnavirus) o productos que han estado en contacto con ella: transfusiones con sangre no analizada (en la mayoría de los países es obligatorio comprobar la ausencia del virus en la sangre), jeringas y agujas no estériles (debe usarse material desechable), navajas de afeitar o rasurar, cepillos de dientes, y material odontológico o quirúrgico no estéril. El virus se halla en casi todos los fluidos corporales de las personas infectadas: saliva, lágrimas, semen, leche, líquido sinovial, etc. Todos estos líquidos podrían llegar a ser infecciosos aunque mucho menos que el suero sanguíneo; así, la saliva podría ser una vía de transmisión del virus de la hepatitis B, aunque de escasa eficacia.
-Hepatitis C:El virus de la hepatitis C fue identificado en la década de 1980. Su vía de transmisión es igual que la de la hepatitis B y hasta que fueron descubiertos sus anticuerpos no fue posible detectar el virus en la sangre, por lo que su principal mecanismo de contagio fue a través de transfusiones de sangre. Hoy en día todas las bolsas de sangre se comprueban para rechazar las que están infectadas por hepatitis C. Algunos casos de hepatitis C se resuelven espontáneamente, pero el 80-85% de los casos progresan a una hepatitis crónica, que en muchos casos no cursa con síntomas por lo que la infección pasa inadvertida y sólo es detectada en un análisis de rutina.
-Otras hepatitis: El virus de la hepatitis E se encuentra en las heces y se transmite por vía digestiva, a través del agua o alimentos contaminados, como la hepatitis A, pero, a diferencia de ésta, no causa epidemias. El virus de la hepatitis G también ha sido identificado y en la actualidad se están realizando investigaciones sobre esta hepatitis.
-
Cólera:
Grave enfermedad infecciosa endémica en India y en ciertos países tropicales, aunque pueden aparecer brotes en países de clima templado. Los síntomas del cólera son la diarrea y la pérdida de líquidos y sales minerales en las heces. En los casos graves hay una diarrea muy importante, con heces características en "agua de arroz", vómitos, sed intensa, calambres musculares, y en ocasiones, fallo circulatorio.
El organismo responsable de la enfermedad es la bacteria Vibrio cholerae. La única forma de contagio es a través del agua y los alimentos contaminados por heces (en las que se encuentra la bacteria) de enfermos de cólera. Por tanto, las medidas de control sanitario son las únicas eficaces en la prevención de la enfermedad.
Algunos estudios experimentales han demostrado que la bacteria del cólera produce una toxina que estimula la secreción de líquido por el intestino delgado. Esta toxina es la causa de la gran pérdida de líquidos que se produce en el cólera. La búsqueda de una vacuna más eficaz sigue dos líneas de investigación diferentes: utilizar una toxina inactivada, o utilizar una vacuna de bacterias vivas atenuadas incapaces de producir la toxina.
-
Fiebre Tifoidea:
Enfermedad infecciosa aguda producida por el bacilo Salmonella typhi. Se contagia por la leche, el agua o los alimentos contaminados por heces de enfermos o portadores. Los portadores son personas sanas que sufren una infección asintomática y excretan periódicamente el bacilo. El esquema de transmisión epidemiológica se puede simplificar con las siglas DAME (dedos, alimentos, moscas y excretas).
El periodo de incubación varía de una a tres semanas. Las bacterias se acumulan en el intestino delgado y de ahí pasan al torrente sanguíneo. La entrada en sangre de la bacteria ocasiona los primeros síntomas: escalofríos, fiebre alta y postración. Los enfermos presentan además cefaleas, tos, vómitos y diarrea. La enfermedad remite de forma espontánea tras varias semanas en el 80% de los casos, pero en el 20% restante se complica con septicemia, focos de infección salmonelósica a distancia (neumonías, osteomielitis, abscesos hepáticos o cerebrales) o perforaciones de la mucosa digestiva con la subsiguiente hemorragia. Estas complicaciones pueden producir la muerte.
La incidencia de la enfermedad ha disminuido mucho con el análisis obligatorio de los suministros de agua y leche, con la higienización del agua (mediante su cloración) y con la pasteurización o esterilización de la leche (hoy en día es muy frecuente el proceso UHT —ultra high temperature—, por el que la leche se calienta a temperaturas muy altas durante un corto espacio de tiempo). Asimismo es esencial la detección y tratamiento de los portadores de salmonellas, operación que debe ser sistemática y obligatoria en todos los manipuladores de alimentos (personal de hostelería, comedores públicos, etc.). También es muy importante la mejora continua de los sistemas sanitarios de evacuación de heces y aguas residuales.
-
Disentería:
Enfermedad aguda o crónica del intestino grueso humano. Se caracteriza por deposiciones diarreicas acuosas de pequeño volumen, acompañadas con frecuencia por sangre y moco, y dolores abdominales intensos. Se pueden producir úlceras en las paredes intestinales. Cuando los gérmenes causantes atraviesan la pared intestinal y pasan a la sangre, se produce además fiebre. Esta diarrea está producida por la ameba Entamoeba histolytica o por bacilos del género Shigella.
-Disentería Amebiana: Causada por el parásito (ameba) Entamoeba histolytica, es endémica en muchos países tropicales, pero más debido a la falta de condiciones higiénicas que al clima o al calor. Es el tipo de disentería más frecuente en Filipinas, Indonesia y el Caribe, y se puede dar en algunos países de clima templado.
La disentería amebiana se transmite por el agua, por los alimentos frescos contaminados y por los portadores humanos sanos. Las moscas pueden transportar los quistes de ameba desde las heces de los enfermos hasta los alimentos. Cuando la enfermedad se hace crónica las amebas traspasan la pared intestinal y colonizan el hígado, formando abscesos hepáticos. En raras ocasiones se forman abscesos amebianos en otras localizaciones. Si se deja evolucionar, puede llegar a producir la muerte.
Para tratar la enfermedad se emplean varios fármacos: metronidazol, ementina y preparados de yodo. Los abscesos hepáticos deben ser tratados mediante cirugía.
-Disentería Bacilar: Está producida por algunas especies no móviles de bacterias del género Shigella. Esta forma de disentería también es más frecuente en las regiones tropicales del planeta con higiene deficiente, pero, como es más contagiosa, se producen brotes epidémicos en todo el mundo. Se trata de una diarrea autolimitada que rara vez sobrepasa la afectación intestinal; no obstante, la enfermedad es grave, especialmente en los niños y los ancianos. La disentería bacilar se propaga por contaminación del agua y los alimentos. Las heces de los enfermos y de los portadores sanos contienen grandes cantidades de bacterias. Las moscas transportan las bacterias en sus patas, en su saliva y en sus heces, y las depositan en los alimentos; al parecer las hormigas también pueden transmitir la enfermedad.
La enfermedad más grave que puede afectar al aparato digestivo, y que tiene una alta tasa de mortalidad, es el cáncer.
CÁNCER
Crecimiento tisular producido por la proliferación continua de células anormales con capacidad de invasión y destrucción de otros tejidos. El cáncer, que puede originarse a partir de cualquier tipo de célula en cualquier tejido corporal, no es una enfermedad única sino un conjunto de enfermedades que se clasifican en función del tejido y célula de origen. Existen varios cientos de formas distintas, siendo tres los principales subtipos: los sarcomas proceden del tejido conectivo como huesos, cartílagos, nervios, vasos sanguíneos, músculos y tejido adiposo. Los carcinomas proceden de tejidos epiteliales como la piel o los epitelios que tapizan las cavidades y órganos corporales, y de los tejidos glandulares de la mama y próstata. Los carcinomas incluyen algunos de los cánceres más frecuentes. Los carcinomas de estructura similar a la piel se denominan carcinomas de células escamosas. Los que tienen una estructura glandular se denominan adenocarcinomas. En el tercer subtipo se encuentran las leucemias y los linfomas, que incluyen los cánceres de los tejidos formadores de las células sanguíneas. Producen inflamación de los ganglios linfáticos, invasión del bazo y médula ósea, y sobreproducción de células blancas inmaduras. Estos factores ayudan a su clasificación.
El crecimiento canceroso se define por cuatro características que describen cómo las células cancerosas actúan de un modo distinto a las células normales de las que proceden. En primer lugar, la autonomía, ya que estas células han escapado al control que, en condiciones normales, rige el crecimiento celular. La segunda característica es la clonalidad, ya que el cáncer se origina a partir de una única célula progenitora que prolifera y da lugar a un clon de células malignas. Las otras dos características restantes son la anaplasia, ausencia de diferenciación normal y coordinada, y la metástasis o capacidad de crecer y diseminarse a otras partes del cuerpo. Estas características pueden ser expresadas por las células normales no malignas durante determinadas etapas, por ejemplo, durante la embriogénesis; no obstante, en las células cancerosas estas características tienen un grado inapropiado o excesivo.
-
Tumores
Casi todos los cánceres forman tumores, pero no todos los tumores son cancerosos o malignos; la mayor parte son benignos (no ponen en peligro la salud). Los tumores benignos se caracterizan por un crecimiento localizado y suelen estar separados de los tejidos vecinos por una cápsula. Los tumores benignos tienen un crecimiento lento y una estructura semejante al tejido del que proceden. En ocasiones pueden producir alteraciones por obstrucción, compresión o desplazamiento de las estructuras vecinas, como sucede a veces en el cerebro. Algunos tumores benignos como los pólipos del colon pueden ser precancerosos.
-
Invasión y diseminación:
El principal atributo de los tumores malignos es su capacidad de diseminación fuera del lugar de origen.
La invasión de los tejidos vecinos puede producirse por extensión o infiltración, o a distancia, produciendo crecimientos secundarios conocidos como metástasis. La localización y vía de propagación de las metástasis varía en función de los cánceres primarios:
1) Cuando un cáncer invade la superficie del órgano de origen, las células pueden propagarse desde esta superficie a la cavidad vecina y a órganos adyacentes, donde pueden implantarse.
2) Las células tumorales pueden viajar en el interior de los vasos linfáticos hacia los ganglios linfáticos, o también en los vasos sanguíneos. En la corriente circulatoria, estas células se detienen en el punto en el que los vasos son demasiado estrechos para su diámetro. Las células procedentes de tumores del tracto gastrointestinal se detienen principalmente en el hígado. Posteriormente pueden propagarse a los pulmones. Las células de otros tumores tienden a invadir los pulmones antes de propagarse a otros órganos. Por tanto, los pulmones y el hígado son dos localizaciones frecuentes de metástasis.
3) Muchos cánceres envían células a la corriente circulatoria de manera temprana, y mientras algunas de estas células mueren, otras pueden invadir y penetrar en el árbol vascular y en los tejidos. Si este tejido tiene condiciones favorables para la célula tumoral, ésta se multiplica produciendo una metástasis. En ocasiones, sólo se multiplica un pequeño número de veces produciendo un cúmulo de células que permanecen quiescentes en forma de micrometástasis. Este estadio latente puede perdurar varios años, y por razones desconocidas puede reactivarse y producir un cáncer recurrente.
Muchas veces las células cancerosas conservan las características físicas y biológicas del tejido del que proceden a pesar de estar ampliamente diseminadas. De este modo, un patólogo puede, a través del examen microscópico de estas células, determinar la procedencia de los tumores metastásicos. Los tumores de las glándulas (véase Sistema endocrino) pueden ser identificados porque en ocasiones producen de forma indiscriminada la misma hormona producida por el tejido del que proceden. A veces, también responden a las hormonas que controlan esos tejidos en condiciones normales.
Cuanto más agresivo y maligno es un cáncer, menos recuerda a la estructura del tejido del que procede, pero la tasa de crecimiento del cáncer depende no sólo del tipo celular y grado de diferenciación, sino también de factores dependientes del huésped. Una característica de malignidad es la heterogeneidad celular del tumor. Debido a las alteraciones en la proliferación celular, las células cancerosas son más susceptibles a las mutaciones. Con la evolución, el tumor es cada vez menos diferenciado y de crecimiento más rápido. También puede desarrollar resistencia a la quimioterapia o a la radiación.
Ciertos factores son capaces de provocar un cáncer en un porcentaje de los individuos expuestos a ellos. Entre éstos se encuentran la herencia, las infecciones, las radiaciones ionizantes, los productos químicos y las alteraciones del sistema inmunológico. Los investigadores estudian como estos diferentes factores pueden interactuar de una manera multifactorial y secuencial para producir tumores malignos. El cáncer es, en esencia, un proceso genético. Las alteraciones genéticas pueden ser heredadas, o producidas en alguna célula por un virus o por una lesión provocada de manera externa. Probablemente una serie de mutaciones secuenciales conduce a la malignización de una única célula que se multiplica como un solo clon. En un principio se consideró que un clon maligno era completamente anormal, y que la única curación posible era la eliminación de todas las células anormales del organismo. En la actualidad, se sabe que el problema reside en la incapacidad de la célula de diferenciarse en su estado adulto y funcional, quizás por la ausencia de algún factor necesario para esa diferenciación.
-Factores hereditarios:
Se calcula que de un 5 a un 10% de los cánceres tienen un origen hereditario. Algunas formas de cáncer son más frecuentes en algunas familias: el cáncer de mama es un ejemplo de ello. El cáncer de colon es más frecuente en las familias con tendencia a presentar pólipos de colon. Una forma de retinoblastoma sólo aparece cuando está ausente un gen específico. Estos genes, denominados genes supresores tumorales o antioncogenes, previenen en condiciones normales la replicación celular. Su ausencia elimina el control normal de la multiplicación celular. En algunos trastornos hereditarios, los cromosomas tienen una fragilidad intrínseca; estos procesos conllevan un riesgo elevado de cáncer.
-Infecciones
Existen cada vez más evidencias de que algunas infecciones pueden llegar a provocar cáncer y, en concreto, aquellas relacionadas con los cánceres de estómago, hígado, cérvix y con el sarcoma de Kaposi (un tipo especial de cáncer que aparece en enfermos de SIDA).
Se ha relacionado la bacteria Helicobacter pylori con el cáncer de estómago. Distintos estudios demuestran que personas infectadas con esta bacteria tienen cuatro veces más probabilidad de desarrollar este tipo de cáncer.
Los virus son la causa de muchos cánceres en animales. En el ser humano, el virus de Epstein-Barr se asocia con el linfoma de Burkitt y los linfoepiteliomas, el virus de la hepatitis con el hepatocarcinoma, y el virus herpes tipo II o virus del herpes genital con el carcinoma de cérvix. Todos estos virus asociados a tumores humanos son del tipo ADN. El virus HTLV, sin embargo, es del tipo ARN, o retrovirus, como la mayor parte de los virus asociados a tumores en animales. Produce una leucemia humana. En presencia de una enzima denominada transcriptasa inversa, induce a la célula infectada a producir copias en ADN de los genes del virus, que de esta manera se incorporan al genoma celular. Estos virus del tipo ARN contienen un gen denominado oncogén viral capaz de transformar las células normales en células malignas. Distintas investigaciones han demostrado que los oncogenes virales tienen una contrapartida en las células humanas normales: es el protooncogén, u oncogén celular. Los productos de los oncogenes (las proteínas que producen) son factores de crecimiento (o proteínas necesarias para la acción de tales factores de crecimiento), que estimulan el crecimiento de las células tumorales.
-Radiaciones
Las radiaciones ionizantes son uno de los factores causales más reconocidos. La radiación produce cambios en el ADN, como roturas o trasposiciones cromosómicas en las que los cabos rotos de dos cromosomas pueden intercambiarse. La radiación actúa como un iniciador de la carcinogénesis, induciendo alteraciones que progresan hasta convertirse en cáncer después de un periodo de latencia de varios años. En este intervalo puede producirse una exposición a otros factores.
-Productos químicos:
El proceso por el que los productos químicos producen cáncer ha sido ampliamente estudiado. Algunos actúan como iniciadores. Sólo se requiere una única exposición, pero el cáncer no aparece hasta pasado un largo periodo de latencia y tras la exposición a otro agente denominado promotor. Los iniciadores producen cambios irreversibles en el ADN. Los promotores no producen alteraciones en el ADN pero sí un incremento de su síntesis y una estimulación de la expresión de los genes. Su acción sólo tiene efecto cuando ha actuado previamente un iniciador, y cuando actúan de forma repetida. El humo del tabaco, por ejemplo, contiene muchos productos químicos iniciadores y promotores. La actuación del tabaco como promotor es tal, que si se elimina el hábito de fumar, el riesgo de cáncer de pulmón disminuye de forma rápida. El alcohol es también un importante promotor; su abuso crónico incrementa de manera importante el riesgo de cánceres que son inducidos por otros agentes, como el cáncer de pulmón en los fumadores. Los carcinógenos químicos producen también roturas y translocaciones cromosómicas.
-Factores inmunes:
Se cree que el sistema inmunológico es capaz de reconocer algunas formas de células malignas y producir células capaces de destruirlas. Algunas enfermedades o procesos que conducen a una situación de déficit del sistema inmunológico son la causa del desarrollo de algunos cánceres. Esto sucede en el síndrome de inmunodeficiencia adquirida (SIDA), en enfermedades deficitarias del sistema inmunológico congénitas, o cuando se administran fármacos inmunodepresores.
-Factores ambientales
Se calcula que los factores ambientales son la causa del 80% de los cánceres. La relación causa efecto más demostrada es la del humo del tabaco, inhalado de forma activa o pasiva; es responsable de cerca del 30% de las muertes por cáncer. Los factores alimentarios pueden ser responsables de un 40%, pero la relación causal no está tan establecida, y no se conocen con exactitud los constituyentes de la dieta que son responsables. La obesidad es un factor de riesgo para algunos cánceres como los de mama, colon, útero y próstata. El alto contenido en grasa y el bajo contenido en fibra de la dieta se asocian con una alta incidencia de cáncer de colon. Al igual que ocurre con el alcohol, las grasas y la obesidad parecen actuar como promotores.
-Oncogenes:
Sea cual fuere la causa inicial por la que una célula normal se transforma en cancerosa y transmite a su descendencia esta alteración, es necesario que esta modificación se encuentre impresa en su ADN. Esto supone que todos los posibles agentes promotores o causales del cáncer actúan sobre un sustrato genético común dentro de la célula. Actualmente, se acepta que todos los factores cancerígenos (sustancias químicas, radiaciones, infecciones, etc.) actúan sobre porciones del ADN que deben ser fundamentales en la regulación del crecimiento y diferenciación celular. Estas porciones reciben el nombre de protooncogenes y bajo la acción de diversos factores sufren pequeñísimas alteraciones que ocasionan el comienzo del fenómeno canceroso, desarrollándose el oncogén.
Se cree que la malignización es la consecuencia de una serie de alteraciones que comienzan con un gen alterado o una mutación somática (una mutación de una célula normal de un tejido corporal), seguida de la acción promotora de algún agente que estimula la expresión de uno o varios oncogenes, o inhibe los efectos de uno o varios antioncogenes; en consecuencia se liberan factores de crecimiento. Es posible que el primer evento sea la falta de producción de los metabolitos necesarios para la diferenciación celular normal. La estimulación por los factores de crecimiento produce la proliferación del clon de células indiferenciadas, y un defecto del sistema inmunológico permite que estas células alteradas escapen a la destrucción por el sistema de control del organismo.
-
Detección Y Diagnóstico:
Cuanto más temprano sea el diagnóstico y el tratamiento, mayores posibilidades de curación habrá. Las pruebas de detección precoz en pacientes aparentemente sanos permiten realizar el diagnóstico antes del desarrollo de los síntomas, en una fase en la que el cáncer es más curable. Algunos de los cánceres más mortíferos, como los de mama, colon y recto, cuello uterino y próstata, pueden ser puestos en evidencia mediante pruebas de detección.
El diagnóstico precoz de las formas de cáncer para las que no existe una prueba práctica de detección depende de la identificación por parte del paciente de los signos tempranos de la enfermedad. Los síntomas enumerados en la siguiente lista pueden señalar la existencia de un cáncer:
-Cambios en el ritmo intestinal o urinario
-Heridas que no cicatrizan
-Hemorragias inhabituales
-Bultos en las mamas o en otras regiones del organismo
-Dificultad para tragar alimentos
-Cambios repentinos en el aspecto de verrugas cutáneas
-Tos persistente o ronquera
-Pérdida de peso
-Pérdida de apetito
El diagnóstico del cáncer comienza por una exhaustiva historia clínica y un examen físico, que incluye la inspección y palpación de todas las localizaciones corporales accesibles, en especial piel, cuello, mamas, abdomen, testículos y ganglios linfáticos accesibles. Debe realizarse el examen de los orificios corporales, en particular el examen rectal para los cánceres de recto y próstata, y el examen pélvico para los cánceres de cuello y matriz uterina.
-Biopsia:
La biopsia sigue siendo el único método definitivo para el diagnóstico del cáncer. En una biopsia, se toma para estudio una sección del tejido tumoral o de una metástasis. Diversas técnicas recientes han reducido la necesidad de realizar biopsias quirúrgicas abiertas. La mayor parte de los tumores en cualquier localización corporal son accesibles a la biopsia a través de una fina aguja flexible dirigida por palpación o tomografía axial computerizada (TAC). Con el diagnóstico previo a la cirugía, el médico puede realizar una mejor planificación del tratamiento y de la cirugía, si es preciso.
-
Estadio de la enfermedad
Una vez establecido el diagnóstico definitivo de cáncer, la extensión o estadio de la enfermedad deben ser evaluados puesto que de ellos dependen el pronóstico y tratamiento adecuado. Para cada tipo específico de tumor el estadio (I, II, III, IV) se define en función del hallazgo de ciertos datos con significación pronóstica: tumor localizado de pequeño tamaño, tumor localizado más extenso, afectación de los ganglios linfáticos regionales y metástasis a distancia. El estadio clínico se deduce de los datos obtenidos antes de la exploración quirúrgica, y condiciona la elección del tratamiento inicial. El estadio quirúrgico depende de los hallazgos exploratorios durante la intervención y puede diferir del estadio clínico; el tratamiento posterior y el pronóstico se establecen en función de éste. También permite analizar los efectos de diferentes tratamientos.
-
Tratamiento
Las medidas terapéuticas tradicionales incluyen la cirugía, la radiación y la quimioterapia. En la actualidad se estudia la utilidad de la inmunoterapia y la modulación de la respuesta biológica.
-Cirugía
La principal estrategia para el tratamiento curativo del cáncer es la excisión de todas las células malignas mediante una intervención quirúrgica. En el pasado, esto implicaba la excisión de todo el tejido afectado y de la mayor cantidad posible de tejido potencialmente afectado, incluidos los tejidos vecinos y los ganglios linfáticos. Para algunos tumores, y en especial el cáncer de mama, no es precisa una cirugía tan ablativa (mastectomía) en la mayor parte de los casos. Las mejoras en las técnicas quirúrgicas, los conocimientos en fisiología, en anestesia y la disponibilidad de potentes antibióticos y hemoderivados, han permitido realizar cirugías más limitadas, con menos secuelas y más pronta recuperación. Sin embargo, muchos cánceres están demasiado extendidos en el momento del diagnóstico para que la cirugía curativa sea posible. Si la extensión local del tumor afecta a tejidos vecinos que no pueden ser resecados, o si existen metástasis a distancia, la cirugía no será un tratamiento curativo. Sin embargo, puede ser beneficiosa para el alivio sintomático de ciertas situaciones como la obstrucción, o puede tener el objetivo de disminuir la masa tumoral para permitir una mejor respuesta al tratamiento quimioterapéutico o radioterapéutico sucesivo.
-Radioterapia
Las radiaciones ionizantes pueden ser electromagnéticas o por partículas y producen una destrucción tisular. La radiación electromagnética incluye los rayos gamma, una forma de emisión radiactiva, y los rayos X, que se producen cuando un haz de electrones impacta en un metal pesado. La radiación de partículas incluye haces de electrones, protones, neutrones, partículas alfa (núcleos de helio) y piones. Véase Física: Partículas elementales.
La sensibilidad de los tumores a las radiaciones es muy variable. Son tumores sensibles aquellos cuya sensibilidad es superior a la de los tejidos vecinos normales. Cuando tales tumores son además accesibles —los tumores superficiales o los tumores en órganos como el útero en el que se puede introducir una fuente de radiación— pueden ser curados mediante radioterapia. La propiedad de la radiación de respetar hasta cierto punto los tejidos normales permite el tratamiento de tumores en localizaciones donde no es posible la cirugía por la proximidad de tejidos vitales o porque el tumor ha empezado a infiltrar estructuras adyacentes que no pueden ser sacrificadas. La radioterapia también se emplea con frecuencia como tratamiento paliativo, sobre todo en las metástasis.
La radioterapia puede ser útil como coadyuvante a la cirugía. La radiación preoperatoria puede esterilizar las células tumorales con rapidez, impidiendo su diseminación en el acto quirúrgico. También puede disminuir la masa tumoral facilitando la cirugía, o transformando un tumor inoperable en otro operable. En otros casos la radioterapia se emplea en el postoperatorio.
-Quimioterapia
Consiste en la utilización de fármacos para el tratamiento del cáncer. Puesto que los fármacos se distribuyen en el organismo a través del sistema circulatorio, la quimioterapia es útil para aquellos tumores cuya diseminación los hace inaccesibles a la cirugía o a la radioterapia. Existen multitud de fármacos anticancerosos, la mayor parte de los cuales actúan interfiriendo la síntesis o función del ADN. Por tanto las células en división son más sensibles a la quimioterapia.
El tejido canceroso tiene una mayor proporción de células en división que los tejidos normales (en los que las células de soporte o de relleno están en una fase quiescente y son por tanto resistentes a los efectos del fármaco). Dentro de los tejidos normales, los que tienen una tasa de proliferación más rápida son la médula ósea y las células de recubrimiento del tracto gastrointestinal. Son los dos tejidos más sensibles al efecto de la quimioterapia y del grado de lesión de éstos depende la toxicidad, que limitará la máxima dosis tolerable de los fármacos anticancerosos.
Para que el tratamiento sea efectivo, la sensibilidad del tumor debe ser superior a la del tejido normal más sensible. Mientras algunos tumores son varias veces más sensibles, otros sólo son ligeramente sensibles. Por fortuna, las células de la médula ósea pueden dividirse a mayor velocidad que las células malignas y por tanto se recuperan con mayor rapidez. Si se repite un ciclo del fármaco en este momento, el tumor no ha tenido tiempo de crecer demasiado. Los ciclos repetidos reducen de forma paulatina el tumor antes de la aparición de resistencias.
La sensibilidad de ciertos tumores a la quimioterapia es tal que es posible la curación en un alto porcentaje: esto sucede en el cáncer uterino; las leucemias agudas (sobre todo en los niños); la enfermedad de Hodgkin y los linfomas difusos de células grandes; el carcinoma de testículo; el carcinoma de ovario; los carcinomas de células pequeñas del pulmón, y gran parte de los cánceres infantiles. Muchas veces estos procesos cancerosos se han diseminado en el momento del diagnóstico y no existe otra opción terapéutica. Otros cánceres avanzados tienen buena respuesta a la quimioterapia y pueden ser controlados durante periodos prolongados, por lo que se utiliza con frecuencia como tratamiento paliativo.
Los dos principales problemas que limitan la utilización de la quimioterapia son la toxicidad y la resistencia. Las técnicas que evitan o controlan la toxicidad y disminuyen el riesgo de resistencias se han ido perfeccionando. Es importante la instauración precoz del tratamiento, la utilización de dosis óptimas del fármaco, la repetición de los ciclos con intervalos cortos si es posible, siempre que se permita la recuperación del paciente de los efectos tóxicos.
Es eficaz la utilización de múltiples fármacos. Los protocolos de quimioterapia utilizan diferentes fármacos (a menudo entre 3 y 6 al mismo tiempo), cada uno de los cuales es eficaz de forma aislada. Se combinan fármacos con diferentes mecanismos de acción para evitar la aparición de resistencias cruzadas, y con diferentes tipos de toxicidad para poder emplear la dosis óptima de cada fármaco, sin producir toxicidad aditiva que puede resultar fatal.
Se puede utilizar la quimioterapia junto a la cirugía o a las radiaciones en la denominada terapia combinada. Muchas veces se utiliza como tratamiento coadyuvante cuando la cirugía es la principal modalidad terapéutica. Suele administrarse tras la cirugía. Esta terapia es muy eficaz en el cáncer de mama. El objetivo principal de la quimioterapia como coadyuvante es la eliminación de las micrometástasis que pudieran existir previamente a la cirugía. Es más reciente la utilización de la quimioterapia previa a la cirugía como tratamiento coadyuvante, que puede además reducir la masa del tumor y facilitar su operabilidad.
-Terapia hormonal
Muchos cánceres procedentes de tejidos que son sensibles a la acción hormonal, como la mama, la próstata, el endometrio y el tiroides, responden al tratamiento hormonal. Consiste en la administración de diferentes hormonas o antihormonas o en la anulación de la hormona estimulante correspondiente.
-Otras estrategias
Se están empezando a emplear nuevas estrategias, algunas de ellas prometedoras, en el tratamiento del cáncer. Se pueden utilizar agentes biológicos denominados moduladores de la respuesta biológica, para modificar la respuesta del organismo (y en especial del sistema inmunológico) al cáncer. Otro planteamiento es utilizar agentes biológicos para estimular a determinadas células a que ataquen a las células malignas. El mejor ejemplo es la utilización de la interleuquina 2 para estimular a los linfocitos killers sensibles a linfoquinas (células LAK).
Se ha investigado en profundidad la existencia de antígenos específicos de algunos tumores que permitan la elaboración de anticuerpos antitumorales: éstos atacarían el cáncer de manera directa o constituyendo el vehículo para un fármaco quimioterapéutico. Así, el anticuerpo identificaría la célula maligna a la que se adheriría permitiendo al fármaco ejercer su acción.
Incluso en el caso de conseguirse la curación, el cáncer puede haber producido serias secuelas. Se debe intentar ofrecer al paciente la mejor calidad de vida posible, mediante técnicas de rehabilitación que pueden incluir cirugía reconstructiva. Cuando no es posible la curación, el tratamiento paliativo tiene por objetivo brindar al paciente la mejor calidad de vida y función durante los siguientes meses o años. El dolor puede controlarse en la actualidad de manera mucho más eficaz que en otras épocas.
-
Prevención
La medida más eficaz en la prevención del cáncer es la eliminación del consumo de tabaco, ya que el 30% de las muertes por cáncer son producidas por su consumo. El control de la dieta también reduce la mortalidad: disminuir la ingesta calórica para evitar la obesidad, reducción de las calorías procedentes de la grasa a un 20% de la dieta, reducción del consumo de carnes rojas, aumento de la ingesta de fibra (cereales, frutas y verduras) y alimentos protectores (con contenido en vitaminas C y A, verduras como el repollo, la coliflor, el brócoli o las coles de Bruselas). Debe limitarse el consumo de alimentos ahumados, en salazón o ricos en nitritos, así como el consumo de alcohol.
El control sobre los factores ambientales incluye la eliminación de productos carcinógenos en el lugar de trabajo y en el hogar, como por ejemplo la eliminación de la exposición a las fibras de asbesto o la reducción del gas radón en el hogar.
Las técnicas de detección precoz o screening pueden realizarse para el cáncer de cérvix (cuello uterino), mama, colon, recto y próstata. Es recomendable la realización de un chequeo anual a partir de los 40 años incluso en la ausencia de síntomas; los países con sistema público de salud no siempre ofrecen este servicio y el paciente debe sufragar el gasto. El cáncer de mama se considera uno de los principales problemas de salud en los países desarrollados y muchas mujeres mueren cada año por esta causa. Las mujeres mayores de 50 años son las que tienen mayor riesgo de desarrollar cáncer de mama y el riesgo máximo lo presentan las pacientes con una edad superior a 75 años. Los médicos recomiendan realizar un examen anual o bienal, mediante mamografía y exploración física, a las mujeres de 50 o más años de edad. En general, no se recomienda realizar mamografías por debajo de los 39 años de edad. En cuanto al grupo de mujeres entre 40 y 49 años de edad existen controversias sobre la utilidad de las mamografías. El cáncer de endometrio supera en frecuencia, en España, al de cérvix, pero no se dispone de ningún estudio que evalúe los beneficios de biopsias en pacientes asintomáticas. La citología ha demostrado ser un método eficaz para la detección precoz de cáncer de cérvix. Se recomienda la realización de una citología cada 3 años siempre que se hayan detectado 2 citologías negativas en intervalos anuales. En muchos países desarrollados el aumento en el número de personas que disfrutan sus vacaciones en países de clima cálido ha producido un aumento en el cáncer de piel. Se recomiendan las medidas preventivas, como el uso de cremas o pantallas protectoras frente a la acción potencialmente lesiva de los rayos ultravioletas solares.
La adopción generalizada de las medidas de detección precoz podría reducir la incidencia de cáncer de mama y colon, e incrementar la tasa de curación del cáncer de mama, colon, recto, cuello uterino y próstata.
CÁNCER DE ESTÓMAGO
Las causas que provocan el cáncer al estómago no están bien establecidas, pero hay muchas factores de riesgo que contribuyen a la formación de un cáncer. Entre éstas podemos contar:
-Infección por Helicobacter Pylori
-Consumo frecuente de comida ahumada y salada
-Consumo de alimentos altos en almidón y bajos en fibra
-Consumo frecuente de vegetales en escabeche
-Consumo habitual de comida y bebida que contengan nitrato y nitrito
-Abuso de alcohol
-Abuso de tabaco
-Una previa intervención estomacal
-Anemia perniciosa (causada por deficiencias de la vitamina B12)
-Padecimiento de la enfermedad de Ménétrier
-Más frecuente en hombres
-Ser mayor de 55 años
-Tener un tipo de sangre A
-Tener Antecedentes familiares de cáncer
-Antecedentes de pólipos estomacales
-Estar expuesto frecuentemente (en especial en el lugar de trabajo) a humo
Estudios recientes han concluido que una dieta que incluye un alto consumo de carne roja, especialmente si es asada, contribuye también a un cáncer gástrico.
A veces el cáncer puede encontrarse en el estomago durante mucho tiempo y crecer considerablemente antes de que cause síntomas. En las etapas iniciales, el paciente podría sufrir de:
-Indigestión y acidez
-Molestia o dolor estomacal
- Hinchazón después de comer
En las etapas avanzadas, el paciente sufrirá los siguientes síntomas:
-Nauseas y vomito
-Diarrea o estreñimiento
-Sangre en las heces.
-Pérdida de apetito
-Fatiga y debilidad.
Si hay síntomas, el médico suele ordenar una radiografía de la región gastrointestinal superior (también conocida como serie GI superior). Para este examen, el paciente bebe un líquido que contiene bario, el cual permite que se observe el estómago con mayor facilidad en la radiografía. Generalmente, esta prueba se realiza en la oficina del médico o en el departamento de radiología del hospital.
El médico también puede mirar dentro del estómago con un tubo delgado iluminado que se llama un gastroscopio. Este procedimiento, conocido con el nombre de gastroscopia, detecta la mayoría de los cánceres del estómago. Para efectuar este examen, se introduce el gastroscopio por la boca y se dirige hacia el estómago. El médico poner anestesia local (un medicamento que causa pérdida de la sensibilidad durante un período corto) en la garganta o administrar otra medicina para relajarle antes del examen para que no sienta dolor.
Si el médico observa tejido anormal, quizás tenga que extraer un pedazo pequeño para observarlo en el microscopio con el fin de determinar si hay células cancerosas. Este procedimiento se conoce como biopsia. Generalmente, las biopsias se hacen durante la gastroscopia.
La probabilidad de recuperación (pronóstico) y la selección del tratamiento dependerán de:
-La edad, el estado de salud y el historial medico del paciente
-Etapa en la que el cáncer se encuentre (si se encuentra en el estómago o si se ha diseminado a otras partes del cuerpo)
-La tolerancia del paciente a ciertos medicamentos, procedimientos o terapias
-Las expectativas de sanación (o del curso de la enfermedad)
-La opinión o preferencia del paciente.
-
Explicación de las etapas:
Una vez que se encuentra cáncer en el estómago, se hace otras pruebas para determinar si las células cancerosas se han diseminado a otras partes del cuerpo. Este proceso se denomina clasificación por etapas. El médico necesita saber la etapa en la que se encuentra la enfermedad para poder planear el tratamiento adecuado. Las siguientes etapas se emplean en la clasificación del cáncer del estómago:
-Etapa 0
El cáncer del estómago en etapa 0 es un cáncer en su etapa inicial. El cáncer sólo se encuentra en la capa más interior de la pared estomacal.
-Etapa I
El cáncer se encuentra en la segunda o tercera capa de la pared estomacal y no se ha diseminado a los ganglios linfáticos cercanos al cáncer o se encuentra en la segunda capa de la pared estomacal y se ha diseminado a los ganglios linfáticos que se encuentran muy cerca del tumor. (Los ganglios linfáticos son estructuras pequeñas en forma de frijol que se encuentran en todo el cuerpo y cuya función es producir y almacenar células que combaten la infección.)
-Etapa II
Se puede presentar cualquiera de las siguientes situaciones:
1. El cáncer se encuentra en la segunda capa de la pared estomacal y se ha diseminado a los ganglios linfáticos que se encuentran lejos del tumor.
2. El cáncer sólo se encuentra en la capa muscular (la tercera capa) del estómago y se ha diseminado a los ganglios linfáticos muy cercanos al tumor.
3. El cáncer se encuentra en las cuatro capas de la pared estomacal pero no se ha diseminado a los ganglios linfáticos ni a otros órganos.
-Etapa III
Se puede presentar cualquiera de las siguientes situaciones:
1. El cáncer se encuentra en la tercera capa de la pared estomacal y se ha diseminado a los ganglios linfáticos que se encuentran lejos del tumor.
2. El cáncer se encuentra en las cuatro capas de la pared estomacal y se ha diseminado a los ganglios linfáticos que están muy cerca del tumor o lejos del tumor.
3. El cáncer se encuentra en las cuatro capas de la pared estomacal y se ha diseminado a tejidos cercanos. El cáncer puede haberse diseminado o no a los ganglios linfáticos muy cercanos al tumor.
-Etapa IV
El cáncer se ha diseminado a los tejidos cercanos y a los ganglios linfáticos que se encuentran lejos del tumor o se ha diseminado a otras partes del cuerpo.
-Recurrente
La enfermedad recurrente significa que el cáncer ha reaparecido (recurrido) después de haber sido tratado. Puede reaparecer en el estómago o en otra parte del cuerpo como el hígado o los ganglios linfáticos.
-
Tratamiento del cáncer del estómago
Existen tratamientos para la mayoría de los pacientes con cáncer del estómago. Se emplea dos clases de tratamiento:
-Cirugía (extracción del cáncer en una operación)
-Quimioterapia (uso de medicamentos para eliminar las células cancerosas).
La radioterapia y la terapia biológica se están evaluando en ensayos clínicos.
La cirugía es un tratamiento común para todas las etapas del cáncer del estómago. El médico puede eliminar el cáncer empleando uno de los siguientes procedimientos:
En una gastrectomía subtotal se extrae la parte del estómago que contiene cáncer y parte de otros tejidos y órganos que están cerca del tumor. También se extraen ganglios linfáticos cercanos (disección de ganglios linfáticos). El bazo (un órgano en el abdomen superior que filtra la sangre y extrae glóbulos viejos) puede extraerse si fuera necesario.
En una gastrectomía total se extrae todo el estómago y partes del esófago, el intestino delgado y otros tejidos cercanos al tumor. El bazo se extrae en algunos casos. También se extrae los ganglios linfáticos cercanos (disección de ganglios linfáticos). El esófago se conecta al intestino delgado para que el paciente pueda continuar comiendo y tragando.
Si sólo se extrae parte del estómago, el paciente podrá seguir comiendo de una manera bastante normal. Si se extirpa todo el estómago, es posible que el paciente necesite ingerir comidas pequeñas y frecuentes y alimentos que contengan poca azúcar y mucha grasa y proteína. La mayoría de los pacientes pueden ajustarse a este nuevo régimen alimenticio.
La quimioterapia consiste en el uso de medicamentos para eliminar células cancerosas. La quimioterapia se puede tomar en forma de píldoras o introducirse en el cuerpo con una aguja en una vena o músculo. La quimioterapia se denomina un tratamiento sistémico debido a que el medicamento se introduce al torrente sanguíneo, viaja a través del cuerpo y puede eliminar células cancerosas fuera del estómago.
El tratamiento que se administra después de la cirugía, cuando no se puede ver células cancerosas, se llama terapia adyuvante. La terapia adyuvante para el cáncer del estómago está siendo evaluada en ensayos clínicos.
La radioterapia consiste en el uso de rayos X de alta energía para eliminar células cancerosas y reducir tumores. La radiación puede provenir de una máquina fuera del cuerpo (radioterapia externa) o de materiales que producen radiación (radioisótopos) introducidos a través de tubos plásticos delgados al área donde se encuentran las células cancerosas (radioterapia interna).
La terapia biológica trata de que el mismo cuerpo combata el cáncer. Emplea materiales hechos por el cuerpo o elaborados en un laboratorio para estimular, dirigir o restaurar las defensas naturales del cuerpo contra la enfermedad. La terapia biológica también se conoce como terapia modificadora de la respuesta biológica (BRM) o inmunoterapia.
-
Tratamiento por etapas:
El tratamiento para cáncer del estómago dependerá de la etapa de la enfermedad, la parte del estómago dónde se encuentra el cáncer y la salud general del paciente.
El paciente podría tomar en cuenta el tratamiento estándar debido a su eficacia en pacientes en estudios anteriores o podría optar por participar en un ensayo clínico. Muchos pacientes con cáncer gástrico no se curan con terapia estándar y algunos tratamientos estándar podrían tener más efectos secundarios de los deseados. Por estas razones, los ensayos clínicos están diseñados para encontrar mejores maneras de tratar a los pacientes con cáncer y se basan en la información más actualizada.
-Cáncer Gástrico - Etapa 0:
El tratamiento podría ser cualquiera de los siguientes:
1. Cirugía para extraer parte del estómago (gastrectomía subtotal).
2. Cirugía para extraer el estómago entero y parte de los tejidos que lo rodean (gastrectomía total).
Los ganglios linfáticos alrededor del estómago también pueden extraerse durante la cirugía (disección de ganglios linfáticos).
-Cáncer Gástrico - Etapa I:
El tratamiento podría ser cualquiera de los siguientes:
1. Cirugía para extraer parte del estómago (gastrectomía subtotal) con extracción de los ganglios linfáticos asociados (linfadenotomia)
2. Cirugía para extraer el estómago entero y parte de los tejidos que lo rodean (gastrectomía total).
Se podría extraer los ganglios linfáticos adyacentes (linfadenotomia).
-Cáncer Gástrico - Etapa II:
El tratamiento podría ser cualquiera de los siguientes:
1. Cirugía para extraer parte del estómago (gastrectomía subtotal).
2. Cirugía para extraer el estómago entero y parte del tejido que lo rodea (gastrectomía total).
3. Un ensayo clínico de cirugía seguido de radioterapia adyuvante, quimioterapia o ambas.
También se pueden extraer los ganglios linfáticos alrededor del estómago (disección de ganglios linfáticos).
-Cáncer Gástrico - Etapa III:
El tratamiento podría ser cualquiera de los siguientes:
1. Cirugía para extraer el estómago entero y parte del tejido que lo rodea (gastrectomía total). Los ganglios linfáticos también pueden ser extraídos.
2. Un ensayo clínico de cirugía seguida de radioterapia adyuvante, quimioterapia o ambas.
3. Un ensayo clínico de quimioterapia con radioterapia o sin ella.
-Cáncer Gástrico - Etapa IV:
El tratamiento podría ser cualquiera de los siguientes:
1. Cirugía para aliviar los síntomas, reducir hemorragias o para extraer un tumor que está bloqueando el estómago.
2. Quimioterapia para aliviar los síntomas.
-Cáncer Gástrico - Recurrente:
El tratamiento puede consistir en quimioterapia para aliviar los síntomas. Hay ensayos clínicos en curso que están poniendo a prueba nuevos medicamentos quimioterapéuticos y terapia biológica.
HELICOBACTER PYLORI
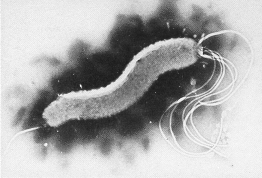
Es una bacteria implicada en el desarrollo de gastritis y úlceras pépticas. Se asocia también con algunos cánceres de estómago. Con toda probabilidad, la infección por Helicobacter pylori se produce en la edad infantil.
Es un bacilo Gram negativo corto, helicoidal, con múltiples flagelos, microaerófilo (con preferencia por medios escasos en oxígeno), que coloniza las capas profundas del moco de recubrimiento gástrico y duodenal y se adhiere a las células epiteliales superficiales de la mucosa del estómago y duodeno, sin invadir la pared.
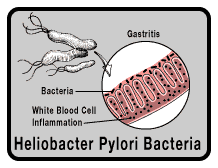
La bacteria segrega amoníaco, alcalinizando el medio; así se protege de la acción acídica del jugo gástrico (pH 3). El amoníaco además irrita la mucosa, ayudado por proteasas y fosfolipasas bacterianas que destruyen el moco protector. La mucosa y su lámina propia son invadidas por un denso infiltrado de células inflamatorias, especialmente neutrófilos.
Se ha relacionado con el 95% de las úlceras duodenales, el 70% de las úlceras gástricas, el 100% de las gastritis crónicas activas y el 100% de las gastritis crónicas tipo B (las más frecuentes, de localización antral).
-
Diagnóstico
Las pruebas que se utilizan para diagnosticar esta infección pueden ser directas, si se basan en la identificación del microorganismo (histología y cultivo), e indirectas, cuando estudian alguna característica del germen (prueba de la hueraza y pruebas en aire espirado) o bien los anticuerpos producidos por el paciente (serología). Las muestras utilizadas para el diagnóstico pueden obtenerse por métodos invasivos (biopsia durante la endoscopia) o no invasivos (suero, saliva, aliento).
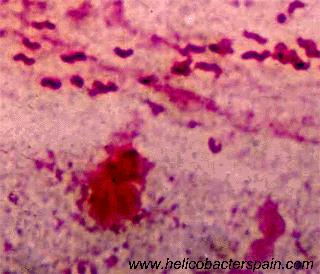
1-El bromuro de etidio es capaz de intercalarse entre las bases del ADN de la bacteria y emite fluorescencia que permite su observación en un microscopio de fluorescencia. En esta imagen se puede observar la morfología espiral o de sacacorchos de H. pylori.

2- Cuando se realiza una tinción de Gram a partir de una extensión de biopsia de antro gástrico se pueden observar los bacilos de morfología curvada y gramnegativos
CONCLUSIÓN
El aparato digestivo es un sistema fundamental dentro de nuestro cuerpo, ya que en base a ella podemos desarrollar todos nuestros alimentos desde la boca hasta el ano.
Respecto al cáncer al estómago y sus enfermedades, pienso que hay que tener una dieta balanceada y tomar los medicamentos correspondientes para que éste, el que generalmente mata, no nos afecte.
Las enfermedades en el sistema digestivo (incluso el cáncer), por lo general, son producto de factores externos, tales como la alimentación e infecciones, con lo cual, podemos deducir que la mayoría de las veces en las cuales ocurre una anomalía es por producto de nuestro propio descuido y poca rigurosidad con la higiene y la dieta. A l tener estos dados, podemos deducir que las enfermedades no son casuales, y son evitables.
Muchas personas no tratan a su debido tiempo las afecciones al aparato digestivo, y esto provoca que lo que al principio fue una simple molestia, se convierta en una enfermedad grave, y muchísimo mas complicada de sanar.
El cáncer al estómago es el producto de varias causas, entre las cuales podemos contar una infección por la Helicobacter Pylori, pero es evitable con una adecuada manipulación de los alimentos y de todos los productos que podrían ser ingeridos.
BIBLIOGRAFÍA
-
Reyes, Paula; “El Sistema Digestivo”, Icarito, Santiago, 1997
-
Solomon; “Biología de Villee”; McGraw Hill Interamericana; México; 1948
Descargar
| Enviado por: | Alicha |
| Idioma: | castellano |
| País: | Chile |
