Enfermería
Riñón y vías urinarias
TEMA I: RECUERDO ANATOMOFISIOLÓGICO DEL RIÑÓN
La unidad funcional del riñón es la nefrona (existen unas 1.000.000).
La nefrona está constituida por el glomérulo, un pelotón de capilares que resultan de la división de la arteriola aferente, rodeado por la cápsula de Bowman, cuya haz se continúa con la de los túbulos.
De esta forma, la luz de los capilares glomerulares y la de la cápsula de Bowman están separadas por una pared integrada, de dentro a afuera:
- endotelio capilar
- menbrana basal
- Células epiteliales de la hoja visceral de la cápsula de Bowman o podocitos.
En los túbulos se distinguen los siguientes segmentos:
-
Tubo contorneado proximal
-
Asa de Henle con sus ramas ascendentes y descendentes
-
Tubo contorneado distal
-
Tubo colector que desagua en los cálices.
En la zona de contacto de la arteria con el túbulo contorneado distal, está situada una estructura de gran interés fisiológico, el aparato yuxtamedular, integrado por un cúmulo de células situadas en la pared de la arteriola y por otro conjunto celular pertenece a la pared del túbulo.
-
VASCULARIZACIÓN
Las arterias renales dan origen a las interlobulares, arciformes e interlobulillares, sucesivamente. De estas últimas surgen las arteriolas aferentes de los glomérulos:
-
A. Interlobulares: ascienden entre las pirámides medulares; en las columnas renales a nivel de la unión córtico medular se dividen en dos ramas principales:
-Arciformes: siempren son paralelas, dan ramas terminales.
-Interlobulillares: surgen las arteriolas aferentes del glomérulo.
Las arteriolas eferentes de los glomérulos corticales se resuelven en capilares peritubulares.
-
CIRCULACIÓN RENAL
Es muy activa pues importa unas 1.200 ml/min, lo que representa un 25% del gasto cardiaco.
La razón de que el aporte sanguíneo sea tan generoso es posibilitar el filtrado glomerular y por ello el 80% de la sangre está desviada a la corteza, que es donde se localizan los glomérulos.
La circulación renal está dotada de autorregulación, lo que significa que dentro de amplios límites (80-180mm de Hg) el flujo renal se mantiene constante.
Dos son los mecanismos que se consideran en cargados de la Autorregulación:
-
Respuesta del músculo liso: de la pared arterial que se contrae cuando alimenta el flujo y se relaja cuando disminuye.
-
Equilibrio túbuloglomerular: cuando aumenta el filtrado glomerular, lo hace la concentración de Cl y Na en el túbulo distal, detalle que es captado por la mácula den4sa que informa al aparato yuxtamedular para que segregue un agente vasoconstrictor que reduce el calibre de la arteriola aferente y el flujo sanguíneo del glomérulo.
-
FUNCIONALIDAD DEL RIÑÓN
-
Secreción Urinaria: la orina es el resultado del proceso asociado de filtración glomerular y secreción y reabsorción tubular.
Mediante este proceso el riñón contribuye a mantener constante el medio interno eliminando productos de desecho del metabolismo y sustancias extrañas.
-
Funciones endocrinas
-
Funciones metabólicas.
-
SECRECIÓN URINARIA
-
FILTRACIÓN GLOMERULAR:
La sangre que circula por los capilares de los glomérulos es filtrada a través de la membrana o pared que separa su luz de la cápsula de Bowman.
La fracción filtrada, es decir, el líquido hemático que atraviesa la membrana filtrante, en condiciones normales importa un 20%.
El filtrado contiene sólo agua y sustancias disueltas de bajo peso molecular.
La filtración se produce por:
-
La presión hidrostática en los capilares es mayor que la suma de la presión oncótica y de la cápsula de Bowman. Ph= 50 mm Hg PO= 25 mm Hg
-
Interviene el coeficiente de ultrafiltración que dependen de dos factores:
1.-la superficie de la membrana filtrante
2.-La permeabilidad para el agua.
-
El flujo plasmático renal: es independiente de la presión hodrostática.
-
REABSORCIÓN TUBULAR:
Si la orina primaria que es el filtrado glomerular, importa 150-180 l/día y la definitiva 1.5 l/día, la mayor parte de aquella ha de ser reabsorvida al atravesar los túbulos, que también segregan ciertas sustancias a la luz.
Esta reabsorción unas veces es activa y otras veces es pasiva.
-
SECRECCIÓN TUBULAR:
Algunas sustancias se incorporan a la orina a través de los túbulos, estas sustancias proceden de la sangre de los capilares peritubulares.
El control de la absorción de agua, depende fundamenbtalmente de la ADH y está ligado a la posibilidad de elaborar una arma concentrada o diluida, de acuerdo con las necesidades del organismo, así de las 180l de filtrado glomerular; se reabsorven 179:
-
40% en TCP
-
5% en el asa de Henle
-
15-20% en TCD
1.-SODIO
En condiciones normales:
-
60-70% del Na filtrado es absorvido en el túbulo proximal.
-
20-25% asa de Henle
-
0´5% es el eliminado que en condiciones normales equivale al ingerido
-
El Na restante es absorvido en los segmentos distales de la nefrona.
El control de la eliminación renal de Na para mantener un nivel normal, no depende de la concentración de Na en sangre si no de la volemia. Según el volumen circulante se regulan una serie de factores que intervienen si la volemia es baja:
-
Filtrado glomerular: a mayor cantidad de Na filtrado > eliminación
-
Aldosterona: Promueve la reabsorción de Na en el túbulo distal.
-
Hormona natriurética: aumenta el filtrado glomerular y disminuye la reabsorción tubular de Na.
-
Factores físicos:
-
Presiones Hidrostática y oncótica en los capilares peritubulares, dependientes del calibre de la arteriola aferente y eferente del glomérulo que rige la magnitud de la fracción filtrada.
-
Tono del simpático y de la angiotensina: estimular la reabsorción de Na por acción directa sobre los túbulos.
-
Prostaglandina, cinina y dopamina son inhibidores de la reabsorción de Na por su acción vasodilatadora o actuando directa/ sobre los túbulos.
2.-CLORO
La reabsorción tubular del Cl es activa o pasiva y siempre está asociada a la del Na.
3.-AGUA:
Es absorbida de forma pasiva siguiendo los solutos salvo la rama ascendente del asa de Henle y en la zona proximal del túbulo distal.
4.-POTASIO:
Tanto el TCP como el distal pueden absorber y segregar potasio, pero la mayoría parte del potasio filtrado es reabsorbido en el proximal y la eliminación depende de la secreción en el distal.
Esta secreción depende de:
-
Potasio de le ingesta.
-
Aldosterona; promueve su eliminación en intercambio con el Na.
-
Puesto que el K y el H+ compiten por ser intercambiados por Na, se entiende que las lateraciones en el equilibrio ácido-base influyan sobrela eliminación de K,
5.-CALCIO:
Su absorción es paralela a la del Na. SU central en el túbulo proximal es como la del Na, ya que la hipervolemia la inhibe y viceversa. Pero en porciones más distales de la nefrona es promovido por la PTH.
-
60% TCP
-
20-25% asa de Henle
-
15-20% TCD
6.-FOSFATO:
Es reabsorbido en el Túbulo Proximal, por un mecanismo Na dependiente. La absorción está sometida a un máximo y es inhibitoria por la PTH.
7.-AMINOACIDOS Y GLUCOSA:
Son reabsorbidos en el túbulo proximal a la vez que los iones de Na.
8.-UREA:
El 40-50% de la urea del filtrado glomerular es reabsorbida en el túbulo, y la absorción es tanto más intensa cuanto más mayor sea la del agua.
-
FUNCIONES ENDOCRINAS Y METABÓLICAS
- EL riñón segrega renina y eritropoyetina.
- Interviene en el metabolismo de la Vit. D.
- Es un órgano gluconeogénico.
SISTEMA : renina- angiotensina -aldosterona.
Hipovolemia
Renina
Angiotensina
Vasoconstricción arterial aldosterona
> TA Retención de Na y agua
volemia
Renina: es egregada por el aparato yuxtamedular. Se trata de un enzima que actúa sobre la hipertensinógeno que lo transforma en Angitensina I, que por la acción de otra enzima lo convierte en angiotensinaII o electiva, que actúa sobre la cortexza suprerenal para estimular la secreción de la aldosterona.
Eritropoyetina: es un factor segregado por células peritubulares cuya función es aumentar la eritropoyesis. El estímulo para su secreción, es la hipoxia.
Metabolismo de la Vit. D: el 25-OH- calciferol, procedente del hígado e hidroxilado en el carbono 1 en el riñón, pasará a 1-25 (OH)- calciferol, que es el metabolito activo de la vitamina D.
Gluconeogénesis:El riñón contribuye a la gluconeogénesis
-
EXPLORACIÓN RENAL
-
EXPLORACIÓN CONVENCIONAL
-
Exploración física:
la palpación abdominal permite apreciar los riñones agrandados por tumores, quistes...
-
Exploración radiológica:
-
Rx simple de abdomen: tamaño, forma, situación, presencia de calcificaciones...
-
Pielografía intravenosa: silueta de los riñones y la función renal
-
Angiografía: se inyecta un contraste en la arteria renal para ver los vasos renales.
-
Ecografía, TAC, isótopos radioactivos: función y estructura renal
-
Biopsia: mediante punción percutanea
-
EXPLORACIÓN FUNCIONAL
Las dos primeras explican la función glomerular, el resto la función tubullar.
-
Determinación de urea y creatinina
La concentración sanguínea de estos productos de desecho del catabolismo proteico que son eliminados por el riñón. Es costumbre determinar ambas, aunque puesto que la concentración de urea depende de otros factores como la alimentación o el catabolismo proteico, que no influye sobre la creatinina, la concentración de esta última es más fiel que la de urea (la creatinina es una sustancia endógena)
-
Pruebas de aclaración para explorar la filtración glomerular
Miden el volumen de sangre que sería liberado de una sola sustancia eliminada por el riñón en la unidad de tiempo.
-
Pruebas de concentración y dilución de la orina.
-
Excreción fraccionada de Na: expresa la cantidad de Na que es el filtrado y eliminado en la orina, por tanto nos informa que ha sido reabsorbido en el túbulo.
EFNa = Na eliminado / Na filtrado X 100
-
Estrudio de la capacidad de acidificación de orina:
Prueba para ver la función tubular de eliminación de hidrogeniones.
-
Otras pruebas de la función tubular: manejo de glucosa, del fosfato...
Función GLOMERULAR Función TUBULAR
-Determinación de urea y creatinina -[] y dilución de urea y creatinina.
-Pruebas de aclaramiento. -Excreción fraccionada de Na.
-Capacidad de acidificación de orina.
TEMA 2: FISIOPATOLOGÍA DE LAS MANIFESTACIONES DE LA PATOLOGÍA RENAL. ALTERACIONES DE LA ORINA
-
ALTERACIONES CUANTITATIVAS Y DEL RITMO DE ELIMINACIÓN
-
POLIURIA
Se califica de poliuria la eliminación de más de 2 L /día de orina.
Polaquiuria: > del número de veces pero no la cantidad.
-
Mecanismos y causas:
El mecanismo responsable es la disminución de la absorción del agua en los túbulos, que puede depender de que se vea obligada a acompañar a solutos en su luz( presión osmótica) o de la existencia de un trastorno de la capacidad para concentrar la orina.
-
DIURESIS OSMÓTICA
Si el filtrado contiene sustancias osmoticamente activas no pueden ser absorvidas en el túbulo, arrastrando agua hasta el final de la nefrona y por tanto a la orina definitiva y aumentándose la cantidad de esta. Las principales sustancias son la glucosa, que en la diabetes mellitus es filtrada en cantidad superior a la que se puede reabsorber el túbulo proximal, y la urea que es filtrada en exceso, por ejemplo, la insufuciencia renal crónica por estar aumentada su concentración en la sangre
-
TRASTORNO DE LA CONCENTRACIÓN DE LA ORINA
La incapacidad para elaborar una orina concentrada : pq el intersticio no sea hiperosmolar ( nefropatías túbulointersticiales) o por falta o pq no sea eficaz la ADH (diabetes insípida). Estas causas obligan a eliminar los solutos con máximo volumen de agua.
-
OLIGURIA Y ANURIA
Oliguria: emisión de menos de 500 ml/24h.
Anuria: ausencia de orina.
-
Mecanismos y causas
La reducción patológica de la cantidad de orina, puede ser consecuencia de van disminución del filtrado glomerular o de un aumento de la absorción tubular de agua.
-
REDUCCIÓN DEL FILTRADO GLOMERULAR
-
Reducción del Kt: disminuye en las glomerulopatías por lesión de la membrana filtrante y en la IRC avanzada cuando está muy reducida el número de neuronas activas y por tanto también la superficie de la membrana filtrante.
-
Disminución del flujo sanguíneo y de la presión hidrostática en los capilares glomerulares, como en la I. Circulatoria y la IRA.
-
Aumento de la presión en la cápsula de Bowman como en la nefropatía obstructiva, ya que la orina estancada por encima del obstáculo eleva la presión en las vías urinarias, en los túbulos y en la cápsula.
-
AUMENTO DE LA REABSORCIÓN TUBULAR DE AGUA:
Pacientes con shock hipovolémico y en las que están desarrolladas edemas.
Esta aumento puede tener lugar en el TCP, en el distal y en los colectores, bajo la influencia de: -Aldosterona: proviene de la reabsorción de agua y Na.
-ADH: activa la reabsorción de agua si es segregada en exceso.
-
NICTURIA
En el aumento de la eliminación de orina durante la noche ( por tanto es un trastorno del ritmo de eliminación, ya que lo normal es que la secreción urinaria sea menor por la noche). Se observa en:
-
Todas las situaciones que causan con poliuria.
-
En pacientes con edemas, pq en el decúbito supino mejora la hemodinamia renal y es movilitado el edema.
-
Disminución de la capacidad de la vejiga para retener orina en la hipertrofia de próstata y en la cistitis.
-
ALTERACIONES CUALITATIVAS DE LA ORINA
-
CAMBIOS DE COLOR
En general la orina abundante es más clara que la escasa, ya que en la primera los cromógenos están más diluídos, mientras que en la segunda están más concentrados.
-
Hematuria Roja: (como agua de lavar carne).
-
Hematuria Parda: si la hemoglobina se ha transformado en pigmentos más oscuros.
-
Hematuria Negra: en pacientes portadores de melanoma si eliminan melanina y en las que aparece un grave trastorno en el metabolismo de la tirosina ( alcaptonuria).
-
Son muchos los Fcos. que modifican el color de la orina al ser eliminados con ella.
-
PRESENCIA DE COMPONENTES ANORMALES
-
PROTEINURIA
El filtrado glomerular apenas tiene proteínas plasmáticas, porque por su tamaño y carga eléctrica la membrana no les permite el paso.
De todas formas este filtro no es perfecto pues atraviesa pequeñas cantidades de proteínas, ya que el filtrado glomerular normal contiene 30-50mg, pero estas son reabsorvidas casi en su totalidad en el túbulo proximal.
-
Mecanismos y causas:
1.-Proteína renal o por sobrecarga:
Pese a ser normal la membrana filtrante del glomérulo, la cantidad de proteínas filtradas aumenta t supera la capacidad del túbulo para reabsorverla, si el plasma contiene moléculas de pequeña tamaño.
Tiene este origen la proteinuria de Bence-Jones, el 80% de los pacientes con mieloma.
2.-Proteína glomerular
-
Orgánica:
Consecuencia de que la membrana filtrante del glomérulo sea permeable a las proteínas plasmáticas que pasan al filtrado en tal cantidad que es desbordada la capacidad del túbulo para reabsorberlas.
La permeabilidad anormal de la membrana puede ser por lesiones importantes.
Este es el origen de la proteinuria de las glomerulopatías de los síndromes glomerulonefríticos y nefríticos.
-
Funcional:
No hay lesiones evidentes, se atribuyen o cambios de la hemodinamia renal. Se observa fiebre, tras grandes esfuerzos en la insuficiencia cardíaca.
Tambián es funcional la protainuria ortostática o lardótica que sólo aparece cuando el individuo está en posición erecta.
3.-Proteinuria Tubular:
Es atribuible a la incapacidad de las células tubulares para reabsorber las proteínas presentes en el filtrado.
4.-Postrenal o falsa
El componente proteico se añade cuando este fluye hacia el exterior. SE une en inflamaciones y ulceraciones de la vía urinaria.
INTERPRETACIÓN
-Orgánicas: constantes
-Funcionales: intermitantes
-
HEMATURIA
Es la presencia de sangre en orina y puede ser :
-
Macroscópica: Se aprecia a simple vista por el calor rojo o pardo. En esta hay que destacar color medio mentoso.
Se deben a lesiones ulcerosas del parenquima renal o de las vías urinarias . Se observan en tumores, glomerulopatías y litiasis.
-
Microscópica: el aspecto de la orina es normal, y solo se aprecia mediante un examen microscopico de sediemntos.
Debido a lesiones en los capilares glomerulares en glomerulonefritis.
-
Consecuencias
- Hipovolemia: si es masiva
- Ferropenia: si es discreta y persistente.
- Cólico nefrítico: provocado por coágulo cuando tratan de migrar por el uréter camino de la vejiga.
-
LEUCOCITARIA
Es posible observar algunos leucocitos en la orina normal, pero la presencia de más de 5/campo tiene significado patológico.
Se observa en inflamaciones del riñón y sobre todo de las vías urinarias.
-
CILINDRURIA
Los cilindros son moldes de los túbulos integrados por proteínas o por proteínas más células, sus restos y otros productos.
Los cilindros se producen cuando en los túbulos distales y colectores, se dan las condiciones necesarias para la precipitación de las proteínas , el flujo urinario las arrastra hacia delante hasta la orina definitiva.
Según la composición se distinguen varios tipos cilindros y un significado:
-
Hialinas: constituídas sólo por proteínas, tienen el mismo significado que la proteinuria.
-
Eritrocitarios: contienen hematíes y por tanto son índice de hematuria, su presencia permite afirmar que esta es renal.
-
Leucocitarios: los leucocitos proceden del riñón.
-
Epiteliales: contienen células epiteliales, se observa en la IRA y en otras nefropatías.
-
Granulosas: algunos cilindros integrados por proteínas diversas.
-
Grasas: contiene lípidos. Se observa en las proteinurias masivas.
-
Anchas: se forman en los túbulos dilatados e indican que la nefropatía está avanzada.
-
Pigmentarias: las que contienen bilirrubina o hemoglobina.
-
BACTERIURIA
Se considera que la orina es patológica cuando recogida en condiciones asépticas y cultivadas se comprueba que contiene: +1000 bact/ml
La bacteriuria es índice de infección de riñón o de vías urinarias.
TEMA 3: FISIOPATOLOGÍA DE OTRAS MANIFESTACIONES DE PATOLOGÍA RENAL
-
AZOEMIA:
Retención en la sangre de productos nitrogenados de desecho procedentes del catabolismo proteico.
Estos productos son ; urea, acído úrico, aminas aromáticas y fenoides y derivados.
Valores normales: Urea; 20-40% mgr
Creatinina; 0.5-13% mgr
Ácido úrico; 2.5-6% mgr
Al ser sustancias filtradas en el glomérulo y no reabsorbidas en el túbulo, su acumulación en sangre significa que se ha reducido el volumen filtrado glomerular.
La urea es el más importante de los productos de desecho
Aparecerá la azoemia cuando:
-
Aumenta la cantidad de Urea: por aumento del catabolismo proteico; exógeno( alimentación rica en proteínas) o endógeno ( infección, traumatismo o quemaduras).
-
Fracaso de la eliminación renal por disminución del FG,
-
Disminución del flujo renal por lo tanto disminución de la P de filtración.
-
Disminución de la superficie de filtración.
-
Aumento de la presión en la cápasula de Bowman (nefropatía obstructiva)
-
Disminucón del volumén de distribución de los productos nitrogenados; ocurre en la deshidratación grave.
-
HIPERTENSIÓN RENAL
Son dos mecanismos desencadenantes de la HTA renal:
-
SECRECIÓN DE SUSTANCIAS PRESORAS.
Renina - Hipertensinógeno - angiotensina
Directamente: aumenta la resistencia (vasoconstrictor)
Indirectamente: estimula la secreción de aldosterona que promueve la reabsorción de Na en el túbulo renal.
-
AUMENTO DE LA VOLEMIA
La nefropatía perturba directamente el balance del Na. Se retiene agua y Na , por tanto aumenta la volemia y el Vol/min HTA
Este macanismo actúa en: glomerulopatías agudas, en la 1ª fase del IRA y el la mayor parte de las IRC.
-
TRASTORNOS DEL METABOLISMO DE LOS ELECTROLITOS Y DEL EQUILIBRIO AC-BASE
Electrolitos: se alteran porque son retenidos o eliminados en exceso por transaminación o indirectamente por vómitos, diarrea...
Equilibrio ácido- base: se desarrolla en acidosis metabólica.
-
Cuando afecta exclusivamente al glomérulo por retención de radicales ácidos (glomerulonefritis)
-
En los trastornos tubulares (nefropatía intersticial, trastornos funcionales congénitos o adquiridos).
-
Por fracaso de la eliminación de H+
-
Reabsorción de bicarbonatos
-
En los fracasos funcionales globales
-
EDEMA RENAL (importante)
Acumulo de agua y Na en el espacio intersticial.
-
NEFROPATÍAS CON PROTEINURIA INTENSA
Las glomerulopatías que cursan con proteinuria intensa, deplecionan el plasma de proteínas (hipoproleinemia) disminuye la presión oncótica y se desequilibria el balance de las presiones hidrostáticas y oncótica en los capilares. En consecuencia, pasa líquido hemático al espacio intersticial y se desarrolla edema.
El riñón actúa como promotor y mantenedor del edema que ha iniciado indirectam,ente a través dela proteinuria y de la hipoproteinemia.
-
NEFROPATÍA CON HIPOVOLEMIA
Está reducido drasticamente el filtrado glomerular. El Na y el agua se albergan en el espacio intravascular, dando como consecuencia HTA y también en el intersticial, lo que explica el edema.
El edema renal se diferencia del cardíaco en que se localiza en zonas del tejido celular laxo (párpados).
-
TRASTORNOS DE LA FUNCIÓN ESTENÚRICA
Estos trastornos son la limitacion o hipostenuria y la anulación o isostenuria, de la capacidad para concentrar y diluir la orina.
-
Causas:
1. Reducción de la capacidad para concentrar la orina: los trastornos de la poliuria que aumentan la diuresis.
2. Mecanismos que limitan o anulan la dilución de la orina:
-
La cantidad del FG que llega al segmento diluyente de la nefrona:
*disminución del líquido hipotónico hacia el tubo distal
*tránsito lento por los colectores
*Reabsorción de agua aunque la ADH sea baja
Se ve en pacientes que están desarrollando edemas y en IRC avanzada.
-
Exceso de ADH y al ser los túbulos constantemente permeables al agua esta pasa el intersticio y la orina es concentrada.
Este mecanismo actúa en el S.I. ADH, en la I. Cardíaca.
-
ANEMIA RENAL
La anemia sintomática en la insuficiencia renal es el resultado de la depresión de la eritropoyesis y de la exaltación de la eritrocateresis.
-
DEPRESIÓN DE LA ERITROPOYESIS:
Es consecuencia del déficit de eritropoyetina, retención de sustancias tóxicas para la médula eritropoyética.
-
EXALTACIÓN DE LA ERITROCATERESIS:
La supervivencia de los hematíes está acortada por estar en un plasma de composición anormal. Por tanto, la anemia es extracorpuscular.
Estos mecanismos reducen la cantidad, pero no la calidad de los hematíes, por lo cual la anemia renal es normocrómica y normocítica.
-
OSTEODISTROFIA RENAL
Los principales factores que alteran la estructura de los huesos es la insuficiencia renal, aparte del depósito de aluminio por el tratamiento de los pacientes con las técnicas de diálisis son:
-
DÉFICIT DE 1-25 (OH) colecalciferol:
El riñón insuficiente está inacapacitado para llevar a cabo , la hidroxilación en el carbono 1 del 25 hidrocicolecalciferol procedente del hígado.
-
HIPERPARATIROIDISMO 2º
La hiperfunción paratiroidea es la respuesta a la hipocalcemia. Esta es consecuencia de la insuficiencia de la absorción intestinal de calcio por el déficit de 1-25 (OH)2 D y de la hiperfosfatemia
Entonces hay una hiperfunción paratiroidea en respuesta a la hipocalcemia:
-
osteitis fibrosa (hiperparatiroidismo)
-
Osteomalacio o osteopatía (déficit de Vit. D)
-
Osteoesclerosis
TEMA 4: ESTUDIOS DE LOS SÍNDROMES DE LA PATOLOGÍA RENAL
-
SÍNDROME GLOMERULONEFRÍTICO
Es el resultado de una agresión , generalmente inmunológica al glomérulo, que lesiona la membrana basal e induce a la proliferación de células endoteliales, epiteliales y mesangiales.
Estas alteraciones del glomérulo en su estructura explican que el filtrado sea anormal en cantidad y calidad.
-
Causas:
Suelen ser consecuencia de una reacción inmunológica de los siguientes tipos:
-
Por complejos inmunes( tipo III)
-
Reacción entre componentes de la membrana basal, anticuerpos dirigidos contra ellas( reacción tipo II autoinmune)
-
En algunas glomerulonefritis, una reacción de tipo IV
Los antígenos implicados pueden ser:
-
Exógenos: como las infecciosas (bacterianas, hepatitis B)
-
Endógenos: antígenos de la membrana basal y productos de procedencia tumoral.
-
Tipos:
De acuerdo con la extensión las glomerulonefritis pueden ser:
- Generalizadas
- Focales: no afectan a todos los glomérulos.
- segmentarias: solo está lesionada una parte del glomérulo.
Según el tipo de lesión:
-
De cambios mínimos
-
Membranoso
-
Proliferativos: Endoteliales
Epiteliales
Mesangiales
-
Intracapilares: si está intacta la cápsula de Bowman.
-
Extracapilares: si está incluída en la lesión.
-
Manifestaciones y fisiopatología
Las lesiones por una parte reducen el coeficiente de ultrafiltración por lo que disminuye la cantidad de filtrado.
Por otra parte también alteran la permeabilidad de la membrana filtrante y permite que atraviesen los productos que antes no lo hacían.
Estos trastornos, por tanto, van a repercutir sobre la cantidad y composición de la orina y sobre el organismo en general.
-
ORINA
-
Oliguria: por la disminución del filtrado glomerular y pq los túbulos absrven bien agua y Na.
-
Proteinuria, Hematuria, Leucocituria, Cilindruria debido a la permeabilidad anormal de la membrana filtrante.
-
REPERCUSIÓN EXTRARRENAL
Disminución del filtrado glomerular:
-
Produce retención de agua y Na, por tanto : aumenta la volemia y vamos a obserbar: HTA y edema.
-
Retención de productos nitrogenados de desecho y radicales acidos: atoemia y acidosis.
-
EXPLORACIÓN FUNCIONAL
Esto reduce el aclaramiento de la crestinina que expresa la cantidad de filtrado glomerular.
-
SÍNDROME NEFRÓTICO
Se caracteriza por la combinación de cuatro datos:
-
Proteinuria
-
Hipo y desproteinemia
-
Edema
-
Hiperlipidemia: por auemnto de la síntesis de proteínas en el hígado para compensar las pérdidas urinarias.
-
Causas
- Nefropatía primaria (G.A, GC)
- Enfermedades metabólicas ( diabetes mellitus, mieloma...)
-
Fisiopatología y manifestaciones
La agresión a la membrana basal del glomérulo tiene como única consecuencia: que sea permeable a las proteínas del plasma, de lo que derivan las manifestaciones.
-
ORINA
-
Proteinuria: selectiva e intensa ( superior a 3.5 gr/día)
-
Cilindruria: hialinos y grasas.
-
REPERCUSIÓN EXTRARRENAL
-
Hipoproteinemia: pérdida de proteínas plasmáticas.
-
Disproteinemia: anormal la distribución de las diversas fracciones proteicas del plasma pq son eliminadas las de bajo paso.
-
Edema
-
Hiperlipemia: aumenta las lipoproteínas de densidad baja y muy baja, y por tanto , el colesterol y los triglicéridos.
GENESIS DEL EDEMA
Hipoproteinemia: disminución de la P oncótica. Salida del líquido hacia el espacio intersticial
Hipovolemia EDEMA
Aumento de aldosterona Reabsroción de agua y Na
-
EXPLORACIÓN FUNCIONAL
Es normal, ya que, aunque contenga proteínas ,la cantidad de filtrado, que es lo que mide el aclaramiento de creatinina, no está disminuído.
-
SÍNDROME DE NEFROPATÍA INTERSTICIAL
Es el resultado de la lesión del intersticio de la médula renal, que afecta a la función de esta estructura, la de los segmentos tubulares profundos y la circulación por los vasos rectos.
-
Causas
-
Infecciones; promovidas por el éxtasis urinario
-
Actuación de agentes tóxicos
-
Hipercalcemia e hiperuricemia: ya que el calcio y el ácido úrico al estar en exceso en la luz tubular erosionan el epitelio y estimulan la fibrogénesis.
-
Fisiopatología y Manifestaciones
Se resisten las funciones tubulares (absorción de Na y eliminación de H+..) y la estenúrica. Esto repercute sobre la composición de la orina y sobre el organismo en general.
-
ORINA
-
Poliuria: por incapacidad para concentrar la orina.
-
Proteinuria, leucocituria, henaturia, cilindruria: incapacidad para reabsorver las proteínas del filtrado glomerular normal.
-
REPERCUSIÓN EXTRARRENAL
-
Polidipsia; por compensar la poliuria.
-
Acidosis: por retención de hidrogeniones.
-
Deplección de Na y K.
-
EXPLORACIÓN FUNCIONAL
Pruebas de concentración y acidificación anormales.
-
SINDROMES TUBULARES
Son trastornos poco frecuentes, hereditarios o adquiridos de una o varias funciones tubulares.
-
SÍNDROMES TUBULARES PROXIMALES
-
Diabetes Renal: defecto de reabsorción de glucosa en el túbulo proximal que cursa con glucosuria sin hiperglucemia.
-
Diabetes de Fosfatos: defecto de la reabsorción de fosfato fosfaturia- hipofosfatemia trastornos del crecimiento y de la constitución del hueso tipo raquitismo.
-
Aminoaciduria; defecto en la reabsorción de aminoácidos
-
Síndrome de Fanconi: están alteradas en conjunto las reabsorciones de:
-Glucosa
-Fosfatos
-Aminoácidos
-
Acidosis Tubular Proximal: defecto de la reabsorción de CO3H Na en el T.P.
-
SÍNDROMES DEL ASA DE HENLE
-
Síndrome de Bartter. Falla la reabsorción conjunta de Na ,Cl y K en la rama ascendente del asa de Henle.
Por lo que llega más Na al túbulo distal que es reabsorvido en intercambio con el K y en consecuencia se observa una Hipopotasemia intensa.
-
SÍNDROME DE LOS TÚBULOS DISTALES
-
Acidosis Tubular Distal: las células del túbulo distal son incapaces de segregar H+ para generar bicarbonato por lo que los pacientes no logran eliminar orina de Ph inferior a 6.
-
Pseudohipoaldosteronismo: defecto de la reabsorción de Na y eliminación de K, aún siendo normal la secreción de aldosterona.
-
Pseudohiperaldosteronismo: (síndrome de Liddle), es excesiva la reabsorción de Na y agua y la eliminación de K , con secreción de aldosterona disminuída.
-
Diabetes Insípida Renal
-
SÍNDROMES VASCULARES
La estenosis y obstrucción de las arterias renales debida a esclerosis, trombosis y embóleas de grandes arterias y vasculitis de las de menor calibre.
Esto trae como consecuencia:
-
HTA vasculo renal
-
Infarto por obstrucción brusca
-
Lesiones glomerulares e insuficiencia funcional: por estenosis progresiva y difusa (HTA maligna)
-
Síndrome nefrótico.
-
FUNCIÓN RENAL EN LA HTA VÁSCULO-RENAL:
En el lado donde se asiente la estenosis:
-
Disminución del flujo sanguíneo renal y disminución del FG en la misma proporción. Esto supone que al estar conservada la función tubular, la reabsorción de agua es intensa, por tanto la orina eliminada por el riñón isquémico es escasa y concentrada.
-
Este es el fundamento del Test de Howard-Rapaport.
TEMA 5: INSUFICIENCIA RENAL AGUDA Y CRÓNICA
Incapacidad del riñón para cumplir sus funciones:
-
Eliminar productos nitrogenados de desecho y otras usutancias extrañas.
-
Mantener constante y normal el medio interno.
-
Funciones endocrinas.
-
INSUFICIENCIA RENAL AGUDA
-
Actuación de múltiples agentes etiológicos que lesionan las células tubulares.
-
Mediante un riego sanguíneo insuficiente
-
Por una acción tóxica directa.
-
Cursa en dos fases:
-
Caracterizada por OLIGURIA
-
Caracterizada por POLIURIA
1. I.R.A. PRERRENAL
Se observa en todas las situaciones en que estás disminuida la perfusión renal como en las I. Circulatorias:
-
Disminución del Ph en los capilares glomerulares FG
-
Se ponen en marcha los mecanismos que aumentan la volemia.
-
Azoemia y oliguria por la disminución del FG.
2. I.R.A INTRARRENAL
Consecuencia de diversas nefropatías agudas y graves. La más frecuente es la desencadenada por la Necrosis Tubular Aguda.
3. I.R.A POSTRENAL
-
Cese de secreción urinaria por obstrucción de las vías.
-
Es la de Nefropatías Obstructivas.
-
I.R.A. POR NECROSIS TUBULAR
-
Etiopatogenia
1. Agentes que actúan a través del riego sanguíneo insuficiente ISQUEMIA RENAL
-
Todos los agentes productores de Shock
-
Hemorragias
-
Deshidrataciones graves
-
Sépsis por gérmenes Gram-
*Originan una de la TA, por tanton, de la perfusión de los órganos.
2. Agentes Nefrotóxicos Directos
-
Algunos antibióticos (aminoglucósidos y cefalosporinas)
-
La toxina de la Amanita phalloides.
-
Metales pesados, contrastes radiológicos.
*Resultado: agresión al epitelio tubular
-
Fisiopatología y Sintomatología
- Cursa en dos fases
- La alteración funcional es distinta en cada una.
1. FASE u OLIGOANÚRICA: duración media 10 días.
-
Repercusión sobre la orina
-
Escasa
-
Isostenúrica
-
Contiene: albúmina, hematíes, leucocitos y cilindros.
-
Repercusión extrarrenal
-
Azoemia
-
Hiperpotasemia
-
Hiperfosfatemia
-
Hiperuricemia
-
Acidosis
-
Manifestaciones: digestivas, cardiocirculatorias, nerviosas...
2. FASE O POLIÚRICA: duración media 2-3 semanas
Cuando se genera el epitelio tubular se restablece la FG, volviendo a la normalidad lentamente.
-
Repercusión sobre la orina
-
Temporalmente: abundante e hipoestenúrica (diuresis osmótica) por una incapacidad relativa de los túbulos para observar e insensibilidad a la ADH.
-
Repercusión extrarrenal
-
Tendencia a la deshidratación y deplección de Na y K a causa de la poliuria.
-
INSUFICIENCIA RENAL CRÓNICA (IRC)
- Síndrome que se atribuye a la incapacidad de cumplir las funciones renales.
- Instauración lente por inutilización progresiva de nefronas FG
- Desarrollo de azoemia, 1º compensadora, luego progresiva hasta la instauración del SDME URÉMICO.
-
Etiología
Causa fundamental:
-
Esclerosis renal o anulación del parénquima renal.
La IRC es el resultado final de las nefropatías difusas evolutivas.
-
Glomerulares: glomerulonefritis, nefropatía diabética.
-
Intersticiales; nefritis interasticial
-
Vasculares; arterioesclerosis y arteriolonecrosis.
-
Lesiones Focales; infiltraciones tumorales: Inflamaciones, quistes renales ( si son bilaterales y extensos).
-
Fisiopatología y Sintomatología
-
Teoría de la “nefrona Intacta”:
Nº de nefronas reducido, pero el funcionamiento de las restantes normal e incluso supranormal.
-
ETAPAS POR LAS QUE PASA EL PACIENTE
1. Periodo de compensación completa
-
Asintómatico
-
Nº de nefronas suficiente
-
La exploración funcional muestra una disminución del FG hasta el 50%.
2. Periodo de retención compensadora
-
Función sensiblemente normal por la actuación de mecanismos compensadoras:
-Diuresis osmótica de las nefronas conservadas
-Azoemia
-Adaptación tubular: de la absorción Poliuria
de la secreción.
Clinica : Escasa: Polidipsia
Nicturia
Azoemia estabiliozada
Paciente en estado de “ equilibrio inestable”.
Exploración Funcional: hipoestenuria
Disminución del FG (entre 50-20 cc)
3. Periodo de Uremia
-
Nº de nefronas intactas mínimo.
-
El riñón no es capaz de desarrollar sus funcionas ni siquiera con la ayuda de los mecanismos que anteriormente fueron efectivos.
-
REPERCUSIÓN SOBRE EL ORGANISMO
-
Azoemia progresiva
-
Trastornos del metabolismo del agua y electrolitos.
-Mientras se mantiene la poliuria riesgo de;
-
deshidratación y de`plección de Na y K
-Al final, en oliguria
-
retención de agua y K
-Hipocalcemia e hiperfosfatemia.
-
Acidosis metabólica
-Al el FG son retenidos radicales ácidos.
-La masa tubular activa es insuficiente para eliminar el exceso de H+
-
REPERCUSIÓN SOBRE LA ORINA
Poliuria Oliguria Anuria Hipoestenúrica
Isostenúrica
-
REPERCUSIÓN MÁS LEJANA
Afecta a la estructura y función de todos los órganos y sistemas. Dando múltiples manifestaciones clínicas.
-
GENERALES: astenia, anorexia y adelgazamiento.
-
PIEL:
-Amarillo sucio; anemia, vasoconstricción arteriolar
Retención de cromógenos urinarios.
-Lesiones diversas: urémides
De rascado.
-
OJO:
-Conjuntivitis: depósitos de calcio y calcificaciones corneales.
-Fondo de ojo; hipertensión.
-
A. DIGESTIVO:
-Olor urinoso del aliento.
-Nauseas y vómitos
-Dolores cólicos.
-
A. RESPIRATORIO:
-Disnea y respiración de Kussmaul
-Puede surgir edema pulmonar
-
A. CIRCULATORIO
-Arritmias y alteraciones electrocardiográficas
-
A. LOCOMOTOR
-Osteopatía renal
-En las articulaciones: -hiperuricemia -ataques de gota
-Depósitos de calcio -Brotes de artritis
-
SISTEMA NEUROMUSCULAR
-Disfunciones de los centros superiores: cefalea, irritabilidad, desorientación, ttnos del sueño y obnubilación progresiva hasta el coma.
-Fibrilaciones musculares
calambres Por Hipocalcemia
crisis tetánicas
*Polineuropatía urémica
-
SISTEMA ENDOCRINO
-Hiperparatiroidismo secundario
-con frecuencia esterilidad
-
METABOLISMO
-comportamiento diabetoide
-tendencia a la hiperlipemia
-
SANGRE: anemia
-
DATOS URINARIOS
-poliuria oligoanuria (incolora, isostenúrica)
-
DATOS ANALÍTICOS
-Azoemia
-alyteraciones del Na y del K
-Acidosis metabólica
-Hipocalcemia
-Hiperfosfatemia
-
PRUEBAS FUNCIONALES anormales. Demuestran;
-Disminución FG (<15cc/min)
-Anulación de la función estenúrica
-Incapacidad de eliminar el exceso de H+.
TEMA 6: FISIOPATOLOGÍA DE LAS VÍAS URINARIAS
-
RECUERDO ANATOMOFISIOLÓGICO
Las vías urinarias son una serie de conductas, cuya misión es trasladar la orina al exterior, con un depósito intercalado, la vejiga, que hace posible que la evacuación sea periódica.
-
PELVIS Y URÉTER
-
Conducen la orina desde el riñón a la vejiga.
-
Su pared consta de tres capas: Mucosa
Muscular (fibra lisa)
Adventicia
-
Esta pared, que recibe una inervación vegetativa, está dotada de tono para adaptarse al contenido y su peristaltismo impulsa a este hacia la vejiga.
-
Un dispositivo valvular, situado a la desembocadura del uréter, impide el reflujo de la orina.
-
VEJIGA Y URETRA
-
La vejiga es el depósito que almacena temporalmente la orina.
-
La uretra es el conducto que la dirige al exterior.
-
INERVACIÓN DE LA VEJIGA
Los impulsos motores le llegan por tres vías:
-
Simpática: procedente de la médula lumbar. Su lesión no afecta a la función, por eso es poco importante.
-
Parasimpática: actúa sobre el detrusor para que se contraiga.
-
Somática (nervios pudendos): actúa sobre el esfínter externo.
-
MICCIÓN
Es un acto reflejo sometido a control superior y de la voluntad:
Cuando la vejiga está repleta (300-400ml) las fibras sensitivas (vía aferente), conducen los impulsos generados por la distensión de supared, que actúan sobre el centro del reflejo y provocan los estímulos motores que a través de la vía eferente, obligan al detrusor a contraerse y esfinter interno a abrirse.
Seguidamente el estímulo de la uretra posterior por la orina y mediante un reflejo, desencadena la apertura del esfínter externo.
-
EXPLORACIÓN
-
Física: permite palpar la vejiga en el hipogastrio cuando está llena.
-
Radiológica: con medidas de contraste;
-Por vía endovenosa (pielografía descendente).
-Directamente en la uretra (pielografía ascendente).
-
Otros: citoscopia, TAC, ECO..
-
FISIOPATOLOGÍA
La que expresa la detención del flujo;
-
LITOGÉNESIS RENAL
-
Es una causa específica de obstrucción de vías altas.
-
La mayor parte de los cálculos están constituidas por:
-
Sales de Calcio; sobre todo oxalato.
-
Äciso úrico: fosfato amonicomagnésico o de cistina.
-
Los factores que intervienen en la génesis de los cálculos son:
-
Presencia en la orina de los componentes en mayor []de lo normal:
-
Pq el riñón los elimina en exceso.
-
Pq sea escasa la cantidad de orina.
-
Componentes de la orina protectores
-
Son el pirofosfato, el citrato y el magnesio, (inhiben la litogénesis)
-
Ph Urinario:
-
Influye sobre la solubilidad de algunos componentes
Los cálculos se forman cuando estos factores, se combinan, de modo que dominan las que promueven la litogenésis, sobre los que la inhiben.
En estas situaciones la orina se comporta como una solución sobresaturada y se produce la cristalización y después el crecimiento de cristales.
-
MANIFESYACIONES DE LA PATOLOGÍA DE LA VÍA URINARIA
Las principales son el dolor y la disuria.
-
DOLOR
Característico es el dolor agudo del cólico nefrítico, aunque también puede ser sordo y persistente.
-
DISURIA
Irritación inflamatoria de la vejiga y uretra. Se caracteriza por una micción dolorosa, molestias relacionadas con la emisión de la orina como;
-
Sensación de ardor que aumenta al orinar.
-
Polaquiruia: aumento del número de micciones urgentes o imperiosas
-
Tenesmo vesical: sensación permanente de deseo de orinar y vaciamiento incompleto.
El origen puede ser;
-
Irritación inflamatoria de vejiga y uretra.
-
Estimulación mecánica vesical por un cálculo enclavado en la desembocadura del uréter.
-
Estenosis de la uretra posterior por un aumento del tamaño de la próstata.
-
CÓLICO NEFRÍTICO
La detención brusca del flujo urinario, provoca una dilatación de las vías por encima del obstáculo, que por la distensión de su pared, estimula el dolor.
La causa más frecuente son los cálculos cuando emigran desde la pelvis hacia la vejiga.
Las características del dolor del cólico son:
-
Tenebrante (perforante)
-
Localizado en región lumbar, de vacío o en la fosa ilíaca si el cálculo ha ido progresando.
-
Se irradia siguiendo el trayecto del uréter, hacia los genitales externos y la cara anterior del muslo.
-
Muy intenso, aunque es continuo puede experiementar exarcebaciones paroxísticas durante las horas o días que dura.
-
DOLOR SORDO Y PERSITENTE
El dolor localizado también en la fase lumbar es sordo y persistente cuando la obstrucción de las vías urinarias es estable y también, es desencadenado por la distensión de la pared de los segmentos situados por encima del obstáculo.
La inflamación de la pelvis y de los cálices se expresa mediante un dolor semejante que se exarceba con la puñopunción sobre la región lumbar.
-
NEFROPATÍA OBSTRUCTIVA
La detención del flujo urinario en las vías repercuta desfavorablemente sobre los segmentos situados por encima del obstáculo.
-
Causas
1.-Mecánicas: Intraluminales (cálculos y coágulos)
Parietales (tum,ores, cicatrices retractiles)
Extraparietales (hipertrofia prostática, tumores que es la más
frecuente)
2.-Funcionales: trastorno del vaciamiento vesical en la vejiga neurogena.
-
Manifestaciones y patologías
Las consecuencias de la obstrucción o estenosis de las vías urinarias son;
Facilidad para desarrollar infecciones (pielonefritis)
Hidronefrosis; dilatación de la pelvis y de los cálices por la acción mecánica de la orina retenida.
Afectación Renal; incialmente se establecen alteraciones de la función y más tarde de la estructura:
Funcional: Si sólo está afectado un riñón, el normal compensa el trastorno. Si la obstrucción es completa y bilateral, se instaura la anuria y el cuadro de IRA. Si la anormalidad es bilateral pero incompleta (estenosis) surgirá: azoemia, poliuria con orina hipodensa y acidosis.
Estructural: Si el obstáculo persiste, el parénquima renal se atrofia y esclerosa, por la agresión mecánica de la presión a que se es sometido. Si están afectadas los dos riñones se establece una Insuficiencia Renal Irreversible.
-
VACIAMIENTO ANORMAL DE LA VEJIGA POR TRASTORNOS NEROLÓGICOS: VEJIGA NEURÓGENA
La lesión de las estructuras nerviosas que intervienen en el control de la micción da origen a diversas formas de la vejiga neurógena:
-
VEJIGA NO REFLEJA
-
VEJIGA PARALÍTICA SENSITIVA (ATÓNICA SENSITIVA):
La lesión de la vía sensitiva interrumpe el arco en su vertiente aferente, y por tanto no se pone en marcha el reflejo.
Desconexión de los centros superiores e interiores.
La vejiga siempre está repleta y se vacía por rebosamiento.
-
VEJIGA PARALÍTICA MOTORA (ATONÍA MOTORA)
La lesión se produce en las fibras motoras de la vertiente eferente del reflejo.
La micción se produce por rebosamiento, pero al estar bien las fibras sensitivas, sí se experimentan ganas de orinar.
-
VEJIGA AUTÓNOMA
Carece totalmente de conexiones nerviosas por estar interrrumpidas las fibras aferentes y eferentes o estar lesionado el centro medular.
El paciente tampoco sienta ganas de orinar.
-
VEJIGA REFLEJA
El fallo del control supraespinal de la micción es responsable se estas dos formas de vejigas neurógenas reflejas:
-
VEJIGA AUTOMÁTICA
En la sección medular, durante la fase de automatismo al estar desconectado su centro de las estructuras superiores, el reflejo de la micción funciona con automatismo.
No siente deseos de orinar, ni puede controlar el acto, pero se vacía la vejiga activamente.
-
VEJIGA DESINHIBIDA
Interrupción de las fibras que enlazan la corteza con el centro, esto supone la pérdida de la capacidad de inhibir voluntariamente el reflejo.
Cuando el paciente siente ganas de orinar no lo puede reprimir y la vejiga se vacía de forma precipitada, como en los niños hasta que aprenden a controlarse.
31
A
-
Obstrucción de los túbulos por restos del epitelio necrosado y cilindros producidos por esos restos.
CONSECUENCIA
-
de orina
B
-
Difusión de orina al intersticio renal a traves
del epitelio dañado de los túbulos, estando
aumentada la permeabilidad del epitelio para el paso de la orina
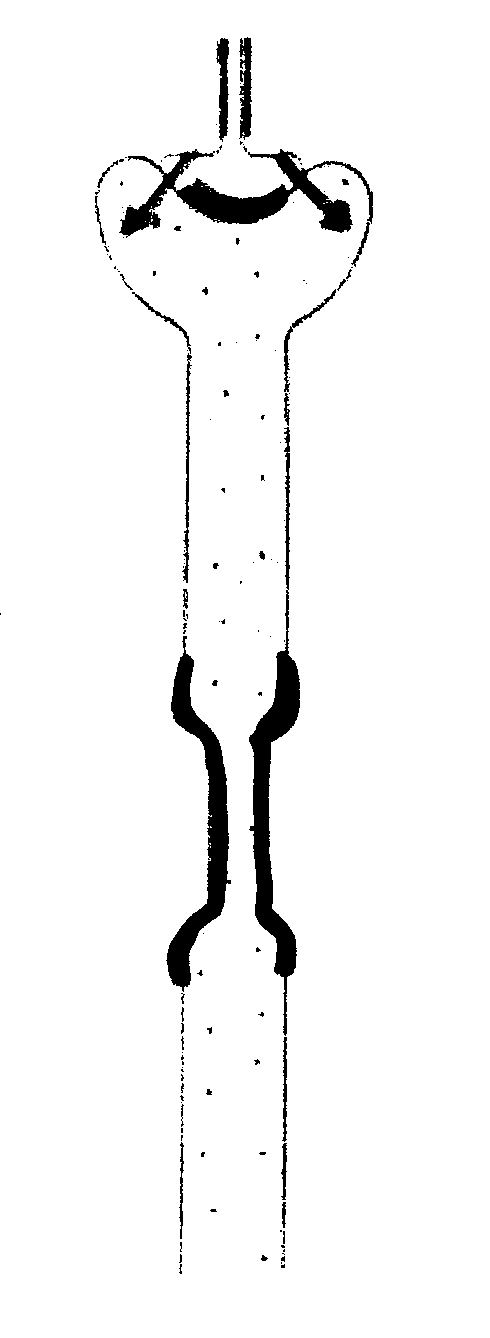
C
-
De la F.G por anormalidades en la estructura de la membrana filtrante.
-
las células están edematosas de agua y se apiñan dificultando el F.G.
D
-
Reducción drástica del F.G por vasoconstricción intensa de la arteriola Aferente de los glomérulos.
EXPLICACIÓN: las células tubulares dañadas, anulan la función de las células del asa de Henle que es expulsar el Na al intersticio. La mácula densa capta este dato y para evitar la pérdida de este ión estimula las células competentes del paarato yuxtamedular para lan secreción de Renina que es la que constriñe la arteriola eferente. La renina actúa “in situ” sobre el hipertensinógeno reduciendo o cesando el FG.
Descargar
| Enviado por: | Mgapk |
| Idioma: | castellano |
| País: | España |
