Medicina
Quemaduras. Traqueostomía
CONTENIDO
I.- QUEMADURAS 2
I.1.- Clasificación de quemaduras. 3
I.2.- Manejo inicial del paciente quemado 4
I.3.- Criterios para la hospitalización de pacientes con quemaduras. 4
I.4.- Requerimientos líquidos y forma de reposición. 4
I.5.- Monitoreo de un paciente con quemaduras. 5
I.6.- Cuidado inicial de las quemaduras. 6
I.7.- Soporte nutricional del paciente quemado. 7
II.- TRAQUEOSTOMIA. 10
II.1. Indicaciones de urgencia: 10
II.2. Indicaciones electivas: 10
II.3. Ventajas de la traqueostomía: 10
II.4. Desventajas de la traqueostomía: 10
II.5. Técnica quirúrgica: 10
II.6. Complicaciones inmediatas: 11
II.7. Complicaciones tardías: 11
II.8. Cuidados de la traqueostomía: 11
I.- QUEMADURAS.
Las quemaduras son lesiones producidas por la transferencia de calor a los tejidos. Por extensión, también se incluyen bajo esta denominación a las lesiones causadas por otros agentes, tales como la electricidad, las radiaciones ionizantes, el frío o determinadas sustancias químicas en las que el calor no es el único o principal factor inductor de las lesiones.
Desde el punto de vista anatomopatológico, por su repercusión pronóstica y terapéutica; conviene valorar tres características fundamentales de las quemaduras: Extensión, profundidad y localización. De la extensión y la profundidad depende el pronóstico vital del enfermo quemado, pues ambos parámetros condicionan las alteraciones fisiopatológicas que acompañan a la quemadura. La profundidad y localización de las lesiones condicionan el pronóstico funcional y estético.
Las quemaduras pueden clasificarse en dos grandes grupos:
Quemaduras superficiales o de espesor parcial: en las que se conservan elementos epiteliales, pertenecientes a la capa basal de la epidermis o a los anejos cutáneos (folículos pilosos, glándulas sebáceas y glándulas sudoríparas) que pueden regenerar la piel por crecimiento centrífugo o divergente. Cuanto más islotes epiteliales permanezcan indemnes, tanto más rápido se efectuará la cicatrización.
Quemaduras profundas o de espesor completo: en las que la piel está destruida en todo su espesor. En este caso la regeneración cutánea no es posible a expensas de los anejos cutáneos, sino únicamente se realiza por crecimiento epitelial centrípeto o convergente desde el borde cutáneo sano. Al cierre de la quemadura contribuye la contracción de la solución de continuidad cutánea.
En quemaduras de más de 30 a 40% de la superficie corporal total hay peligro de un shock neurógeno o por pérdida de líquidos en el exudado. La pérdida progresiva de líquido plasmático produce hipovolemia y hemoconcentración, disminución de proteinas y la presión oncótica disminuye agravando la pérdida de líquidos.
Ulcera de Curling (úlcera gastroduodenal), acompañan a las quemaduras y puede aparecer una hemólisis intravascular por la sepsis originada al infectarse la quemadura, lo que lleva a lesiones tubulares renales.
Las lesiones por quemadura producen intensas alteraciones de la función inmunitaria tanto local, como sistémica. Se inhiben las reacciones inmunitarias celulares y humorales. El complemento, especialmente la vía alterna puede alterarse dejando un mecanismo de defensa crítico contra las infecciones por bacilos Gram- se deprime la función de las células fagocíticas. Se producen tromboflebitis regionales, bacteriemias, endocarditis, neumonía y contaminación de toda la superficie regional y con ello un posible shock séptico o endotóxico.
Con el advenimiento de las unidades de terapia intensiva y el avance tanto científico como tecnológico, se ha logrado mejorar la atención al paciente quemado; sin embargo, la falta de atención al primer contacto en forma adecuada, así como la extensión importante de las quemaduras hace que estos pacientes tengan una mortalidad elevada.
En la fase de emergencia que incluye de 0 a las primeras 72 horas posteriores a la quemadura, debemos de interrogar al paciente para poder conocer su estado previo a la quemadura como sería su estado nutricional, conocer enfermedades que haya padecido o que esté padeciendo como diabetes mellitus o hipertensión arterial, todo lo anterior nos ayudará para dirigir el tratamiento.
Dentro del interrogatorio dirigido debemos preguntar entre otras cosas lo siguiente:
1.- Cuando ocurrió la quemadura.
2.- En que lugar ocurrió la quemadura (espacio abierto o cerrado). Si ocurrió en este último caso, debemos prestar atención por quemaduras internas, como puede ser el caso de quemaduras en orofaringe o tracto respiratorio.
3.- Preguntaremos durante cuanto tiempo estuvo expuesto a la quemadura.
4.- Que tipo de agente causó la quemadura.
A la exploración física por completo su estado físico, sus signos vitales, y determinar cuales serán los requerimientos líquidos, si requiere apoyo ventilatorio o valorar si requiere tratamiento quirúrgico y también para poder realizar algún pronostico.
I.1.- Clasificación de quemaduras.
a).- Por su extensión:
Para conocer la extensión de las quemaduras existen varios métodos, sin embargo para fines prácticos y por ser el más fácil de recordar usaremos el de la regla de los nueves o regla de Wallace, que divide la superficie corporal total equivalente al 100% en áreas que representan el 9% o un múltiplo del 9%, de este modo tendremos que:
Cabeza y cuello = --------------------------- 9%
Cara anterior del tronco = -----------------18%
Cara posterior del tronco = ----------------18%
Extremidad superior izquierda = ---------- 9%
Extremidad superior derecha = ------------ 9%
Genitales = ----------------------------------- 1%
Extremidad inferior izquierda = --------- 18%
Extremidad inferior derecha = ----------- 18%
Total = ----------------100%
b).- Por su profundidad:
Por su profundidad, las quemaduras se clasifican en:
b.1).- Quemaduras de espesor parcial.
b.2).- Quemaduras de espesor total.
Las quemaduras de espesor parcial son las llamadas de primero y segundo grado y son aquellas que producen lesiones de color rojo o rosado, con vesículas y que cicatrizan espontáneamente por reepitelización a partir de los anexos de la piel como son: el pelo, uñas y glándulas, pero si hay destrucción de anexos o hay infección posterior, no se produce la reepitelización.
Las quemaduras de espesor total son las llamadas de tercer grado y que adquieren un color gris violáceo y que son secas y no causan dolor (anestésicas).
I.2.- Manejo inicial del paciente quemado (urgencias).
1.- Asegurar una vía aérea permeable.
2.- Quitar la ropa y cubrir con sábana limpia.
3.- Tomar signos vitales (TA., FC., Temperatura, monitorizar el trazo electrocardiográfico y colocación de un pulsoxímetro).
4.- Colocar un catéter intravenoso largo para tomar la presión venosa central, que debe de ser entre 10 y 15 cm de agua, además por este mismo catéter podremos administrar grandes volúmenes de líquido (en la actualidad se dispone de catéteres de tres lúmenes, es decir de tres vías).
5.- Iniciar la administración de los requerimientos líquidos con solución de Hartman y lactato, previo cálculo de estos mismos requerimientos.
6.- Colocar sonda nasogástrica en pacientes con superficie quemada mayor al 25%.
7.- Inmunizar al paciente contra tétanos.
8.- Administrar analgésicos.
I.3.- Criterios para la hospitalización de pacientes con quemaduras.
1.- Adultos con quemadura de espesor parcial mayor a 15% de superficie corporal total.
2.- Niños con superficie corporal quemada mayor al 10% de espesor parcial.
3.- Niños y adultos con quemaduras de mas del 2% de superficie corporal total quemada de espesor total.
4.- Pacientes con quemaduras por inhalación de humo con o sin quemaduras de la piel.
5.- Pacientes con quemaduras en la cara, manos, perianal y pies.
6.- Pacientes con quemaduras eléctricas de cualquier tamaño.
I.4.- Requerimientos líquidos y forma de reposición.
Existen varias fórmulas para la reposición de líquidos que nos sirven como guía, siendo una de las más usadas la fórmula de Parkland, que consiste en la administración en 24 horas de solución de Ringer Lactato o solución de Hartman sin dextrosa; de la siguiente manera:
4ml / Kgs. de peso / Superficie corporal quemada.
A la cantidad que resulte se le agregará la cantidad de líquidos necesaria al día con solución glucosada al 5%, (30ml / Kg. peso / día) quedándonos entonces una fórmula compuesta de la siguiente manera:
(4 ml / Kg. peso / día / % quemado) + (30 ml / Kgs. peso / día)
Aplicando la cantidad resultante de líquidos en las primeras 24 horas mediante el siguiente esquema:
50% del total en las primeras 8 horas.
25% del total en las segundas 8 horas y el restante
25% del total en las últimas 8 horas.
EJERCICIO:
Paciente de 80 Kgs. de peso, presenta quemaduras en cara posterior del tronco, región genital y miembro inferior derecho.
Según la regla de Wallace nuestro paciente presenta los siguientes porcentajes de quemadura:
Cara posterior del tronco = 18%
Miembro inferior derecho = 18%
Región genital = 1%
Total quemado = 37%.
Nuestra fórmula compuesta es:
(4 ml / Kgs. peso / % quemado) + (30 ml / Kgs. peso /día).
Sustituyendo tendríamos:
(4 ml / 80 Kgs. / 37%) + (30 ml / 80 Kgs. / día). =
(320 ml /Kgs. / 37) + (2,400 ml/Kgs. / día). =
11,840 + 2,400 = 14,240 ml / día
Esta cantidad se administrara al paciente en las primeras 24 horas de la siguiente manera:
Primeras 8 horas 7,120 ml
Segundas 8 horas 3,560 ml y.
Terceras 8 horas 3,560 ml
Completando el TOTAL de: 14,240 ml que es igual a:
En las segundas 24 horas, si la respuesta es satisfactoria, no vamos a administrar mas soluciones con sodio, y los requerimientos de líquidos normales los daremos en solución glucosada al 5%. Agregaremos coloides en forma de plasma o albúmina para mantener el nivel sérico de esta última por arriba de 3 gramos.
Después del tercer día se inicia la recuperación de la permeabilidad capilar y el edema empieza a absorberse ya que existe un aumento de la presión oncótica; si la peristalsis se ha recuperado, se dará alimentación por vía oral; o por sonda nasogástrica si es que el paciente sufrió quemadura extensa con parálisis intestinal.
I.5.- Monitoreo de un paciente con quemaduras.
1.- Mantenerlo con la conciencia clara.
2.- Los signos vitales se deben mantener de la siguiente manera:
a).- Con una presión arterial sistólica mayor a 120 mm Hg
b).- Una frecuencia cardiaca de menos de 120 latidos por minuto.
c).- Una frecuencia respiratoria entre 12 y 20 respiraciones por minuto.
d).- Una presión venosa central de 12 a 15 cm de agua.
e).- Una diuresis mayor de .5 ml por Kg de peso por hora.
3.- Los estudios de laboratorio que debemos pedir son:
a).- Biometría Hemática (B.H).
b).- Química sanguinea con determinación de glucosa, urea y creatinina.
c).- Electrolitos séricos ( Sodio, Potasio, Cloro y magnesio).
d).-Gasometría arterial para determinar la saturación de oxígeno, bicarbonato, CO2, y en general , equilibrio ácido-base.
e).- Valoración de otras pruebas como: Pruebas de funcionamiento hepático, determinación de albúmina, globulinas, así como tiempos de coagulación que incluyan tiempos de protrombina y tiempo parcial de tromboplastina y fibrinógeno.
4.- En casos necesarios, al paciente le será colocado un catéter de Swan-Ganz, el cual se inserta por una vena de miembro superior o por vía central, colocándose una vez pasado el territorio del corazón derecho hasta llegar al territorio capilar pulmonar; con el que vamos a poder medir la presión capilar pulmonar en cuña, que es un reflejo de la presión que se maneja al nivel de las cavidades izquierdas del corazón; por lo que es la mejor vía para la administración de líquidos en un paciente grave.
Una vez conocido el estado del paciente y la administración de líquidos ya realizada o durante su administración, se valorará además el uso de drogas vasopresoras para mejorar el estado del mismo.
En los pacientes que tengan quemaduras por inhalación de humo tendremos una historia en la cual la quemadura ocurrió en un espacio cerrado y por lo general, vamos a encontrar quemaduras en la cara y material carbonizado en orofaringe así como también podemos encontrar datos de compromiso respiratorio (disnea, espasmo o estertores), y a nivel de los gases arteriales vamos a detectar carboxihemoglobinemia, por lo que en casos graves, el paciente tendrá una anemia funcional aguda dada por desplazamiento del oxígeno; también podemos encontrar obstrucción de vías aéreas por edema de laringe u orofaringe, por lo que pudiera estar indicada una intubación endotraqueal central o valorar una traqueostomía, con lo que el paciente puede obtener un mejor soporte ventilatorio con administración de oxígeno al 100% durante más de tres horas, y fisioterapia pulmonar rigurosa hasta que se controle el problema respiratorio.
En pacientes con quemaduras de espesor total, se produce edema subcutáneo, el cual se complica ya que este tipo de quemaduras no dan permeabilidad al agua, y en caso de que sean circunferenciales (en las extremidades) puede ocurrir compromiso vascular, con la consecuente gangrena distal o en caso de que la quemadura sea en el torax, puede provocar constricción de pared torácica, que provocaría compromiso ventilatorio.
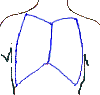
A los pacientes con quemaduras en las extremidades, debemos de vigilarles el pulso, coloración, llenado capilar y temperatura, y en caso de existir compromiso les vamos a realizar escarotomías al nivel de las caras laterales y mediales de las extremidades; ahora que si la quemadura es en el torax y existe compromiso ventilatorio, realizamos escarotomías al nivel de las clavículas, de la linea axilar anterior, el reborde de las costillas y sobre la linea media esternal.
I.6.- Cuidado inicial de las quemaduras.
a).- lavar con agua estéril y jabón suave, retirando conjuntamente todos los tejidos desvitalizados y sucios, debiendo respetar las vesículas que midan menos de 5 cm.
b).- En caso de quemaduras en los ojos debemos de irrigar con solución salina y si la quemadura es de una área con pelo debemos rasurar esta.
c).- Vamos a cubrir la quemadura con un agente tópico como “Sulfadiazina de plata” o “Nitrato de plata” al 5%.
En forma alternativa y de uso común podemos usar pasta “Lasar” (Oxido de Zinc) sola o combinada con vaselina y posteriormente cubrir con gasas y colocar un vendaje suave.
Para vendar los dedos de las manos y de los pies debemos de separarlos entre sí y vendarlos individualmente, y las articulaciones se colocaran en su postura normal y sobre almohadillas.
Nunca hay que cubrir las heridas con “Furacin” ya que puede provocar un cuadro alérgico y empeorar el estado del paciente.
En caso de quemaduras de espesor total, si existe una costra seca sin maceración, sin colección líquida o hemorragia, se puede dejar intacta y nos sirve como capa protectora que nos va a prevenir la evaporación e infección y se cuidarán con baño diario e higiene y puede cicatrizar en tres semanas, y solo en caso de que la quemadura sea muy profunda se debe de colocar injerto a las 4 semanas.
En caso de quemaduras de espesor total cubriremos el área con “Silvadene” que son gasas ya preparadas y podemos cambiarlas en el tanque de hidroterapia. Si las escaras se separan podremos colocar un injerto cuando esté granulando. La desventaja es que tiene un periodo preoperatorio prolongado de 3 a 6 semanas con mayor probabilidad de sepsis y mortalidad.
Una alternativa en este tipo de pacientes es la escisión quirúrgica de la quemadura con injerto inmediato en los casos en que sea factible.
Existen injertos biológicos y sintéticos y tienen como ventajas que disminuyen la evaporación, la pérdida de proteinas y electrolitos con disminución de la proliferación de bacterias, además de que estimulan la reepitelización y disminuyen el dolor.
I.7.- Soporte nutricional del paciente quemado.
Primero debemos tomar en cuenta la edad del paciente y el estado nutricional previo a la quemadura, además de investigar si el paciente tiene alguna enfermedad agregada (diabetes mellitus, hipertensión arterial, etc.)
En pacientes con quemaduras, el metabolismo se eleva en 100 a 200% por lo que se deben administrar las calorías necesarias para cubrir estas necesidades.
Para calcular estos requerimientos, nos sirve también como guía la fórmula de Curreri en donde le vamos a administrar los requerimientos diarios normales; la fórmula a saber es la siguiente:
(25 - 35 Kcal. / Kgs. de peso / día) + (40 Kcal. / % de superficie quemada).
En los niños, aunque tienen sus tablas específicas, podemos calcular aproximadamente.
35 Kcal / Kgs. peso / día + 60 Kcal. / porcentaje de superficie quemada.
Formas de administración de requerimientos calóricos.
Existen varias formas de administrar estos requerimientos, de acuerdo a las condiciones del paciente.
Alimentación por vía enteral: Esta se dará en los casos en que los pacientes no toleren la vía oral, ya que estos ( los que si la toleran) pueden recibir una dieta hiperproteica e hipercalórica desde su ingreso de acuerdo a sus requerimientos y a la fórmula antes indicada y en aquellos casos donde no se tolere, podremos usar sondas nasogástrica o nasoyeyunal por donde podremos administrar dietas líquidas combinadas con algunos preparados comerciales como: “Vibonex”, que viene en polvo, o preparados enlatados como “Ensure”, “Sustacal”, Etc. las cuales traen aminoácidos, lípidos, carbohidratos, vitaminas y minerales; y que en promedio nos van a dar de 250 a 300 calorías con lo que fácilmente con estos preparados podemos alcanzar los requerimientos necesarios para los pacientes que en este caso por lo general presentan quemaduras mayores al 20% de la superficie corporal total o aquellos pacientes que están intubados y que no pueden ingerir alimentos por sí mismos.
Ejercicio: Paciente de 70 Kgs. de peso. Quemaduras en:
cara y cuello = 9.0%
½ miembro superior. = 4.5%
cara ant. del tronco =18.0%
Total quemado =31.5%
Fórmula: (30 Kcal / Kgs. peso / día) + (40 Kcal / superficie quemada)
Sustituyendo: (30 Kcal / 70 Kgs /día) + (40 Kcal / 31.5%) =
(30 / 70) + (40 / 31.5) =
2,100 + 1,260 = 3,360 Kcal / día
Que se la darán al paciente sumados a su requerimiento líquido que de acuerdo a la fórmula conocida será como sigue:
Fórmula: (4 ml / Kgs. peso /día)(% quemado) + (30 ml / Kgs. peso / día)
Sustituyendo: (4 ml / 70 Kgs. /día) (31.5%) + (30 ml / 70 Kgs. / día) =
(280) (31.5) + 2,100 =
8,820 + 2,100 = 10,920 ml./ día
Total de líquidos requeridos en las primeras 24 horas = 10,920 ml.
Mismos que se aplicarán repartidos de la siguiente manera:
En las primeras 8 horas desde el accidente: 5,460 ml.
En las segundas 8 horas desde el accidente: 2,730 ml.
En las siguientes 8 horas desde el accidente 2,730 ml.
Alimentación parenteral por vía periférica.
Un litro de solución glucosada al 5% contiene 50 grs, de carbohidratos, por lo que obtenemos 200 Kcal/litro y lo máximo que podemos administrar por esta vía en soluciones glucosadas es al 10% o bién soluciones con aminoácidos al 3.5% .
La alimentación parenteral por vía central se administra en aquellos pacientes con quemaduras extensas y que no tengan la vía digestiva disponible, para su administración se debe colocar un catéter largo por vía periférica o un catéter corto por vía subclavia o yugular, ya que debe ir colocado a nivel de los grandes vasos porque solamente ahí podemos administrar soluciones hipertónicas, como serían, solución glucosada al 50% o solución con aminoácidos al 7.5%, ya que si administramos estas soluciones en una vena periférica, se provocaría una tromboflebitis. Con este tipo de alimentación podemos administrar los requerimientos calóricos normales, así como suministrar los requerimientos adicionales que condicionan las quemaduras.
Complicaciones de las quemaduras.
A). Sépticas:
Sepsis invasora de las quemaduras: Esta complicación tiene un pronóstico malo, ya que si la quemadura es extensa, nos puede elevar la mortalidad hasta en un 95%. Además de las complicaciones locales (la infección), esta complicación nos dará alteraciones sistémicas como son: alteraciones de la conciencia, confusión, hipotensión arterial y hasta choke.
El diagnóstico se hará por cultivo de una biopsia del área infectada, en donde vamos a encontrar una cantidad mayor de 100,000 bacterias por gramo de tejido y el tratamiento será la debridación amplia con curaciones y antibioticoterapia.
Tromboflebitis supurativa: Por lo general está relacionado con la colocación de catéteres o con sitios de punción. El diagnóstico lo haremos cuando encontramos material purulento en la luz de la vena y las manifestaciones clínicas que nos da son: fiebre o febrícula, así como un aumento de temperatura en el sitio de la tromboflebitis, dolor e inflamación de la vena. El tratamiento es la debridación y escisión de la vena afectada.
B). Gastrointestinales:
Ilio paralítico: Se va a presentar cuando el paciente tenga una quemadura mayor al 25% de la superficie corporal total, esta parálisis intestinal llega a durar de 3 a 5 días o más, lo que empeora el desequilibrio hidroelectrolítico, por lo que debemos monitorizar los electrolitos séricos ya que el paciente puede presentar hipocalemia y esto complicaría más el ilio paralítico; por supuesto, siempre debemos estar alertas para explorar el abdomen y descartar alguna otra enfermedad, sobre todo en los casos en que el ilio paralítico ya haya cedido y vuelva a presentarse o a recurrir.
Sangrado de tubo digestivo alto: está dada por las úlceras de Curling, estas complicaciones se llegan a presentar hasta en un 12% de los pacientes con quemaduras. En estos pacientes se presentan erosiones de la mucosa gástrica, que son las que provocan el sangrado y en algunas ocasiones, esta úlcera puede llegar a perforarse.
C).- Por cicatrización y contractura:
Estas complicaciones ocurren cuando en la cicatrización hay pérdida de tejidos con aumento de la vascularidad, con miofibroblastos y colágeno combinados con edema, por lo que llega a provocar cicatrices hipertróficas con contracturas. El manejo será colocar las articulaciones en posición normal con la realización de ejercicios pasivos y activos, así como la colocación de vendajes compresivos y/o tracciones esqueléticas o se hará corrección quirúrgica tardía por medio de injertos, colgajos, rotaciones o zetaplastías.
II.- TRAQUEOSTOMIA.
Método quirúrgico de emergencia o electivo cuya finalidad es proporcionar una comunicación temporal o permanente entre las vías aéreas superiores y el exterior por medio de una cánula rígida.
II.1. Indicaciones de urgencia:
-
Obstrucción por cuerpo extraño a nivel de las vías aéreas superiores.
-
En caso de broncoaspiración de sólidos o líquidos.
-
Infecciones específicas de la laringe.
-
Infecciones o absceso de tejidos blandos perilaringeos.
-
Traumatismos o lesiones que producen espasmo de cuerdas vocales y que produzcan obstrucción y sangrado o edema.
-
Neoplasias a nivel de la laringe (indicación electiva).
-
Causas neurológicas como traumatismos craneoencefálicos o enfermedades vasculares cerebrales u otra causa que provoque un estado de coma.
II.2. Indicaciones electivas:
-
Neoplasias laringeas.
-
Edema que provoca una intubación endotraqueal prolongada y que en adulto estará indicado realizar una traqueostomía cuando vayan a durar mas de una semana con ventilador artificial, y en los niños cuando van a durar mas de dos semanas con ventilador.
-
Pacientes a quienes se les valla a realizar una cirugía que incluya resección amplia de la lengua.
-
Pacientes a quienes se les va a realizar resección laringea.
-
Pacientes con cirugía de disección radical de cuello y que presenten gran edema linfático.
II.3. Ventajas de la traqueostomía:
-
Proporciona una vía aérea permeable.
-
Ayuda a evitar bronconeumonías y atelectasias
-
Permita la aspiración de secreciones con facilidad.
-
Disminuye el espacio muerto.
-
Evita la obstrucción del aire dada por el edema de cuerdas vocales.
II.4. Desventajas de la traqueostomía:
-
Podemos provocar hemorragia.
-
Podemos producir una fístula.
-
Se nos puede obstruir.
-
Se puede estenosar la traquea.
-
Deja cicatriz en el cuello.
II.5. Técnica quirúrgica:
Debemos conocer la anatomía de la región y contar con el equipo necesario. Colocaremos al paciente de preferencia en posición horizontal con el cuello en hiperextensión y los miembros superiores hacia fuera, colocando una almohadilla en la espalda, habrá casos en que el paciente no pueda ser acostado, ya que si trae alguna lesión en la cara que afecte boca y/o lengua, el paciente no podrá ser acostado, entonces forzosamente haremos la traqueostomía con el paciente sentado.
Se hará la asepsia y antisepsia de la región y se infiltrará con anestésico local (Lidocaina ® al 2%).
Se hará una incisión, que puede ser vertical en urgencias, y si es selectiva se hará horizontal a 2 cm. por arriba de la horquilla esternal, con una longitud de 2 a 3 centímetros, la incisión abarcará piel, tejido celular subcutáneo y músculo cutáneo del cuello; enseguida separaremos los músculos esternoioideo y esternotiroideo, así como la aponeurosis pretraqueal. Una vez que tenemos a la vista la traquea, realizaremos una incisión a la altura del segundo o tercer cartílago traqueal. La incisión en el cartílago puede ser vertical aunque por lo general, si es temporal, esta se hace en forma de “V”. y en caso de ser definitiva extirparemos una parte del cartílago en forma de un cuadrado.
En este momento introducimos la cánula de traqueostomía con su guía y una vez dentro retiramos la guía y colocaremos la endocánula o camisa en caso de que sea metálica. Si el paciente va a estar conectado a un ventilador artificial debemos colocar una cánula de traqueostomía desechable que tenga globo de baja presión, para que al momento de conectarlo al ventilador, no tenga fugas de aire.
Luego se fija la cánula de traqueostomía por medio de sutura en la piel así como por medio de dos cintas umbilicales* alrededor del cuello.
Por lo general, la herida se deja abierta y solo que haya sido muy grande, se colocan uno o dos puntos de sutura protegidos con gasa húmeda estéril y se conecta al paciente al ventilador artificial si es que el paciente lo requiere.(no cerrar la herida estrechamente, porque se puede provocar un enfisema subcutáneo).
II.6. Complicaciones inmediatas:
1.- Hemorragia.
2.- Obstrucción de la cánula con la consecuente obstrucción de vías aéreas.
3.- Puede ocurrir apnea.
4.- Neumotorax.
5.- Lesión del nervio recurrente.
6.- Enfisema subcutáneo.
II.7. Complicaciones tardías:
1.- Puede haber hemorragia.
2.-Puede haber obstrucción.
3.- Neumonía.
4.- Traqueítis.
5.- Fístula traqueoesofágica.
6.- Infección de la herida.
7.- Edema subglótico y
8.- Estenosis traqueal.
II.8. Cuidados de la traqueostomía:
Principalmente debemos vigilar que la cánula no se obstruya por secreciones, ya que sucede frecuentemente y el paciente puede morir por obstrucción de vías aéreas, por lo que hay que realizar aspiraciones frecuentes de las secreciones.
Colocaremos gasa húmeda en caso de que el paciente no esté conectado a un ventilador y realizaremos curaciones de la herida.
------------------------------------------------------------------------------------------------------------
Fig. I.3. Escarotomías profundas en extremidades inferiores.
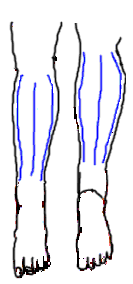
Fig. I.4. Escarotomías profundas en torax.
B
A
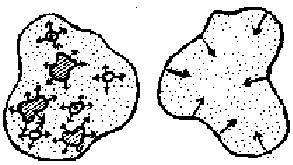
Fig.I.2. cicatrización de las quemaduras: (A), de espesor parcial o superficiales; (B), de espesor completo o profundas.
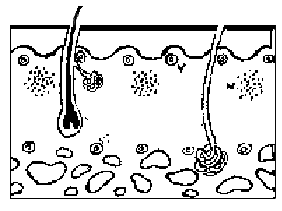
Fig. I.1. Corte esquemático de piel.
Estrato basal
Capa cornea
Glándula sudorípara
Folículo piloso
Tejido celular subcutáneo
Dermis
Epidermis
Descargar
| Enviado por: | Rafael Gaona |
| Idioma: | castellano |
| País: | México |
