Biología, Botánica, Genética y Zoología
Reproducción humana
LA REPRODUCCIÓN HUMANA
El ser humano, como la mayoría de los organismos, se reproduce sexualmente mediante la unión de dos células sexuales denominadas gametos. Los gametos son de dos tipos: óvulos y espermatozoides; se forman en las gónadas, glándulas sexuales. Los espermatozoides se forman en los testículos y los óvulos en los ovarios.
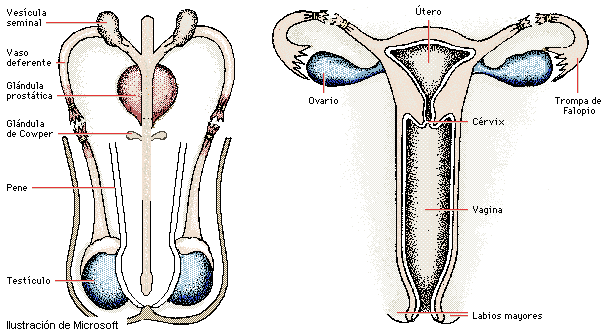
El aparato genital humano está constituido además por las vías genitales, los órganos genitales y las glándulas sexuales anexas.
Para la reproducción humana se necesita de la intervención de un hombre y una mujer, o un chico y una chica, que tienen grandes diferencias. La mayoría de ellas se acentúan a partir de la adolescencia, tiempo de transición entre la infancia y la edad adulta.
El hombre desarrolla un mayor tamaño corporal y masa muscular; tiene el olfato menos sensible; una piel más gruesa y el doble de posibilidades de padecer infarto que la mujer; puede padecer calvicie por herencia genética; la grasa representa el 11% de su peso y se acumula en la parte superior del tronco y en el abdomen; y sus huesos son más robustos y pesados.
La mujer tiene menor masa corporal y muscular; un olfato más sensible, sobre todo al final del ciclo menstrual; la piel más fina y sensible; menor tamaño del corazón, huesos más frágiles, sobre todo después de la menopausia; no suele estar expuesta a la calvicie; y la grasa representa el 23% de su peso y se concentra en piernas y nalgas.
Pero las mayores diferencias entre hombres y mujeres se encuentran en los distintos aparatos reproductores.
Ellos tienen testículos, que son los productores de la hormona sexual masculina (la testosterona), responsable de los cambios que se producen en la adolescencia, como el desarrollo de los órganos genitales, la vellosidad pubiana y las primeras eyaculaciones.
Ellas tienen ovarios, productores de las hormonas sexuales femeninas (los estrógenos y la progesterona). Éstas son responsables del crecimiento de los senos, la vellosidad pubiana o las primeras reglas.
La reproducción humana empieza con la ovogénesis, que se realiza en los ovarios y consiste en la producción de óvulos; y la espermatogénesis, realizada en los testículos y consistente en la producción de espermatozoos.
Un espermatozoo tiene una longitud de 0'05 mm y sólo puede verse por un microscopio. Puede nadar unos 18 cm por hora y tarda dos horas hasta llegar al óvulo. Éste mide de 0'1 a 0'2 mm de diámetro y no puede desplazarse por sí mismo.
Las estructuras de los óvulos y los espermatozoos son los siguientes:
A diferencia del aparato genital femenino. El del hombre está constituido por diferentes órganos que en su mayor parte se encuentran situados en el exterior del cuerpo.
Los testículos son dos órganos ovoides cuya función es la de elaborar los espermatozoides (que pasan al epidídimo) y la testosterona, hormona sexual masculina. Tienen el tamaño aproximado de una ciruela, se hayan envueltos por túnicas especiales y situados dentro de una bolsa cubierta de piel: el escroto. Los testículos se encuentran en el exterior del cuerpo, ya que su temperatura debe ser 4ºC menor a la del resto del cuerpo. Si sube la temperatura, disminuye la producción de espermatozoos y puede causar esterilidad.
El epidídimo cubre el polo superior del testículo. Es un conducto muy largo (hasta 6 metros) que se encuentra enrollado sobre sí mismo. Su función es incubar los espermatozoides aún no maduros, durante unos 15 días, que pasan a los canales deferentes.
Los canales deferentes están formados por los conductos deferentes y los conductos eyaculadores. Los primeros son la continuación del epidídimo y miden unos 40 ó 50 cm. Su ligadura hace al hombre estéril. Los canales deferentes se continúan por los eyaculadores, rodeados por la próstata y que desembocan en la uretra. En ellos segregan las vesículas seminales.
La uretra es también el canal de evacuación de la vejiga, por lo que constituye una vía común a los sistemas urinario y genital masculino; comienza en la próstata y recorre la base del pene hasta abrirse en el extremo del glande. En ella desembocan las glándulas de Cowper.
El pene es un órgano eréctil de forma cilíndrica formado por los dos cuerpos cavernosos y el cuerpo esponjoso. La parte externa se denomina glande y está recubierta por una fina piel: el prepucio. Es un órgano muy sensible ya que cuenta con numerosas terminaciones nerviosas. Para realizar el acto sexual es indispensable que se produzca la erección, que se produce cuando los cuerpos cavernosos se llenan de sangre.
Las glándulas sexuales anejas son: vesículas seminales, que se encuentran detrás de la vejiga, se incrustan en la próstata, que es una glándula que rodea la porción de uretra (líquido prostático); y las glándulas de Cowper, que están situadas en la base del pene, detrás de la uretra, donde vierten su secreción, un líquido alcalino que neutraliza la acidez de la vagina, que mataría a los espermatozoides.
El conjunto constituido por la secreción de las glándulas sexuales anejas, los líquidos de los conductos y los espermatozoides forma el semen, líquido seminal o esperma, de aspecto lechoso y consistencia mucoide. La eyaculación cosiste en la expulsión del semen.
El aparato genital de la mujer está formado por una serie de órganos que , en su mayor parte, se encuentran situados en el interior del cuerpo.
Los ovarios son los órganos encargados de producir óvulos cada 28 días aproximadamente. También se dedican a secretar las hormonas sexuales femeninas (estrógenos y progesterona). Se continúan en las trompas de Falopio.
Las trompas de Falopio u oviducto son dos canales que tienen una longitud de aproximadamente 10cm por uno de sus extremos, se abre formando una especie de pabellón que es donde son recogidos los óvulos que liberan los ovarios. El otro extremo va a desembocar a la cavidad uterina o útero.
El útero es un órgano hueco que se encuentra alojado en el interior de la pelvis, y dentro del cual se desarrolla el embarazo. Está formado por una gruesa capa muscular revestida interiormente por el endometrio.
La vagina es un conducto cuya longitud varía de 7'5 cm a 12'5 cm. Su abertura externa está protegida por dos pares de repliegues cutáneos, cuyo conjunto constituye la vulva. Los pliegues más externos se llaman labios mayores; los más internos, labios menores. Entre estos pliegues protegen al clítoris, un órgano muy sensible al tener gran número de terminaciones nerviosas.
La penetración del espermatozoide en el óvulo, con fusión de sus núcleos y formación del cigoto es la fecundación. El encuentro de los gametos se produce en las trompas de Falopio. Para que haya fecundación, los espermatozoides deben ser depositados en el aparato genital de la mujer (copulación) coincidiendo con la ovulación, pues la supervivencia de las células germinales es escasa.
(dibujo copulacion)
En el momento de la copulación, los espermatozoides almacenados en el epidídimo pasan por los vasos deferentes, las vesículas seminales, la próstata y la uretra, mezclándose con los líquidos segregados por las glándulas de estos conductos. Sólo entonces adquieren la capacidad de moverse y resultan aptos para la fecundación. Por su parte, el óvulo descargado penetra en el oviducto y allí es alcanzado por los espermatozoides.
De los millones de espermatozoides eyaculados que penetran gracias al pene en en la vagina de la mujer durante la copulación, sólo unos pocos miles alcanzarán el oviducto, algunas decenas rodean al óvulo y solamente uno penetra en él.
El espermatozoide que logra penetrar en el óvulo pierde el flagelo y se endurece la membrana que rodea al óvulo, no dejando entrar ningún otro espermatozoide. Se fusionan y, la cabeza del espermatozoide que ha logrado entrar en el óvulo y éste forman una sola célula llamada cigoto. Este proceso se llama fecundación. Tras la fusión del óvulo y el espermatozoide, la nueva célula se implanta en el útero.
El cigoto primero se divide dando dos células. Éstas, a su vez, se irán dividiendo hasta formar un conjunto de células, dejando un espacio en su interior, que externamente recuerdan al fruto de una mora.
Estas células se siguen multiplicando y diferenciándose. En un principio eran todas iguales, pero a medida que aumentan de número van siendo muy distintas.
Se forma el embrión, que llegará a ser el cuerpo humano. Durante algunos días permanece flotando en la cavidad uterina, alimentándose del producto de secreción de ciertas glándulas que el órgano posee, hasta que penetra en alguno de los numerosos repliegues del endometrio y se aloja en el interior de la pared endometrial. Allí se establece un íntimo contacto con la placenta.
A partir de este momento, se considera que la mujer está embarazada. Las fases del embarazo son las siguientes:
La menstruación es el ciclo que se inicia por la acción de hormonas presentes en la sangre que estimulan a los ovarios (los dos órganos femeninos que producen los óvulos, o huevos) llamada ovulación. La regla es flujo sanguíneo que se produce en la mujer y en las hembras de los mamíferos. Está constituido por sangre y por células procedentes del revestimiento uterino (endometrio). Este proceso prepara a la mujer para el embarazo y el parto. Se produce durante la edad fértil de la mujer; por lo general comienza entre los 10 y los 16 años, en la pubertad, y cesa hacia los 45 o 55 años en la menopausia. Cada mes aumenta el revestimiento del útero; si no se produce un embarazo se produce la menstruación. El periodo menstrual abarca entre tres y siete días que es el tiempo que dura la menstruación.
En la mayoría de las mujeres, el ciclo menstrual dura unos 28 días, pero puede variar de forma considerable incluso de un mes a otro. Cada mes, las hormonas actúan sobre un óvulo para que madure, es decir, se vuelva susceptible de ser fecundado y de desarrollarse para dar lugar a un feto. El ovario también produce hormonas por sí mismo, sobre todo estrógenos y progesterona, que hacen que el endometrio se vuelva más grueso. Hacia la mitad del ciclo menstrual, catorce o quince días antes del siguiente periodo, el ovario libera el óvulo maduro en un proceso llamado ovulación.
Los tres días que el óvulo tarda en llegar al útero después de haber sido liberado por el ovario constituyen el periodo fértil de la mujer. Si no se produce la fecundación el revestimiento uterino no recibe las hormonas que necesita para continuar el proceso de crecimiento, se rompe y es eliminado durante la menstruación.
Muchas mujeres padecen dolor y malestar premenstrual. Entre uno y siete días antes de cada periodo es común que se produzca dolor de mamas y una tendencia a retener líquidos (hinchazón). Algunas mujeres también experimentan la tensión premenstrual en forma de cefaleas, irritabilidad, nerviosismo, fatiga, ataques de llanto, y depresiones sin causa aparente (estrés premenstrual). Algunas mujeres también padecen calambres menstruales severos (dismenorrea) durante el primero o los dos primeros días del periodo. Aunque se creía que los síntomas premenstruales y el malestar durante la menstruación tenían un origen psicológico, investigaciones recientes indican que los responsables son los cambios químicos y hormonales. Las nuevas medicaciones son eficaces para tratar estos problemas. La amenorrea (ausencia de periodos) tiene un origen tanto físico como psicológico.
CICLO MENSTRUAL
El parto es el acto fisiológico de expulsar el feto, cuando es viable, desde el útero, operación que pone fin al embarazo.
Aproximadamente dos semanas antes de iniciarse el trabjo del parto, el feto situado en lo alto del abdomen empieza a bajar y encajarse en la pelvis. Por el mismo tiempo las contracciones del útero pueden ser débilmente dolorosas; pero estos falsos dolores de parto son irregulares y desaparecen rápidamente.
El parto comprende tres fases principales:
- Dilatación; en la que las contracciones uterinas dolorosas se suceden con ritmo diverso, de pausas de quince a veinte minutos al principio, que van aumentando en intensidad y frecuencia.
- Expulsión; en que la presión interna desarrollada por las contracciones impulsa al cuerpo fetal en la dirección en que la resistencia es menor, osea, por el canal del parto preparado en el período anterior (el cuerpo del útero, cuello y vagina se han convertido en una gran cavidad única).
- Alumbramiento; que empieza genralmente a los cinco minutos del nacimiento; en esta fase se contrae de nuevo el útero para expulsar la placenta y demás membranas (secundarias) que rodeaban al feto.
Cerca del 95% de los casos, el feto se encuentra en el útero cabeza abajo. Si el feto descansa con la nalgas hacia abajo (presenta podálica) o en cualquier otra posición que obstruya en su propio paso, el médico tiene que maniobrar de manera que haga posible la expulsión o bien tendrá que practicar una operación de cesárea, que consiste en sacar al bebé del útero quirúrgicamente, pero no es una alternativa para el dolor.
El parto sin dolor consiste en volver a los prcesos nautrales, tal como sucede entre los animales, y en la especia humana entre razas primitivas y en cierto medios rurales y sociales más en contacto con la naturaleza. El parto se efectúa en silencio y en la penumbra. Nada más alir el niño, se le coloca sobre el vientre de la madre, mientras que el tocólogo o la comadrona le da un mensaje rítmico similar alas últimas contracciones del útero.
Sigue, sin embargo, siendo cierto que el dolor altamente meritorio desde el punto de vista religioso. Téngase también presente el efecto piscológico del dolor sobre la madre. Muchas mujeres afriman que los sufrimientos del parto no hacen sino estrachar el v´ñinculo que les une a sus hijos: “la madre ama tanto más a us hijo cuanto mayor dolor le ha costado”.
Hay personas que tienen ciertos órganos dañados por diversas razones (tanto en el hombre como en la mujer) y no pueden reproducirse naturalmente. Para estas personas, se ha creado una tecnología de reproducción artificial en que se fecundan uno o varios óvulos fuera del organismo materno llamada fecundación in vitro.
Durante décadas se ha usado en embriología animal experimental, y desde 1978 se ha aplicado con éxito en la reproducción humana. Se estimula la maduración de muchos óvulos mediante inyección diaria de hormonas (se puede hacer con un solo óvulo). Los óvulos se extraen mediante técnicas ecográficas (lo más frecuente) o mediante laparoscopia (introducción de un sistema óptico y quirúrgico por una incisión de 1-2 cm en la pared abdominal).
Los óvulos extraídos se mantienen en un medio líquido especial al que se añade semen lavado e incubado. Después de 18 horas se extraen los óvulos, se cultivan en un medio adecuado y se examinan 40 horas después. Los óvulos fecundados y con desarrollo embrionario normal se implantan en el útero materno. Por lo general, se transfieren múltiples embriones para incrementar la probabilidad de gestación. Si hay más de cuatro embriones normales se pueden congelar algunos para futuros intentos, y así se evita el riesgo de embarazos múltiples. Tras la implantación, se administran inyecciones de progesterona todos los días. La probabilidad de que una gestación llegue a término es del 20%.
Además de esta técnica, hay otras similares como la implantación intratúrbica de gametos, en la que los óvulos y el esperma se introducen directamente en las trompas de Falopio; o la implantación intratúrbica de cigotos, en la que la fecundación tiene lugar en el laboratorio y se implantan los cigotos.
Para poder recibir estos tratamientos es necesario tener un cierto nivel económico, ya que estos son muy costosos.
Los primeros anticonceptivos eran simples barreras mecánicas colocadas en la vagina que impedían que el esperma masculino depositado durante el coito fecundara el óvulo femenino. Entre los muchos compuestos que se han utilizado para impedir el embarazo están las esponjas marinas, las mezclas de excrementos de cocodrilo y miel, la quinina, la sal de roca y el alumbre.
Los métodos anticonceptivos disponibles hoy varían desde los procedimientos permanentes, tales como la esterilización quirúrgica, hasta los métodos temporales que deben utilizarse durante el coito.
Los métodos de barrera consisten en el bloqueo físico del útero para impedir la entrada del esperma, tanto para hombres como para mujeres. El condón, o preservativo, es el más antiguo utilizado por los hombres, y cuando se utiliza bien en cada coito es efectivo en un 97% de los casos. En usuarios más jóvenes e inexpertos, el índice de fallo del preservativo y de los demás sistemas y métodos anticonceptivos es mayor. Debido a que es barato y fácil de usar, no necesita supervisión médica y carece de efectos secundarios conocidos; es el anticonceptivo más empleado en el mundo. Sin embargo, su uso también es vital para ayudar a prevenir la transmisión de enfermedades. El sexo sin protección es el acto sexual sin preservativo.
En 1993-1994 se aprobó en Inglaterra y Estados Unidos la venta de un condón femenino, pero advirtiendo que se había comprobado que era menos efectivo que el masculino. En el caso de las mujeres, el método de barrera más empleado es el diafragma, una cubierta de goma que se ajusta al cervix (cuello del útero) y que contiene una crema o gel espermicida (destructor de esperma) que inmoviliza a los espermatozoides próximos a los bordes del diafragma. Estos dispositivos están también libres de efectos secundarios, y cuando se emplean junto con un espermicida en cada coito son efectivos en un 86-98%. Un sistema parecido es la esponja vaginal.
El dispositivo intrauterino, o DIU, en sus diversos modelos, es un diminuto alambre de plástico o metal que se coloca en el útero. Su efectividad oscila entre el 90-99%. Se cree que el DIU funciona porque interfiere en la implantación del óvulo fecundado en las paredes del útero, aunque algunos de ellos también liberan pequeñas cantidades de progesterona para evitar la concepción. El DIU debe ser colocado en el útero por un médico, pero, una vez insertado correctamente puede durar de uno a seis años. Sin embargo, algunas mujeres experimentan calambres uterinos y aumento del flujo menstrual cuando utilizan el DIU, y existen algunas pruebas de que estos dispositivos aumentan el riesgo de infección pélvica. Un efecto secundario raro pero peligroso en potencia es la punción de la pared del útero.
Los anticonceptivos orales, conocidos con el nombre de píldora, son sustancias químicas que funcionan alterando el modelo hormonal normal de una mujer para que no se produzca la ovulación. La píldora es casi cien por cien efectiva cuando se toma siguiendo las instrucciones, y durante muchos años fue la forma más popular y sencilla de control de natalidad. Sin embargo, se ha suscitado cierta preocupación en fechas recientes sobre su seguridad y algunas mujeres están volviendo a métodos anticonceptivos más tradicionales o a otros que ofrecen protección frente a las enfermedades de transmisión sexual, tales como el SIDA. Se han acumulado pruebas que indican que las mujeres mayores de 35 años, y en especial las grandes fumadoras, no deberían tomar la píldora porque incrementa el riesgo de disfunciones en la coagulación sanguínea, ataques cardiacos y apoplejía. Los estudios hasta ahora no han relacionado el uso de la píldora con el desarrollo del cáncer. Las posibilidades de cáncer de ovario o útero pueden incluso descender con su uso. Muchas mujeres notan, sin embargo, ciertos efectos secundarios menores, como periodos más cortos y ligeros y, a veces, cambios de humor. En la actualidad está en investigación la creación de una píldora masculina.
Otra forma de control de natalidad por procedimientos químicos es la crema, espuma o gel espermicida. Al igual que el preservativo, los espermicidas no necesitan supervisión médica, pero deben utilizarse en cada coito. Sin embargo, no tienen efectos secundarios y son efectivos cuando se usan siguiendo las instrucciones.
MÉTODOS ANTICONCEPTIVOS
Un método anticonceptivo innovador para las mujeres es Norplant, un dispositivo que se implanta y cuyo uso se aprobó en 1983 en Finlandia. Desde entonces se ha extendido a todo el mundo. El sistema Norplant consiste en seis cápsulas del tamaño de un fósforo que se implantan quirúrgicamente en el brazo de la mujer y que van liberando poco a poco pequeñas cantidades del mismo tipo de hormona sintética que contiene la píldora. Este implante dura hasta cinco años.
Otra forma de control de natalidad es la esterilización quirúrgica. En la mujer esto se efectúa cortando y ligando las trompas de Falopio, los conductos que llevan el óvulo del ovario al útero. Esta operación se llama ligadura de trompas.
En el hombre, la esterilización se lleva a cabo cortando los dos conductos deferentes (que llevan el esperma de los testículos al pene). Este procedimiento se llama vasectomía. La esterilización quirúrgica es bastante sencilla para ambos sexos, carece de efectos secundarios y es casi cien por cien efectiva.
ESTERILIZACIÓN QUIRÚRGICA
La planificación familiar natural, antes llamada método del ritmo, está recuperando popularidad. Se basa en la abstinencia de contacto sexual durante los días fértiles, y su efectividad depende de la exactitud en la predicción de los momentos en que ovula la mujer, es decir, de su ritmo. La predicción se efectúa controlando los cambios en la temperatura corporal basal de la mujer para conocer el momento de la ovulación, o identificando los cambios de la mucosidad cervical que indican la ovulación, o ambos. Aunque es difícil establecer la eficacia de este método debido a las variables antes mencionadas, las informaciones recogidas apuntan a un 90%.
Varios tipos de enfermedades de transmisión sexual son epidémicas, incluidas la gonorrea, la uretritis no gonocócica, el virus del herpes genital, las verrugas genitales (condilomas acuminados), la sarna (escabiosis) y las infecciones uretrales y vaginales causadas por la bacteria Chlamydia trachomatis, el protozoo Trichomonas y hongos.
El herpes simple tipo II es el herpes genital. Ésta es una enfermedad de transmisión sexual de importancia creciente. Sólo a veces se acompaña de cefaleas y fiebre. Se inicia con prurito local moderado seguido de erupción progresiva de vesículas. Éstas se rompen, forman costras y por último se secan. Todo este proceso puede durar de una a tres semanas. Muchas veces aparecen nuevas erupciones de vesículas cuando se está secando la erupción anterior. Otra vía de transmisión es connatal: el recién nacido de una madre enferma se infecta a su paso por el canal del parto, contrayendo la enfermedad sistémica, que suele ser mortal. Este grave riesgo obliga a que estos niños nazcan por cesárea. El herpes genital se trata en forma tópica desde 1982 y como tratamiento sistémico desde 1984.
El herpesvirus tipo II es la causa del cáncer de cuello uterino: los virus se acantonan en las células de la mucosa y acaban produciendo, años después, la transformación, cancerosa en ocasiones, de estas células. Los virus también pueden infectar el sistema nervioso central, sobre todo en pacientes debilitados o inmunodeprimidos, como los que padecen cáncer, ocasionando una grave encefalitis. El tratamiento precoz puede prevenir la muerte o las graves secuelas cerebrales.
Existe un gran número de enfermedades que se transmiten mayoritaria o exclusivamente por contacto sexual. Además de las enfermedades epidémicas ya mencionadas, están la sífilis, la infección por ladillas (Pediculosis pubis), la infección vaginal causada por la bacteria Haemophilus, el molluscum contagiosum, el chancroide, el linfogranuloma venéreo y el granuloma inguinal. Son muchos los organismos que causan estas enfermedades. Trichomonas es un protozoo que causa tricomoniasis; la moniliasis está causada por una levadura; los organismos que producen chancroide, gonorrea, sífilis, granuloma inguinal y vaginitis por Haemophilus, son bacterias; el herpes genital, las verrugas genitales (causadas por el papovavirus) y el molluscum contagiosum se deben a la acción de ciertos virus; finalmente, el linfogranuloma venéreo y la mayoría de los casos de uretritis no gonocócicas están producidos por la bacteria Chlamydia.
Transmisión
La transmisión de todas estas enfermedades se efectúa sólo por contacto íntimo con una persona infectada, ya que los organismos que las producen mueren con rapidez si se los separa del cuerpo humano. Aunque la zona normal de contacto suele ser los genitales, el sexo oral y anal también produce casos de infecciones orales o anales. Algunas de estas afecciones, en concreto el chancroide y la producida por las ladillas, pueden extenderse de una parte de la piel a otra por la misma persona infectada a través de sus manos; las ladillas, piojos, herpes genital y vaginitis producidos por Trichomonas y hongos también se pueden adquirir por otros medios que no son el contacto sexual. La gonorrea, sífilis e infecciones por Chlamydia pueden pasar de la mujer embarazada a su hijo, ya sea en el embarazo o durante el parto. Tales infecciones congénitas pueden ser bastante graves.
Aunque las infecciones de transmisión sexual comienzan en los genitales externos, se pueden extender también a la próstata, útero, testículos y órganos cercanos. La mayoría de estas infecciones sólo causan irritación, picores y ligeros dolores, pero la gonorrea y la uretritis por Chlamydia son una causa importante de esterilidad en las mujeres.
Algunas se pueden transmitir también por vía no sexual, pero representan una minoría del número total de casos.
El 75% de los infectados de clamidia no presentan síntomas. Son parecidos a los de la gonorrea y difíciles de detectar, aunque en los hombres se detecta más fácilmente.Los síntomas más evidentes en las mujeres son lesiones indoloras de aspecto verrugoso normalmente en la vagina, cuello del útero y en los genitales externos y alrededores. Tienen rebrotes frecuentes y puede desarrollarse de forma cancerígena.
La gonorrea no siempre aparece o lo hacen tardíamente.En los hombres, la secreción viscosa o purulenta por el pene y el escozor al orinar son los principales síntomas. Puede producir artritis, dolores en el pene o ingle y esterilidad. En las mujeres, estos síntomas son el aumento del flujo vaginal, transtornos en el periodo y escozor al orinar. La artritis, inflamación de la pelvis y esterilidad son las consecuencias.En los recién nacidos sus consecuencias son ceguera o neumonía.
El herpes genital se manifiesta con inflamaciones alrededor de los genitales y ano con ampollas dolorosas, escozor al orinar y al principio de la enfermedad síntomas como los de la gripe. Como consecuencias produce rebrotes de los síntomas en situaciones de estrés, riesgo de muerte en recién nacidos, riesgo de aborto y riesgo de cáncer cervical.
La pediculosis o ladillas produce picor principalmente. Está causada por un parásito externo móvil que es visible a simple vista y está cogido al vello púbico. No tienenconsecuencias.
La sífilis produce ulceraciones rojizas e indoloras en genitales, boca o ano. De uno a seis meses después del contajio, produce nódulos linfáticos en ingles, axilas o cuello. Después de tres o cuatro años, se producen alteraciones en la piel y órganos externos y pérdida de sensibilidad en las extremidades. Si no es tratado, causa lesiones destructivas en el sistema nervioso y en el circulatorio. Además, produce malformación y muerte en el recién nacido.
El SIDA es una enfermedad que anula la capacidad del sistema inmunológico por el vius VIH (virus de inmunodeficiencia humana) para defender al organismo de múltiples microorganismos, produciéndose graves infecciones. Se caracteriza por astenia y pérdida de peso importantes, y con frecuencia por complicaciones neurológicas debidas a la lesión de las células cerebrales. También una elevada incidencia de ciertos cánceres, especialmente el sarcoma de Kaposi; uno de sus primeros síntomas consiste en la aparición de lesiones violáceas en la piel. Otros tumores frecuentes son los linfomas de células B.
Se transmite por la sangre, por contacto homo o heterosexual, a través de la placenta desde la madre infectada al feto y posiblemente a través de la leche de la madre infectada. Las transfusiones sanguíneas fueron una vía de transmisión importante antes de que se desarrollara una prueba fiable para la detección del virus en sangre. Uno de los mecanismos principales de transmisión y difusión de la enfermedad es el uso por drogadictos de agujas contaminadas con sangre infectada. La simple convivencia (sin relaciones sexuales y sin compartir objetos personales como maquinillas de afeitar o cepillos de dientes) y la donación de sangre, no son factores de riesgo para la infección. En los países occidentales, el mayor número de casos se ha producido por transmisión homosexual, a diferencia de lo que sucede en España, donde el mayor número de casos se debe a la transmisión heterosexual. El virus VIH permanece “dormido” durante un tiempo variable y puede tardar hasta diez años en iniciarse la enfermedad.
Hasta el momento se han aislado varias cepas del virus VIH, el cual está experimentando continuamente mutaciones genéticas. Estas mutaciones producen cambios continuos en la envuelta externa del virus, aquella contra la cual el sistema inmune humano puede desarrollar anticuerpos. Las mutaciones continuas dificultan la elaboración de una vacuna protectora frente a todas las cepas del virus. No obstante, en muy poco tiempo se ha obtenido un enorme progreso en el conocimiento de la estructura molecular del virus, sus modos de transmisión y sus mecanismos patogénicos.
Se están llevando a cabo muchas investigaciones para descubrir tratamientos eficaces tanto para los enfermos como para aquellas personas infectadas que aún no han desarrollado la enfermedad. El AZT desarrollado en 1986-1987, ha sido el primer fármaco capaz de controlar parcialmente la replicación del virus y los síntomas de la enfermedad. No obstante, las estadísticas clínicas indican que por el momento ningún individuo con SIDA sobrevive a largo plazo.
El SIDA ha planteado muchos dilemas legales y éticos: como ejemplo se puede mencionar el análisis de anticuerpos en todos los ciudadanos o en poblaciones particulares (por ejemplo, en los suscriptores de seguros de vida), la discriminación en la vivienda, el trabajo o los tratamientos médicos, y la confidencialidad en el manejo de datos clínicos, o la notificación a las parejas sexuales.
El primer caso de SIDA fue descrito en Nueva York en 1979, pero el origen viral de la enfermedad no se estableció hasta 1983-1984 por Luc Montagnier en el Instituto Pasteur de París. Muy poco después se dispuso de una prueba para la detección de anticuerpos VIH en el suero de las personas infectadas, lo cual permitió investigar los mecanismos de transmisión del virus, su origen y sus mecanismos patogénicos. Algunos virus parecidos al VIH producen infecciones en determinados monos africanos; este hecho, y la alta incidencia de infección en algunas poblaciones centroafricanas, ha sugerido la discutible opinión de que el virus se originó en ese continente. En 1990 la Organización Mundial de la Salud (OMS) anunció que a finales de 1989 se habían descrito en todo el mundo un total de 203.599 casos de SIDA, y se estimaba la cifra actual en aproximadamente un millón de personas que padecían o habían padecido la enfermedad. Las más recientes estimaciones de la OMS elevan el número de seres humanos infectados por el VIH a 8-10 millones de adultos y 1 millón de niños. España es el país europeo con mayor incidencia de la enfermedad, y ocupa el segundo lugar (después de EEUU) en número de casos en el mundo occidental.
En África se dan más del 60% de los casos, aunque esta cifra está disminuyendo. En el sur y sureste asiático, Hay un 25% de casos de SIDA.
Descargar
| Enviado por: | Ana |
| Idioma: | castellano |
| País: | España |
