Salud
Neuropatía óptica isquémica
NEUROPATÍA ÓPTICA ISQUÉMICA ANTERIOR
Concepto:
Se define como un infarto en la cabeza del nervio óptico, es decir una interrupción del aporte sanguíneo, tras el cual se produce un determinado grado de isquemia con su consecuente pérdida visual asociada.
Se caracteriza por un episodio unilateral, súbito e indoloro de pérdida de visión, aunque se considera generalmente que la etiología es sistémica por lo que la afección puede ser bilateral.
Representa un grupo de desórdenes del nervio óptico. Esta entidad constituye un infarto de la papila y más raramente de la porción posterior del nervio óptico no relacionado con procesos inflamatorios, desmielinización, infiltración o compresión tumoral, o congestión orbitaria difusa.
Clasificación:
La NOIA se clasifica en dos grandes grupos:
-
Arterítica (NOIA-A): es la forma más devastadora en cuanto a visión se refiere, asociada a la enfermedad sistémica de arteritis de células gigantes. Es una verdadera urgencia médica ya q la viada del paciente corre peligro, por lo q requiere una rápida hospitalización.
-
No arterítica (NOIA-NA): Es la forma más común y afortunadamente menos devastadora visualmente, su etiología puede ser muy variada.
Epidemiología:
Es una de las principales causas de pérdida de visión entre las personas de 50 a 70 años
-
NOIA-A: Se presenta en personas mayores de 60 años, afectando más a las mujeres, con una relación 3:1.
-
NOIA-NA: Suele presentarse en pacientes entre 45-60 años.
Etiología:
La NOIA se puede clasificar en 2 grupos según su etiología:
Por trombosis o embolismos de las arterias ciliares posteriores o sus ramificaciones para nutrir el nervio óptico:
-
Causado por trombosis: La causa más común, es por arteritis de células gigantes(arteritis temporal),y menos común otros tipos de vasculitis.
-
Causado por Embolismo: Ocurren menos frecuentemente que el anterior.
En este grupo se produce normalmente un masivo y permanente daño al nervio óptico, cuya extensión depende del tamaño de la arteria afectada y del área que irriga del nervio óptico.
Por la disminución de la irrigación o la falta total de irrigación de los vasos del nervio óptico
Esta es la causa más común de NOIA, en casi todos los casos de NOIA-NA. El flujo de sangre en el nervio óptico depende de muchos factores, donde el más importante es la presión sanguínea en sus vasos. La disminución de la circulación o pérdida de la circulación en el nervio óptico puede deberse a la disminución importante de presión (hipotensión) sanguínea de sus vasos, que en personas con susceptibilidad puede causar la NOIA. Es importante recordar que en esta forma de NOIA, no hay un bloqueo de las arterias filiares posteriores, sino que se produce por:
-
Hipotensión: Puede ser debida a shock, hipotensión durante la noche o durante el día, bloqueo de la arteria carótida interna o de la arteria oftálmica, y otras causas.
-
Aumento de la presión ocular.
-
Combinación de ambos factores.
El daño del nervio óptico puede ser ligero o grave, y depende de la severidad y la duración de la isquemia, pero normalmente es menos extenso y severo que el daño por trombosis o embolismo.
Patogénesis:
-
Factores predisponentes sistémicos: Hipertensión arterial, diabetes Mellitas, Accidente vasculocerebral, enfermedad cardiaca isquémica, desórdenes tiroideos, arterioesclerosis, aterosclerosis, enfermedad de la carótida interna, arteritis de células gigantes, vasculitis, migraña, vasoespástico, hemorragias sistémicas masivas, apnea del sueño y drogas.
-
Factores predisponentes locales: Disco óptico pequeño, edema marcado del nervio óptico, hipertensión ocular, anomalías congénitas y todos aquellos factores sistémicos que actúan en los vasos nutrientes del nervio óptico.
Clínica:
-
Momento del ictus: La mayoría de los pacientes refiere la pérdida visual en tempranas horas de la mañana o al despertar de una siesta. En la NOIA-NA tiene más incidencia en los meses de más alta temperatura.
-
La agudeza visual puede variar desde 20/20 (poco frecuente) hasta no percepción luminosa. Hay una disminución importante de la sensibilidad al contraste, así como de la visión del color.
OFTALMOSCOPÍA: En los primeros días de producirse la NOIA-NA se observa en el ojo afecto un disco óptico edematoso, el cual puede abarcar todo el disco o solo un sector del mismo, correspondiente al más afectado. Cuando es muy incipiente el examen, el edema no necesariamente es pálido. La palidez se instaura en la medida en que evoluciona el cuadro.
A nivel de la capa de fibras nerviosas se constatan hemorragias en astilla de variable cuantía. Otro elemento encontrado puede ser el infarto de la capa de fibras nerviosas (exudados superficiales). Es común encontrar en período de estado una muy leve celularidad en el vítreo posterior. A las 2-3 semanas aún está presente el edema, pero se hace más evidente la palidez del disco. En 2 a 3 meses el edema se reabsorbe y se hacen más visibles las líneas demarcatorias del edema, o pseudopliegues coroideos. Existen algunos casos como en los pacientes diabéticos en que el edema puede tardar un tanto más de lo normal en reabsorberse.
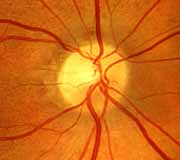
1. Fotografía del nervio óptico del ojo derecho de una paciente femenina de 55 años de edad, con 2 semanas de evolución en la cual se muestra edema del disco y palidez de la región temporal.
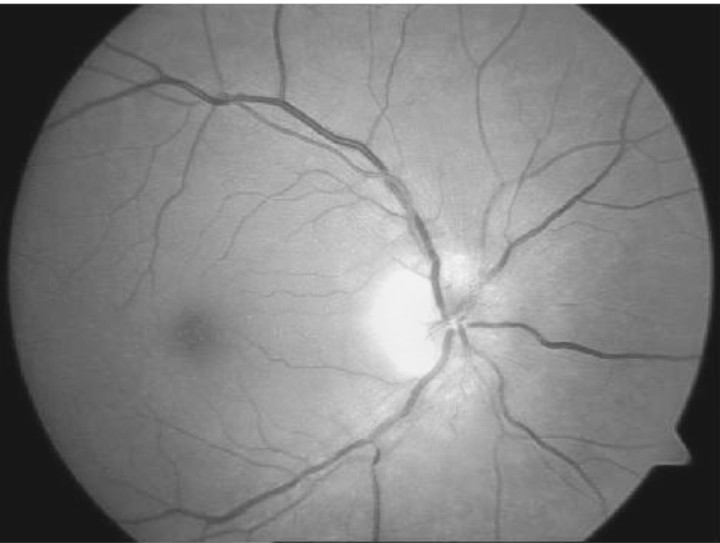
Es muy importante señalar que el edema del disco en las NOIA-NA en ocasiones es indistinguible de los producidos por otras entidades como las neuritis ópticas sobre todo en las virales, inmunológicas o posvaccinales y es entonces en que el detallado interrogatorio y los exámenes complementarios se hacen indispensables para el correcto diagnóstico diferencial.
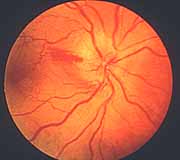
2. Fondo de ojo derecho, que muestra un edema del disco óptico y una hemorragia en el margen del disco óptico durante los primeros estadios de la NOIA no arterítica.
3. Fondo de ojo izquierdo de una paciente con NOIA no arterítica.
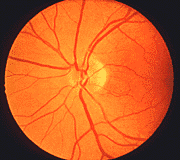
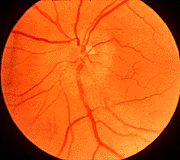
3.1. Disco óptico normal 3.2. Edema del disco óptico durante los
antes de NOIA no arterítica. primeros estadios de la NOIA no arterítica.
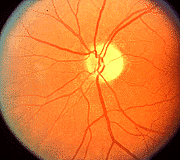
3.3. Atrofia del disco óptico
durante estadios avanzados.
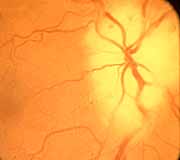
4. Fondo de ojo derecho con NOIA arterítica durante la fase temprana, mostrando la típica mancha blanca del edema del disco óptico.
5. Fondo de ojo derecho de un paciente diabético con NOIA no arterítica.
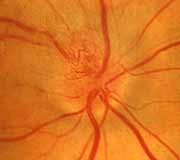
5.1. Edema del disco óptico durante los 5.2. Durante estadios avanzados: atrofia en
primeros estadios, incluyendo la parte la mitad superior del disco óptico más
temporal superior del disco óptico y vasos marcada en la parte temporal que en
prominentes en esa región. la nasal y una resolución espontánea
de los vasos prominentes del disco óptico.
6. Fondo de ojo de un paciente con NOIA
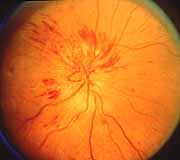
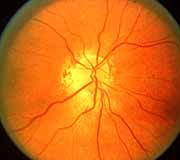
6.1 Durante estadios tempranos, 6.2. Durante estadios más avanzados, con atrofia
con edema del disco óptico, óptica y resolución espontánea de la prominencia
prominentes vasos y hemorragias de los vasos en el disco óptico y las hemorragias.
retinianas.
ANGIOGRAFÍA FLUORESCEÍNICA: Es un elemento importante en el estudio de la circulación sanguínea de la NOIA-NA y la red coriocapilar peripapilar tanto en estado de salud o enfermedad, lo que demuestra la gran variabilidad interpersonal en la distribución del territorio de irrigación de las ciliares cortas posteriores en el NO y la región peripapilar, así como muestra las áreas de watershed en dichas estructuras.
En los días iniciales del proceso isquémico es posible diferenciar la forma arterítica de la no arterítica de manera bastante confiable, si en el estudio angiográfico se observa un defecto de llenado de la red coriocapilar peripapilar, lo cual ocurre muy raramente en la NOIA-NA. En las NOI se observa un profuso escape de la fluoresceína en las áreas dañadas y edematosas. Incluso algunos autores le atribuyen a la angiografía fluoresceínica valor diferencial entre las formas arteríticas y no arteríticas.
7. Angiografía de fondo de ojo con Fluoresceína de los dos ojos durante los primeros estadios de la NOIA, donde se observa la falta de irrigación en partes de la coroides y del disco óptico (las áreas oscuras corresponden a la ausencia del llenado por la fluoresceína)


7.1. Ojo derecho con NOIA no-arterítica. 7.2. En el ojo izquierdo, con NOIA arterítica
Potenciales evocados visuales y electrorretinograma a patrón:
Los potenciales evocados visuales más que diagnóstico tienen valor a la hora de evaluar la evolución de la enfermedad o los efectos de medicamentos utilizados. El electrorretinograma a patrón constituye un elemento de ayuda en el diagnóstico diferencial de la NOIA-NA, sobretodo con las neuritis ópticas en las cuales el registro de N95 no se ve tan afectado como en las primeras.
Diagnóstico:
Cuando se encuentran cifras de eritrosedimentación elevadas en pacientes con NOI el diagnóstico de NOI-A se refuerza, sobretodo en pacientes con más de 60 años de edad. Algunos autores validan el anterior planteamiento pero en estudios recientes de larga data se han encontrado gran número de caso con eritrosedimentación normal y biopsia de arteria temporal positiva de arteritis de células gigantes (ACG), incluso las cifras de proteína C reactiva han resultado, por si sola, específica y aún más si se asocia con la eritrosedimentación elevada.
Tratamiento:
DIAGNÓSTICO DIFERENCIAL ENTRE LA NOIA ARTERÍTICA Y LA NO ARTERÍTICA :
MANIFESTACIONES SISTÉMICAS DE LA ARTERITIS DE CÉLULAS GIGANTES El paciente puede quejarse de síntomas gripales, fiebre de origen desconocido, anemia, polimialgia, dolor de cuello, dolor de cabeza… De todos modos, entre los pacientes que presentan pérdida visual, hay algunos que no tienen síntomas sistémicos, y éstos pertenecen a una variedad oculta de arteritis de células gigantes.
SÍNTOMAS VISUALES: En pacientes con antecedentes de pérdida de visión transitoria, es indicativo de NOIA arterítica, mientras que en la no arterítica es raro que se de de este modo.
ALTERACIONES HEMATOLÓGICAS: Las siguientes pruebas son clave para el diagnóstico de la arteritis de células gigantes.
Velocidad de sedimentación globular (VSG): Una elevación del VSG es indicativo de arteritis de células gigantes. La elevación en pacientes con esta patología tienen unos valores entre 4 y 140 mm/h (media 87.5 mm), mientras que en aquellos que no la tienen es entre 1 y 59 mm/h. Estos niveles se elevan con la edad, así como son más altos en mujeres que en hombres. De todos modos, unos niveles normales de VSG no descartan una arteritis de células gigantes.
Proteína C Reactiva (PCR): La PCR es una proteína del plasma en fase aguda producida por el hígado. Los niveles anormales de CPR se observan en 4-6h, y pueden aumentar hasta 1000 veces. Tiene más respuesta al tratamiento que el VSG. No está influenciado por la edad, sexo ni factores hematológicos. La CPR es una medida muy útil.
Trombocitosis: En pacientes con arteritis de células gigantes y NOIA arterítica suele existir más que en NOIA no arterítica.
Otras pruebas hematológicas: En pacientes con arteritis de células gigantes, se puede detector anemia.
La combinación de los niveles de VSG, CPR, detección de trombocitosis y anemia son muy útiles para el diagnóstico de arteritis de células gigantes, aunque cada uno individualmente no es tan sensible ni específico.
PÉRDIDA VISUAL TEMPRANA MASIVA: Es indicativo de NOIA arterítica.
DISCO ÓPTICO BLANCO HINCHADO: En el 69% de los casos, en la NOIA arterítica, el disco hinchado tiene una apariencia blanquecina. Esto es casi diagnóstico de la NOIA arterítica.
NOIA ASOCIADA A OCLUSIÓN DE LA ARTERIA CILIORETINAL: Son manifestaciones de la oclusión de la arteria ciliar posterior.
FONDO DE OJO EN ANGIOGRAFÍA CON FLUORSECEÍNA SIN RELLENO COROIDAL: En NOIA arterítica, si la angiografía se realiza en los primeros días tras la pérdida visual, la mitad de la coroides (normalmente la mitad interna) no muestra relleno debido a la oclusión completa de la correspondiente arteria ciliar posterior. Si la angiografía se desarrolla tras este período inicial, el defecto del relleno puede no ser tan aparente.
BIOPSIA ARTERIA TEMPORAL: Es la única prueba capaz de confirmar el diagnóstico.
TRATAMIENTO DE LA NOIA ARTERÍTICA Y LA ARTERITIS DE CÉLULAS GIGANTES
Este es un campo controvertido.
Se debe comenzar con corticoides inmediatamente. La pérdida visual en NOIA arterítica suele ser permanente.
(a) Dosis inicial de corticosteroides: Este tratamiento no cura, sino que previene de una mayor pérdida visual. Se administran altas dosis de Prednisona hasta que la VSG y la PCR se han estabilizado, lo que se produce a las 2-3 semanas.
(b) Cómo regular la terapia esteroidea: Se hace en relación a los niveles de la VSG y la PCR, y no en los síntomas sistémicos. La disminución de la dosis debe hacerse cuando la VSG y la PCR se han estabilizado.
(c) Mantenimiento de la dosis y duración de la terapia esteroidea: Se mantiene una dosis mínima de Prednisona, con unos niveles bajos de VSG y PCR. No hay una formula generalizada para el mantenimiento, ya que hay gran variabilidad entre individuos. La mayoría de pacientes necesita una dosis mínima durante años.
De modo que existe variabilidad individual entre pacientes con células gigantes en:
-
La suma y duración de los esteroides para controlar la enfermedad
-
El tiempo necesario para alcanzar una dosis de mantenimiento
-
La dosis de mantenimiento requerida para mantener la enfermedad bajo control para prevenir la ceguera.
-
La duración del tratamiento.
TRATAMIENTO DE LA NOIA NO ARTERÍTICA
A diferencia de la arteritis de células gigantes, no hay un tratamiento establecido para la NOIA no arterítica.
TRATAMIENTO MÉDICO:
-
Corticosteroides sistémicos: Dados en las primeras etapas de la enfermedad ayudan a aumentar la función visual en algunos pacientes.
-
Aspirina: Previene el daño en el ojo sano, aunque no siempre es así, ya que la NOIA no arterítica no es un desorden embólico, sino por hipotensión. La aspirina está indicada solo ocasionalmente cuando hay evidencias de NOIA por embolia.
-
Levodopa: Aumenta la función visual en NOIA no arterítica.
TRATAMIENTO QUIRÚRGICO:
-
Funda de descompresión del nervio óptico: Este procedimiento puede ser dañino, y no tiene base científica.
-
Neurotomía óptica: Este procedimiento ha sido introducido recientemente en NOIA no arterítica. Es un procedimiento sin base científica y dañino.
MEDIDAS PROFILÁCTICAS: Aunque aún no hay un tratamiento para recobrar la visión, hay medidas que pueden ayudar a reducir el riesgo de la pérdida de visión o el desarrollo de la NOIA en el ojo sano.
-
Reducción de factores de riesgo: La NOIA no arterítica es una enfermedad multifactorial, por lo que reducir algunos factores reduce el desarrollo de un nuevo episodio de NOIA.
-
Tratamiento de hipotensión arterial nocturna: En pacientes con hipertensión no es necesario tratarla por la noche debido a la hipotensión fisiológica nocturna que se produce.
PRONÓSTICO DE LA NOIA ARTERÍTICA Y NO ARTERÍTICA
NOIA ARTERÍTICA:
Mejora de la visión con altas dosis de terapia esteroidea en arteritis de células gigantes: Tan sólo el 4% de los ojos con pérdida visual debida a NOIA arterítica presenta mejoría en la agudeza visual y en el campo de visión. Parece ser que hay más posibilidades de mejora visual si se diagnostica pronto y se comienza inmediatamente la terapia esteroidea. Tampoco existen evidencias de que la terapia esteroidea intravenosa sea más efectiva que la administrada vía oral.
Deterioro visual en pacientes con arteritis de células gigantes durante la administración de altas dosis de esteroides: Alrededor del 4% de los pacientes presentan deterioro de la visión en los 5 primeros días tras el comienzo del tratamiento con esteroides a altas dosis, sin producirse mayor deterioro tras este período. En el caso de que la terapia sea dada de forma inadecuada o se retire antes de tiempo, puede producirse un deterioro de la visión en cualquier momento.
NOIA NO ARTERÍTICA:
En este tipo de NOIA, una vez el edema del disco óptico se ha resuelto (en 2-3 meses), la visión permanece estable en ese ojo. No suele producirse la recurrencia de la NOIA no arterítica en ese ojo, pero existen factores de riesgo que pueden intervenir en ello.
Existe riesgo de desarrollar NOIA en el segundo ojo, el cual es mayor en:
-
Diabéticos menores de 45 años con respecto a diabéticos mayores de 45 años con otras enfermedades sistémicas.
-
Hombres más que en mujeres.
-
Jóvenes más que en mayores.
NOIA NO ARTERÍTICA EN DIABÉTICOS
La prevalencia de NOIA no arterítica en pacientes con diabetes en significativamente mayor que en el aquellos que no padecen diabetes. La NOIA no arterítica en diabéticos, particularmente en los jóvenes, suele tener unas características:
Durante las fases iniciales, el edema del disco óptico normalmente se asocia a vasos dilatados, prominentes y frecuentemente teleangiectásicos alrededor del disco, habiendo más hemorragias peripapilares retinales. Cuando el edema del disco óptico se resuelve, los vasos teleangiectásicos y las hemorragias retinales se resuelven espontáneamente.
La incidencia del daño en el Segundo ojo en diabéticos es mayor que en no diabéticos.
Descargar
| Enviado por: | Elena SG |
| Idioma: | castellano |
| País: | España |
