Psicología
Psicología Infantil
PROBLEMAS Y DIFICULTADES EN EL DESARROLLO EVOLUTIVO DEL NIÑO EN LA ETAPA DE EDUCACIÓN INFANTIL (DE TRES A SEIS AÑOS)
Antes de exponer las principales dificultades que puedan presentarse en el desarrollo evolutivo del niño de educación infantil, debemos tener en cuenta una serie de consideraciones que pueden estar modulando la aparición y/o mantenimiento de dichas dificultades:
1.1. Características de la infancia
Consideraciones evolutivas
-
Edad. Se presenta como uno de los aspectos más importantes a tener en cuenta, dado que lo que puede resultar como absolutamente normal en una edad determinada puede que ya no lo sea en otra edad. Conductas que pueden ser consideradas sintomáticas en un edad pueden ser consideradas normales evolutivamente en otra edad como es el caso de los miedos (Campbell, 1993).
-
Nivel evolutivo. La evaluación de los niños de cualquier edad necesita de un conocimiento exacto del “desarrollo normal”, incluyendo la tasa base de las conductas de interés y de los cambios de esas conductas en las diferentes edades y niveles de desarrollo (Luciano, 1989). Los niños experimentan rápidos cambios y los problemas de comportamiento aparecen y desaparecen en las diferentes edades. Es por ello que el patrón más común sería que las conductas problemáticas se atenúan progresivamente con la edad. Una consecuencia de estos rápidos cambios es que un determinado problema puede desaparecer y ser reemplazado por otro en otra edad.
2. Situacionalidad de la conducta infantil. Aunque la situacionalidad pueda ser una característica del comportamiento humano independientemente de la edad, ésta es mucho más evidente, intensa y frecuente durante la infancia (Toro, 1991). La restricción de ambientes en que vive el niño y la situacionalidad del comportamiento infantil son otros dos factores que vuelven a mostrar su singularidad en la infancia. El comportamiento del niño puede ser muy diferente según se encuentre en casa o en el colegio, aunque en cada uno de esos contextos, por separado, sea bastante estable. No es infrecuente que determinadas conductas, tanto normales como anormales, únicamente aparezcan en uno de esos ambientes. Pero es que cada situación es física y socialmente diferente y exige del niño comportamientos diferentes. La familia, la escuela y el grupo de compañeros de clase, se presentan como los tres contextos específicos que tienen una especial influencia en el desarrollo y mantenimiento del comportamiento normal y anormal del niño.
3. Carácter interactivo de la conducta infantil. Los niños, durante un número considerable de años, son muy dependientes de sus contextos más inmediatos y en especial de los contextos familiar y escolar. Pese a que el niño vive inmerso en una red de relaciones e influencias recíprocas, es sin duda la parte débil en este proceso. Muchos acontecimientos que ocurren en esos contextos superan las capacidades y posibilidades de afrontamiento del niño, lo cual puede llegar a generar una serie de consecuencias negativas tanto a corto como a largo plazo.
4. El papel determinante de los adultos. En ocasiones los problemas o dificultades que presenta el niño pueden reflejar la existencia de problemática familiar o de los padres. Existen diversos factores que influyen en que sea requerida la ayuda para un niño, independientemente de su comportamiento o estado emocional. Un factor es el grado de tolerancia de los padres al comportamiento o problema del hijo ya que cuanto menos tolerantes sean los padres mayor será la tendencia a sobrevalorar la “conducta problemática” del hijo. Otro factor que influye es la conflictividad conyugal, pues a mayor conflictividad, menor tolerancia ante las características negativas del hijo (Toro, 1991).
Teniendo en cuenta todas estas consideraciones pasaremos a describir algunos de los problemas y dificultades que suelen darse con más frecuencia en el desarrollo evolutivo del niño de educación infantil:
1.2. Ansiedad por separación
La ansiedad por separación constituye el trastorno de ansiedad con mayor tasa de prevalencia y puede afectar a un 4% de la población infantil. Es un trastorno que se presenta cuando el niño se separa real o supuestamente de sus seres queridos, especialmente de la madre. Si se mantiene dentro de ciertos límites, esta ansiedad es un mecanismo protector heredado que defiende al niño pequeño de los peligros de los primeros años de vida (Campbell, 1986).
La ansiedad por separación constituye pues, un sistema de protección en los primeros meses y años de la vida del niño. La atenuación posterior de esta ansiedad, a medida que el niño adquiere una mayor movilidad física, es suplida por la aparición de temores específicos, como el miedo a la oscuridad, a las alturas o a los extraños, que reemplazan dicho mecanismo protector (Agras, 1989; Corral, 1985).
Este tipo de ansiedad, cuando ya adquiere un carácter patológico, puede aparecer cuando el niño se aleja de los padres (en el caso, por ejemplo, de acudir a la escuela o de ir de excursión) o cuando los padres se separan del niño (al salir de viaje, por ejemplo) y constituye el trastorno de ansiedad más invalidante para la vida cotidiana en la infancia. La dependencia del niño respecto a la madre adquiere en estos casos unos tintes dramáticos, sin serle posible a ella separarse del niño incluso a pocos metros o durante escasos momentos.
Este trastorno incluye la presencia de miedos irracionales (a estar solos, a irse a la cama con la luz apagada, etc.), de alteraciones psicofisiológicas (pesadillas, pérdida de apetito, náuseas y vómitos, diarreas, dolor de cabeza, etc.) y de ansiedad global, así como un estado de ánimo disfórico y la anticipación de consecuencias negativas, como la sensación de que algo malo va a ocurrir o la certeza de que ya no va a volver a ver a los seres queridos. Estos niños son asimismo reacios a pasar la noche en casa de amigos y pueden experimentar miedo a enfermar y morir, que en la mente del niño representa el temor a la separación de la familia y de los amigos (Agras, 1989).
Desde una perspectiva evolutiva, los niños más pequeños tienden a experimentar el trastorno ante la ausencia real de los padres. Los niños más mayores, sin embargo, pueden experimentarlo incluso con antelación, por ejemplo, cuando se planifica un viaje de los padres. La ansiedad de separación puede traer consigo un rechazo del colegio, que, de prolongarse, puede ser causa de retraso escolar e incluso de dificultades en la relación interpersonal con los compañeros (Corral, 1990).
1.3. Enuresis
Se define como la emisión involuntaria de orina en situaciones o contextos no adecuados, que tiene lugar especialmente durante el sueño en niños mayores de 5 años de edad, con una frecuencia de al menos dos veces a la semana y sin la existencia de una patología orgánica que la justifique. La mayoría de las veces es involuntaria pero ocasionalmente puede ser intencionada. Esta condición a parte de causar molestias a los padres, puede afectar emocionalmente al niño, generando un sentimiento de vergüenza o una pérdida de la autoestima.
La enuresis puede clasificarse en:
-
Primaria: aquella que presenta el niño desde siempre ya que aún no ha logrado controlar su emisión de orina. Este tipo de enuresis es la más frecuente y tiene tendencia a la remisión espontánea, dándose en mayor proporción en niños que en niñas.
-
Secundaria: aquella en la que el niño después de haber superado el control de la micción durante una larga temporada (6-12 meses), vuelve a perderlo total o parcialmente.
Cada uno de estos subtipos pueden ser a su vez:
-
Nocturna: aquella en la que los episodios enuréticos ocurren durante la noche o durante el sueño. Esta es la forma más común de enuresis (65%).
-
Diurna: aquella en la que los episodios enuréticos ocurren durante el día, con un índice de prevalencia de sólo el 1%, en niños entre 6 y 12 años de edad.
1.4. Encopresis
Se denomina encopresis a la evacuación repetida e involuntaria de material fecal en lugares socialmente inapropiados a una edad en la que se espera que haya control al respecto, es decir, más allá de los cuatro años de edad, con una frecuencia mínima de un episodio al mes durante tres meses y en ausencia de alguna causa orgánica que la justifique. Este tipo de “escape involuntario”, independientemente de la cantidad y tipo de material fecal, comprende desde el simple manchado de la ropa interior a la evacuación de mayores cantidades de heces.
Aproximadamente el 1% de los escolares en los primeros años presentan este cuadro, existiendo un predominio mayor en niños que en niñas. En la gran mayoría de los casos suele generar en los niños un problema de vergüenza ante los demás, con sentimientos de culpabilidad y pérdida de la autoestima, por lo que tienden a ocultar lo que les está ocurriendo. Es por ello que pese a que en torno a los seis o siete años de edad estos niños suelen superar el problema, es aconsejable intervenir lo antes posible para reducir sus consecuencias negativas tanto a corto como a largo plazo.
La encopresis puede ser grave si hay más de un episodio al día o leve si hay menos de un episodio a la semana. Además, puede clasificarse en:
-
Primaria: aquella en la que el niño nunca ha manifestado un control intestinal adecuado desde que nació.
-
Secundaria: aquella en la que su aparición va precedida de un periodo de continencia de por lo menos un año.
1.5. Rabietas
Son comportamientos destructivos e indeseables en respuesta a deseos o necesidades no satisfechas o arrebatos emocionales cuando no se le permite al niño hacer o tener algo que él desea. También corresponden a la incapacidad para controlar las emociones debido a una frustración así como a una dificultad para expresar una necesidad o deseo particular ya que aún no saben expresarlas de una forma socialmente aceptable.
Típicamente incluyen llorar, gritar, patalear u otras muestras de ira o frustración. Conductas menos dramáticas comprenden las quejas persistentes, los chillidos y la irritación. A menudo empiezan a la edad de un año aproximadamente siendo más frecuentes entre los dos y los cuatro años, etapa en la que empiezan a desarrollar su propia independencia y ya no aceptan tan fácilmente el control que ejercen los demás sobre su vida o los límites que les imponen los padres. Casi todos los niños las tienen, pero a la edad de cuatro años la mayoría de los niños desarrollan el autocontrol necesario y las rabietas cesan.
Destacar que se tratan de comportamientos naturales durante el desarrollo de la primera infancia por lo que en principio no deben ser motivo de preocupación. Cuando el niño tiene una rabieta fuerte, es importante que los padres permanezcan calmados y sin perder el control de la situación seleccionen la estrategia más adecuada en cada momento.
1.6. Celotipia
Los celos son un estadio relativamente normal que hay que superar y no tienen importancia si son circunstanciales y pasajeros, pero hemos de prestarles atención cuando alteren la convivencia y el desarrollo normal del niño o sean persistentes y no remitan pasados los cinco años de edad. Si se perpetúan pueden conducir a un desarrollo anómalo de la personalidad, apareciendo síntomas muy diversos, como agresividad incontrolada, manifiesta inseguridad, regresión y desajuste en las relaciones interpersonales (desconfianza, terquedad y envidia). No obstante, debemos tener presente que los celos forman parte de una etapa normal y necesaria en el desarrollo evolutivo que ayuda a los niños a madurar.
Podemos definirlo como un estado afectivo caracterizado por el miedo a perder o ver reducido el cariño de alguien querido, fundamentalmente de la madre, debido por ejemplo, al nacimiento de un nuevo hermano, al que va a tener que dedicar mucho tiempo durante los primeros meses de vida. Este sentimiento provoca la envidia hacia la persona considerada rival en la búsqueda de ese amor fraternal, lo que genera un estado de alarma en los niños, que piensan que pueden llegar a perder la afectividad de los padres y madres. En la familia, la rivalidad entre los hermanos por conseguir el afecto y la atención de los padres suele ser el principal y primer motivo de celos. También es habitual que el hermano pequeño sienta celos de algún hermano mayor, bien porque observa que tiene ciertos privilegios de los que él aún no puede disfrutar por ser pequeño, o bien porque los progenitores muestren mayor interés y predilección por algún hermano concreto.
Para evitar en la medida de lo posible el sentimiento desagradable que suponen los celos, los padres pueden preparar al niño para la llegada de su nuevo hermano, intentando cambiar lo menos posible la rutina del niño tras el nacimiento. Es fundamental no mantener al niño aislado de la madre, hablarle de “igual a igual”, no hacer comparaciones y prestar atención al mayor procurando no darle todos los privilegios al hermano pequeño.
1.7. Miedos infantiles
El miedo es considerado como un fenómeno psicológico normal para el ser humano y especialmente en los niños. De esta forma se considera perfectamente normal que un niño tenga miedo a ciertas situaciones y objetos, lo que no sería igualmente defendido si el humano que afronta esas situaciones es un adulto. La mayor parte de los miedos infantiles no suponen ningún motivo de preocupación ya que suelen considerarse adaptativos en algunas situaciones así como necesarios para el desarrollo psicológico. Sin embargo, en algunos casos pueden llegar a interferir el normal funcionamiento del niño en su medio familiar o escolar. Entonces, los miedos son considerados como un problema psicológico que puede hacer necesaria la búsqueda de ayuda y tratamiento especializado.
Las posibles causas del miedo infantil van cambiando con la edad, y se van centrando en su entorno y en sus experiencias al ir creciendo. Así pues, la edad nos indicará si el miedo del niño es o no consecuente con ésta y cuánto tiempo se puede esperar que éste dure. De todas formas, aunque ese miedo sea propio de la edad, no debe jamás ignorarse. Tampoco sobreproteger al niño cuando aparezca el miedo, pues ello le llevaría a pensar que existe un peligro real respecto a lo que él siente. Lo más conveniente sería hablar con el niño, concretar su miedo, enseñarle a dar el valor real que éste pueda tener así como maneras de disminuir su ansiedad cuando esté próxima la situación desencadenante.
TRASTORNOS DEL SUEÑO EN LA INFANCIA
2.1. Introducción
Actualmente, el concepto de sueño implica a factores psicológicos, conductuales, fisiológicos, farmacológicos, etc. Desde un punto de vista fisiológico, el sueño es un estado temporal de inconsciencia caracterizado por un cese de la actividad sensorial, de la movilidad y del estado de alerta. La necesidad de dormir es biológica y aparece periódicamente en ciclos, con el fin de procurar un descanso al organismo y regenerar energías gastadas. No se trata de una situación pasiva, sino de un estado activo donde tienen lugar cambios de las funciones corporales y actividades mentales de enorme trascendencia para el equilibrio psíquico y físico de los individuos. Desde una perspectiva conductual, siguiendo a Buela-Casal (1990), el sueño (tanto su estructura como su duración), estaría determinado por cuatro dimensiones diferentes: tiempo circadiano u hora del día en que está localizado (¿cuánto duerme el sujeto?), factores intrínsecos al organismo (edad, patrones de sueño, estado fisiológico o necesidades de dormir, ¿cómo duerme?), conductas que facilitan o inhiben el sueño (¿qué hace para dormir?), y por último, el ambiente (habitación, temperatura, luz, ruido, etc., es decir, ¿dónde duerme?).
El sueño de los niños, al igual que el de los adultos, es una función fisiológica que puede alterarse. Las alteraciones del sueño en el niño son frecuentes en la infancia. En el caso de ser alteraciones leves, no tienen porqué conllevar ninguna consecuencia grave y suelen desaparecer llegando la adolescencia, pero cuando las alteraciones normales del sueño infantil, se presentan en una intensidad y frecuencia que comprometen el curso normal del desarrollo evolutivo del niño, entonces hablamos de trastorno del sueño. De hecho, muchos problemas conductuales, sociales, de aprendizaje y cognitivos pueden tener su origen en un mal dormir. Estos trastornos pueden llegar a volverse recurrentes y provocar efectos negativos ya que el niño no dormiría bien y repercutiría en cambios en su temperamento, generando una alteración de la dinámica familiar, escolar y laboral. El aspecto social del niño también se vería afectado ya que éste por miedo a que se presente alguna situación desagradable, dejaría de realizar actividades con sus compañeros como irse de acampada o quedarse a dormir en casa de algún amigo.
La conducta para conciliar el sueño o durante éste es variable para cada niño. No todos los niños tienen iguales hábitos de sueño. Entre niños sanos habrá algunos dormilones y otros que duermen poco, algunos lo harán de manera tranquila y otros estarán inquietos. A pesar de la existencia de patrones de sueño característicos para cada etapa del desarrollo infantil, no debemos olvidar que cada niño tiene su individualidad respecto al sueño.
Pese a la definición que hemos ofrecido previamente, hemos de tener en cuenta que la definición de trastornos del sueño en la infancia no es tarea fácil si tenemos presente una serie de consideraciones importantes:
-
A menudo existen problemas del sueño en lugar de verdaderos trastornos del sueño.
-
Frecuentemente el problema es para los padres y no para el niño. De igual forma, situaciones que para unas familias son problemáticas no lo son para otras del mismo entorno.
-
Las diferencias entre lo normal y lo anormal muchas veces es definido según la edad y no según el patrón de sueño. Los mismos síntomas pueden tener significados muy diferentes según la edad del niño. Por ejemplo, es de poco valor saber que un niño moja la cama si desconocemos la edad del mismo pues es una situación normal a los dos años y patológica a los nueve.
Por otro lado, la importancia del sueño en la infancia se ve incrementada por tres razones fundamentales (Pin Arboledas):
-
El sueño es para el niño la actividad en la que más horas invierte.
-
Hay una estrecha relación entre los problemas nocturnos y las alteraciones diurnas de comportamiento.
-
Las alteraciones de los patrones del sueño del niño producen estrés familiar y disfunciones escolares.
Mientras que los problemas del sueño se pueden definir como patrones de sueño que son insatisfactorios para los padres, el niño o el entorno, el trastorno se definirá como una alteración real, no una variación, de una función fisiológica que controla el sueño y opera durante el mismo. Así pues, el trastorno representa una función anormal mientras que el problema puede representarla o no.
En ocasiones, el tratamiento va a ser semejante se trate bien de un trastorno bien de un problema del sueño, debido a que las alteraciones de los patrones específicos del sueño infantil pueden causar serios problemas, incluso cuando se trate únicamente de variaciones de la normalidad.
2.2. Proceso Evolutivo del Sueño
2.2.1. El sueño Infantil. Evolución de 0 a 12 meses
A grandes rasgos, el problema más molesto en el primer año de vida es la incapacidad de dormir toda la noche, existiendo la posibilidad de que el niño carezca de la capacidad de volver a dormirse sólo después de un despertar nocturno normal.
Es importante tener presente que los hábitos que se forman en este primer año, pueden ser la base para el desarrollo de futuros problemas de sueño.
-
Primer trimestre: 0 a 3 meses. En este primer trimestre de vida, el niño duerme más de noche y pasa más tiempo despierto durante el día, realizando una serie de siestas en lugar de breves y frecuentes sueños. El promedio total de horas de sueño oscila en torno a unas 16 o 17 horas por día. Pese a su corta edad, el niño posee un repertorio de conductas que le permiten comunicar sus necesidades y son los padres los que aprenden a interpretar las señales de la conducta del niño con el propósito de proporcionarle el mejor de los cuidados. Podemos destacar el fuerte vínculo existente en este primer trimestre entre el sueño y la alimentación.
-
Segundo trimestre: 3 a 6 meses. Con esta edad, el niño duerme un promedio de 14 horas en total. Durante la noche duerme de 9 a 10 horas y durante el día de 4 a 5 horas. Suele realizar siestas por el día a horas relativamente regulares. Un dato importante es que del 50 al 70 por ciento de los niños en este segundo trimestre duermen siete horas seguidas por la noche.
-
Tercer trimestre: 6 a 9 meses. A esta edad, el sueño total por día varia de 13 a 15 horas, existiendo una disminución del vínculo entre el sueño y la alimentación. En el caso de que no se haya desarrollado espontáneamente un ritual de la hora de acostarse, ésta es una buena edad para establecerlo. En este grupo de edad podemos observar la reaparición de los llantos nocturnos que suelen darse cuando el niño se despierta de un sueño ligero y se encuentra solo. Estos llantos desaparecen cuando el pequeño empieza a darse cuenta de que la gente y los objetos siguen existiendo aún cuando no están a su vista. Ésto es lo que denominamos “permanencia del objeto”.
-
Cuarto trimestre: 9 a 12 meses. Este cuarto trimestre marca el inicio de la búsqueda de la independencia. En torno a esta edad, el niño suele dormir unas 14 horas por día, 12 de las cuales son de noche, además de realizar dos siestas diarias de una hora cada una.
2.2.2. El sueño del niño de 1 a 3 años
El niño de esta edad puede expresar sus ideas, dar órdenes, y hacer preguntas, además de poseer mayor control de su cuerpo y necesitar menos ayuda de los adultos para realizar actividades de la vida cotidiana. No obstante, la obligación de los padres es proporcionarles contextos seguros para el desarrollo de la autonomía.
En torno a estas edades ocurren perturbaciones pasajeras del sueño, sobre todo cuando la madre está ausente ya que ir a dormir puede estar asociado con el sentimiento de separación de la madre. El niño puede despertarse agitado, gritando y llorando como si algo terrible le hubiese sucedido. También suelen presentarse pesadillas, habitualmente relacionadas con esfuerzos y posibles presiones en su vida diurna así como terrores nocturnos.
Los padres deben saber que la solución no es llevar al niño a dormir junto a ellos ya que ésto creará un hábito difícil de eliminar. Puede ayudar el hecho de que los padres le cuenten un cuento o le canten alguna canción que ayude al pequeño a conciliar el sueño. El promedio de horas que duerme el niño en esta edad suele estar en torno a las 12 o 13 horas diarias.
2.2.3. Los preescolares y el sueño
Un problema bastante común en estas edades es la resistencia a acostarse.
Muchas de las ansiedades comunes de los preescolares pueden acarrear perturbaciones del sueño. Entre las ansiedades comunes está el temor a mojar la cama durante la noche, el estrés relacionado con la escuela y las preocupaciones sobre la hospitalización y la muerte. Además, la edad preescolar es el tiempo culminante de las pesadillas. Una pesadilla es la evidencia de que el niño está elaborando activa y muy adecuadamente las experiencias de su vida. Las pesadillas suelen tener como protagonistas a la oscuridad, a los monstruos, a los ruidos, a los fantasmas, incluso a los animales. Dado que los niños en edad preescolar ya poseen un cierto lenguaje, son capaces de verbalizar sus temores.
En estas edades los niños duermen de 11 a 12 horas por noche habiendo abandonado la gran mayoría la siesta de la tarde.
2.2.4. El sueño y los niños de edad escolar
Los problemas de sueño más destacados a estas edades son el insomnio, la incapacidad de dormirse y la incapacidad de mantenerse dormido.
Los temores de estos niños están basados más en la realidad, llegando a obsesionarse con circunstancias en las cuales podrían verse dañados sus seres queridos (accidentes, terremotos, etc.). Suelen presentarse pesadillas como resultado de la exposición a determinados contenidos del cine o la televisión, así como terrores nocturnos que pueden ser una señal de la angustia vivida por el niño. Es importante no ignorar los problemas del sueño del niño ya que pueden llegar a interferir con factores importantes, tales como la autoestima y el desempeño escolar.
El niño en estas edades duerme entre 10 y 11 horas por noche aunque el horario depende ahora de sus actividades escolares.
La cantidad de horas de sueño de los niños depende de la edad aunque también es cierto que presentan variaciones individuales. Para establecer una comparativa de las horas de sueño entre niños de diferentes edades, proponemos la siguiente tabla como referencia:
| EDAD | SUEÑO NOCTURNO (HORAS) | SIESTAS (HORAS) | HORAS TOTALES DE SUEÑO |
| 1 Mes | 8.5 | 8 | 16.5 |
| 6 Meses | 10.5 | 4 | 14.5 |
| 12 Meses | 11 | 2.5 | 13.5 |
| Dos años | 11 | 2 | 13 |
| Cuatro años | 11 | 0 | 11 |
| Ocho años | 10 | 0 | 10 |
| Doce años | 9 | 0 | 9 |
| Dieciséis años | 8 | 0 | 8 |
2.3. Clasificación de los Trastornos del Sueño
La clasificación de los trastornos del sueño en la que nos vamos a basar, comprende cuatro categorías (Buela-Casal y Caballo, 1991):
-
Disomnias: trastornos de iniciación y mantenimiento del sueño o insomnios, trastornos de somnolencia excesiva (apnea y narcolepsia) y trastornos del sueño relacionados con el ritmo circadiano.
-
Parasomnias: trastornos del despertar (sonambulismo y terrores nocturnos), trastornos de la transición sueño-vigilia (sonambulismo) y alteraciones asociadas al sueño paradójico (pesadillas).
-
Trastornos asociados a alteraciones médicas o psiquiátricas.
-
Trastornos sobre los que no se tienen suficiente información como para ser considerados trastornos del sueño.
Atendiendo a Pedreira y Martín-Álvarez (2001), las alteraciones o trastornos del sueño más frecuentes en consultas de pediatría, se distribuirían gráficamente del siguiente modo:
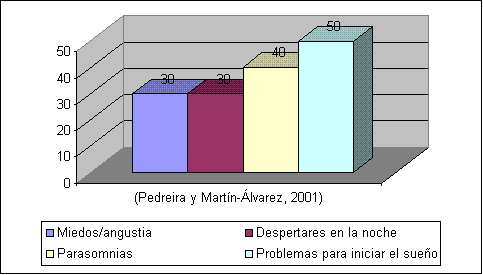
Concretamente, si nos centramos en las disomnias y las parasomnias con mayores tasas de prevalencia según Covertini y cols (2003), las gráficas resultantes serían las que exponemos a continuación:
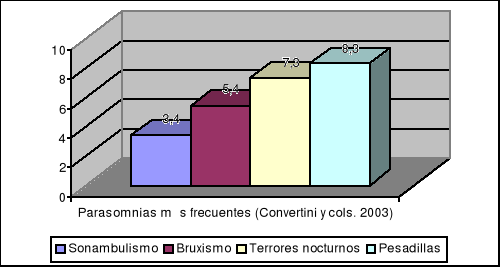
Dado que la gran mayoría de los niños presentan en algún momento de su vida alguna alteración relacionada con el sueño, vamos a dedicar unas páginas a describir aquéllas que desde nuestro punto de vista, consideramos más relevantes:
2.3.1. Insomnio
Consideramos que un niño padece de insomnio, cuando las horas de sueño son frecuentemente menores a las consideradas normales para su edad, y además va acompañado de inquietud, irritabilidad, malestar y fastidio del pequeño durante el día. En los niños menores de cinco años, esta alteración suele estar casi siempre relacionada con una adquisición inadecuada de hábitos de sueño. Es por ello, que podemos encontrar dos tipos de insomnio infantil: insomnio por hábitos erróneos o incorrectos e insomnio por trastornos psicológicos (Estivill, 1998):
-
Insomnio infantil por hábitos incorrectos. Es el más frecuente, afectando al 98 por 100 de los casos. Está provocado y mantenido por una deficiente adquisición del hábito de dormir, produciéndose una desestructuración del mismo como consecuencia de los múltiples cambios y estrategias realizadas por los padres para intentar que el niño se duerma. Suele aparecer en niños desde los seis meses hasta los cinco años de edad, produciendo una grave distorsión del sueño de los niños y de sus padres. Normalmente interrumpen su sueño de cinco a quince veces y les resulta imposible volver a conciliarlo de forma espontánea y sin ayuda.
-
Insomnio infantil por causas psicológicas. El propio proceso de desarrollo va acompañado de nuevas situaciones y acontecimientos que pueden incrementar la ansiedad del niño y desencadenar el insomnio. A veces, la oscuridad y la soledad pueden provocar miedo y ansiedad, con la consiguiente dificultad para conciliar el sueño. Se estima que el insomnio infantil, a partir de los cinco años de edad, presenta una prevalencia del 14 por 100 de la población infantil (De la Fuente, Estivill y Doménech, 1997).
2.3.2. Apnea Infantil
Se caracteriza por la presencia de múltiples paradas respiratorias durante el sueño asociadas a ronquidos y a una somnolencia excesiva durante el día. Su importancia radica en que producen graves alteraciones del sueño, que pueden suponer un riesgo para la vida del niño.
Podemos distinguir tres tipos de apneas de sueño:
-
Apnea central, caracterizada por la parada del flujo aéreo provocada por la pérdida de esfuerzo respiratorio.
-
Apnea obstructiva o de las vías respiratorias superiores, caracterizada por la parada del flujo aéreo, a pesar del esfuerzo respiratorio persistente.
-
Apnea mixta (central y obstructiva), caracterizada por una fase central con parada de flujo y sin esfuerzo respiratorio, seguida de una fase obstructiva con un esfuerzo respiratorio frente a la obstrucción.
Las apneas que más predominan son la obstructiva y la central. Estas paradas respiratorias se repiten varias veces por la noche, y van acompañadas de una superficialización del sueño o de un despertar breve, generalmente inferior a treinta segundos.
La incidencia y prevalencia de la apnea de sueño son difíciles de determinar ya que la gran mayoría de los pacientes no suelen tener conciencia del problema en su estadio inicial. No obstante, pese a esta dificultad, la apnea del sueño es la segunda causa más importante de somnolencia excesiva durante el día en población infantil y adolescente, sólo superada por la narcolepsia.
Los ronquidos provocados por la obstrucción parcial de las vías aéreas se repiten varias veces durante la noche. Por la mañana, el niño no se acuerda de las dificultades respiratorias ni de los múltiples movimientos corporales realizados durante la noche. La queja principal que manifiestan los niños es la somnolencia excesiva durante el día, la cual puede ir desde una ligera fatiga o malestar hasta ataques de sueño no restauradores de más de una hora. Esta somnolencia diurna suele deteriorar el aprendizaje escolar.
2.3.3. Síndrome de Muerte Súbita Infantil
Se trata de episodios de suspensión respiratoria durante el sueño, que pueden causar la muerte del niño. En los países desarrollados este síndrome constituye una de las primeras causas de muerte en el primer año de vida. La tasa de incidencia varía según los diversos autores del 1 al 8 por mil de los bebés nacidos vivos, con tasas más altas para ciertos subgrupo raciales, o para niños con patologías especiales que hayan requerido reanimación en unidades de cuidados intensivos. Se encuentra también un cierto componente familiar, dándose con más frecuencia en familias en las que uno de los hijos haya fallecido por esta causa, y se encuentra también una correlación con otros factores diversos, como la prematuridad, la toxicomanía de la madre, etc.
2.3.4. Narcolepsia
Es un síndrome caracterizado por la presencia de cuatro síntomas que representan la denominada “tétrada narcoléptica” (APA, 2000):
-
Somnolencia diurna acompañada de ataques repentinos de sueño con una duración en torno a 15-20 minutos, pudiendo llegar a durar hasta una hora. Los ataque de sueño se describen como irresistibles, pudiendo darse en las situaciones más inapropiadas, aunque las situaciones de baja estimulación aumentan el grado de somnolencia. Los sujetos con narcolepsia suelen tener de 2 a 6 episodios diarios de ataques de sueño. Es la queja más frecuente del sujeto narcoléptico.
-
Cataplexia. Se caracteriza por una atonía muscular de breve duración, sin que se produzca la pérdida de conciencia. Ocurre en aproximadamente el 70 por 100 de los individuos con narcolepsia y puede manifestarse en síntomas que van desde pesadez de los párpados o de los brazos hasta perdida total del tono muscular, con desplome del cuerpo. La cataplexia es provocada normalmente por estímulos emocionales potentes y su frecuencia es variable, pudiendo producirse desde un ataque por semana hasta varios en un día. La duración de este fenómeno es de unos pocos segundos, no estando afectadas las funciones respiratorias.
-
Parálisis del sueño. Destaca la incapacidad por parte del sujeto para realizar movimientos voluntarios cuando se va a quedar dormido o al despertarse. Este estado se acompaña de una sensación intensa de miedo. Normalmente, se recobra la capacidad para utilizar los músculos después de pocos segundos, terminando la parálisis de forma espontánea o cuando alguien habla o toca al sujeto. De un 30 a un 50 por 100 de los sujetos con narcolepsia padecen parálisis del sueño.
-
Alucinaciones hipnagógicas. Entre el 20 y el 40 por 100 de los individuos con narcolepsia sufren alucinaciones hipnagógicas (imágenes intensas de ensoñación antes de dormirse) o alucinaciones hipnopómpicas (justo al despertarse), pudiendo ser también auditivas o visuales. En muchas ocasiones, estas alucinaciones van acompañadas de una fuerte sensación de miedo.
Aunque se han descrito algunos casos de narcolepsia en niños menores de 10 años, suele iniciarse en la adolescencia tardía. Es evidente que la calidad de vida de estos sujetos se ve afectada por los ataques de sueño y la cataplexia, que interfieren tanto en las relaciones interpersonales como en el rendimiento académico y en el estado de ánimo.
2.3.5. Somniloquio
Es un trastorno muy frecuente en la población infantil y su característica principal es la aparición de expresiones orales más o menos complejas durante el sueño. Se asocia en ocasiones a episodios de sonambulismo y cuando se produce de forma aislada normalmente se relaciona con las fases de sueño no REM por lo que no implica a los sueños. El habla emitida puede ir desde sonidos ininteligibles hasta un pequeño discurso. Este habla tiene una duración de pocos segundos y ocurre esporádicamente, resultando inútil pretender entablar una conversación con el niño.
Aunque estos episodios pueden aparecer en cualquier edad infantil, en la mayoría de las ocasiones se inician cuando el niño está en edad preescolar. En un estudio realizado por Reimao y Lefévre (1980) se informa que hasta un 50 por 100 de niños de entre 3 y 10 años presentan somniloquios al menos una vez al año, y en torno a un 20 por 100 una vez por semana. No obstante, el hecho de hablar de noche no presenta mayor problema que el niño despierte a la familia. Debemos destacar el hecho de que nos encontramos ante un problema que al no estar asociado a ningún trastorno orgánico o psicológico grave, suele desaparecer espontáneamente.
2.3.6. Jactatio Capitis Nocturna
Se define como la conducta asociada al sueño que consiste en el balanceo repetitivo y rítmico de la cabeza (delante-atrás y hacia los lados) y, en algunos casos, de todo el cuerpo, normalmente antes de que el niño se duerma aunque también puede llegar a producirse durante o después del sueño. En la mayoría de los casos estos movimientos son suaves pero pueden llegar a resultar violentos (golpear la cabeza contra la cama o las paredes) hasta el punto de provocar heridas. En ocasiones, el niño puede realizarlos durante un periodo de tiempo prolongado sin mostrar cansancio aparente y sin llorar tras golpearse la cabeza con objetos. El principal objetivo pues, sería evitar que el niño se haga daño al golpearse con los objetos ya que estos movimientos por sí mismos son inofensivos y no dejan secuelas.
La frecuencia de este tipo de movimientos oscila entre sesenta y setenta veces por minuto; en la mitad de los casos, la duración del episodio suele ser de quince minutos y en un 26 por 100 puede llegar a durar más de una hora (Reimao, 1990).
Los movimientos pueden ser interrumpidos por algún estímulo externo como la voz de la madre llamando al niño. Suele darse con más frecuencia entre los 8 y los 24 meses de edad aunque en ocasiones estos movimientos reaparecen varios años después coincidiendo con una etapa de tensión emocional acentuada.
2.3.7. Bruxismo
También denominado rechinar de dientes, puede ocurrir a cualquier edad, afectando al 50% de los niños y pudiendo empezar tan pronto como a los 10 meses de edad. Se caracteriza por un rechinar de dientes repetitivo y rítmico durante cualquier fase del sueño con una fuerza mucho mayor que la que se puede hacer en vigilia imitándolo, lo que puede llevar a la erosión e incluso a
la movilidad de los dientes. Puede ir precedido de un aumento del ritmo cardíaco o de otros movimientos corporales.
La incidencia en niños de 3 a 7 años es del 2.3 al 12.1 por 100, siendo mayor en aquellos sujetos que tienen algún antecedente familiar de bruxismo. El niño no suele tener conciencia de este comportamiento y en muy raras ocasiones se despierta por el ruido producido. Sí es cierto que suelen quejarse por el dolor en sus mandíbulas, el cansancio en los músculos de la masticación y por una extrema sensibilidad en los dientes al despertar por la mañana.
2.3.8. Sonambulismo
Se caracteriza por breves episodios de actividad motora que aparece normalmente durante el sueño de ondas lentas, casi siempre en el primer tercio de la noche. Un episodio típico se inicia con movimientos corporales que pueden llevar al sujeto a sentarse en la cama de una forma brusca e incluso levantarse y comenzar a deambular. El sonámbulo mantiene los ojos abiertos y fijos, siendo capaz de inspeccionar el ambiente evitando de esta forma los objetos encontrados a su paso, aunque existe el riesgo de que se caiga por una escalera o por una ventana. El sujeto puede llegar a levantar las sábanas de forma automática o reajustar la almohada antes de levantarse de la cama y ponerse a caminar, puede llegar a vestirse, abrir las puertas y ventanas, salir de la casa, alimentarse o realizar tareas de higiene personal. Ocasionalmente, el sujeto puede hablar, aunque su articulación es muy pobre, limitándose a una simple murmuración.
La duración de un episodio puede ir desde un minuto hasta más de media hora, y su frecuencia puede ser de hasta varios episodios por semana. A menos que se le despierte durante dicho episodio, no recordará nada al día siguiente, e incluso se sorprenderá por lo que haya podido realizar. El episodio de sonambulismo puede terminar de diferentes formas: en ocasiones, el niño después de sentarse en la cama y realizar movimientos repetitivos, se acuesta y continua durmiendo normalmente; otras veces, el sujeto se despierta mostrando un estado de desorientación durante unos instantes; en otras ocasiones, el niño puede deambular por la casa y terminar acostándose en otro lugar sin recordarlo a la mañana siguiente.
El trastorno puede durar varios años y aunque no provoque ninguna alteración comportamental ni predisponga a otras patologías, si los episodios se producen de forma frecuente, se puede generar una preocupación familiar y una alteración de las relaciones interpersonales.
Los episodios comienzan en la mayoría de los casos entre los 4 y 8 años, alcanzando su máxima frecuencia a los 12 años y desapareciendo espontáneamente sobre los 15 años. Esta parasomnia se distribuye por igual entre hombres y mujeres y su prevalencia parece estar entre el 1 y el 5 por 100 de los niños (aunque del 10 al 30 por 100 de la población infantil parece haber tenido al menos un episodio de sonambulismo).
2.3.9. Pesadillas
La pesadilla es casi siempre un sueño largo, complicado, de contenido ansiógeno, que se va haciendo cada vez más angustioso hasta que el sujeto se despierta con una intensa sensación de angustia, y con los correlatos somáticos de la misma: taquicardia, respiración agitada, temblores, piloerección, etc, pudiendo el sujeto recordar perfectamente el contenido del sueño.
Las pesadillas, tanto las transitorias como las situacionales se producen a cualquier edad en la gran mayoría de las personas, aunque su relato es más común en la primera década de la vida.
Entre el 10 y el 50 por 100 de los niños de 3 a 5 años tienen pesadillas lo suficientemente intensas para llamar la atención de los padres. En los adultos, aproximadamente un 50 por 100 puede informar de pesadillas ocasionales y, en jóvenes, por lo menos un 3 por 100 informa tener pesadillas frecuentemente o siempre (APA, 2000). Según el DSM-IV-TR, la presencia de pesadillas es más frecuente en mujeres que en hombres (en una proporción entre 2 y 4 a 1). Las pesadillas suelen comenzar entre los 3 y los 6 años, aunque su curso es muy variable, pudiendo incluso persistir hasta la edad adulta.
No está clara la etiología de las pesadillas infantiles. Algunos especialistas consideran que podrían estar relacionadas con un alto nivel de excitación antes de acostarse. Lo que sí está claro es que las pesadillas son más frecuentes cuando el niño está preocupado o ansioso por algo. En el caso de que sean muy frecuentes, casi diarias, posiblemente estén relacionadas con inseguridad en el niño por algún motivo en casa o en el colegio. Normalmente no sirve de nada preguntarle al niño qué es lo que le preocupa. Si se observa al niño más de cerca reparando en sus juegos y dibujos, probablemente podremos descubrir qué le preocupa. En muchas ocasiones, el hecho de charlar con el niño sobre lo que le ocurre ya pone fin a las pesadillas. Si no sucede así y siguen apareciendo pesadillas entonces lo mejor es consultar a un especialista. Según Martín Herbert, se observa un sensible aumento de pesadillas en aquellos niños que han estado separados de sus madres durante un período de tiempo largo, y más aún si el niño está separado de la madre y además hospitalizado.
2.3.10. Terrores Nocturnos
Pese a que muchos padres confunden las pesadillas con los terrores nocturnos, en realidad son cosas muy distintas. Un niño con terrores nocturnos se incorporará bruscamente, y erguido en su cama gritará con los ojos abiertos y las pupilas dilatadas dando muestras de agitación y pánico. En plena crisis presentará una desorientación espaciotemporal por lo que puede mostrar indiferencia a la presencia de los padres A veces, incluso realizará movimientos bruscos con el cuerpo, el pulso se acelerará, la respiración será rápida y entrecortada y sudará abundantemente. Se pueden producir gestos incoordinados y rápidos, y una fijación de la mirada en algún punto frontal. A pesar de toda esta activación inicial, el niño puede tardar entre cinco y diez minutos en despertarse en el caso de que esto ocurra. En plena crisis, la única cosa que un padre puede hacer por su hijo es abrazarlo y tranquilizarlo hasta que se calme y vuelva a dormirse.
Estos episodios tienen una duración aproximada de dos minutos aunque en algunas ocasiones sólo cesan al cabo de veinte minutos. Cuando el niño se despierta durante el episodio de terror nocturno, generalmente no suele recordar lo ocurrido y en el caso de que recuerde algo de su contenido, éste no suele ser muy elaborado, sino más bien se trata de escenas terroríficas aisladas. Afortunadamente, a la mañana siguiente, el niño no guardará ningún recuerdo de lo ocurrido.
Los terrores nocturnos aparecen normalmente a los 2-3 años de edad, durante el primer tercio de la noche, asociados al sueño profundo. En general, suelen desaparecer al regularizar los horarios de vigilia-sueño del niño y al abordar ciertos problemas conductuales que pueden ocurrir durante la vigilia (problemas escolares, relaciones con los padres o los hermanos, etc.). Por muy alarmantes y angustiantes que sean, son inofensivos y sus efectos tanto a corto como a largo plazo, no son más que la interrupción del sueño de la familia.
2.3.11. Diferencias entre Terrores Nocturnos y Pesadillas
Pese a que resulta bastante difícil establecer diferencias entre pesadillas y terrores nocturnos, es muy importante aprender a diferenciar estos dos episodios ya que requieren acercamientos distintos. En el pasado, ambos términos se usaban indistintamente para definir un mismo tipo de episodios. Actualmente sabemos que las pesadillas son sueños terroríficos que tienen lugar dentro de una fase REM estable y que están acompañados por una vigilia completa. Los terrores nocturnos, en cambio, surgen en el curso de un despertar parcial que sigue a una fase de ensoñación profunda con ausencia de sueños.
A pesar de que, desde el punto de vista teórico, la diferencia aparece muy clara, su manifestación externa es muy similar, sobre todo en niños pequeños. Un niño que ha sufrido una pesadilla se despertará muy asustado, y muchas veces se mostrará reticente a continuar la noche solo en su cama. En sueños especialmente terroríficos, este pavor podrá prolongarse durante varias noches. En cambio, el niño que padece terrores nocturnos no manifestará ningún signo aparente de intranquilidad; la semiinconsciencia que caracteriza sus estados de vigilia le llevará a volver a conciliar el sueño sin ningún tipo de aprensión.
Podemos destacar un par de elementos externos que dificultan aún más esta distinción:
-
Edad del niño. Puede darse el caso de que el niño sea demasiado pequeño como para expresar y dar a conocer las sensaciones que experimenta durante la noche.
-
Las propias manifestaciones externas. Es bastante frecuente que los padres consideren “un mal sueño” cualquier episodio que vaya acompañado por llantos y chillidos, y que pasen por alto el hecho de que el niño no sea capaz de narrar lo que ha soñado hace unos pocos instantes. También pueden hacer una interpretación errónea de las manifestaciones externas de su hijo.
A modo de esquema, hacemos mención de las diferencias más significativas entre las pesadillas y los terrores nocturnos (Ver anexo 1).
2.4. Evaluación
La evaluación de las conductas de sueño/vigilia en niños se fundamenta en la utilización de técnicas subjetivas de recogida de información y sólo ocasionalmente resulta realmente imprescindible emplear registros polisomnográficos nocturnos y/o monitorización ambulatoria.
Es importante tener presente, que para realizar una adecuada evaluación conductual, debemos tener en cuenta todos aquellos componentes que puedan causar el trastorno: ambiente, conducta, componentes orgánicos y tiempo circadiano (Buela-Casal, 1990).
Las técnicas subjetivas incluyen básicamente:
Entrevista clínica
Es uno de los instrumentos de evaluación psicológica más empleados. Lo ideal sería realizarla tanto a los padres como al niño, si éste tiene suficiente edad. En el caso de que se hiciese una entrevista al niño, es importante realizar a los padres las mismas preguntas con el fin de comparar sus respuestas con la evaluación subjetiva del problema que hace el niño.
Debemos realizar una entrevista detallada, que abarque en la mayor medida de lo posible los siguientes aspectos:
-
Descripción del problema
-
Cuándo y cómo surge el problema.
-
Cómo evolucionó su sueño desde el nacimiento hasta la actualidad.
-
Estado de humor y nivel de activación durante el día.
-
Estilo de vida del sujeto: sedentario, activo, práctica deporte, etc.
-
Consumo de sustancias estimulantes.
-
Ambiente en el que duerme: tipo de habitación, ruidos, luz, etc.
-
Evaluación que el propio sujeto hace del problema.
-
Tratamiento que ha seguido.
Autoinformes y Cuestionarios
Los autoinformes se usan de forma complementaria a la entrevista para recabar información más específica de los hábitos de sueño del niño o para conocer las características topográficas de la conducta problema.
Los contenidos de estos instrumentos varían considerablemente de unos a otros; así, algunos de ellos evalúan la calidad del sueño en general, otros proporcionan una puntuación sobre el nivel de vigilancia o inciden sobre algún trastorno en particular.
A continuación haremos mención de algunos de estos autoinformes, ordenados en función de su finalidad:
-
Autoinformes que evalúan los hábitos de sueño:
-
Cuestionario de Sueño para Niños y Adolescentes (CSNA) (Cuenca Torres, 2000).
-
Cuestionario de Rituales de Sueño en Adolescentes (Abad y cols., 1996).
-
Cuestionario de Hábitos de Sueño (Rivas y cols., 1998).
-
Autoinformes que evalúan la calidad del sueño:
-
Índice de Calidad de Sueño de Pittsburg (The Pittsburg sep quality index) (Buysse y cols., 1989). Versión española de Royuela y Macías (1997).
-
Índice de Deterioro del Sueño (Morin, 1998).
-
Escalas que evalúan las actitudes hacia el sueño:
-
Escala de Actitudes y Creencias sobre el sueño (Morin, 1998).
-
Escalas que evalúan activación-vigilancia:
-
Escala de Somnolencia de Stanford (ESS) (Hodes, Dement y Zarcone, 1972). Versión española de Buela-Casal y Sierra (1994).
-
Escala de Somnolencia de Epworth (ESS) (Johns, 1991). Versión española de Buela-Casal y Sierra (1994).
Diarios de Sueño
Son registros que el niño contesta cada mañana después de levantarse. Únicamente pueden utilizarse cuando el niño tiene ya cierta edad (a partir de los 6 u 8 años). Mediante estos registros podemos obtener información sobre la hora de acostarse y levantarse, la latencia de sueño, número de despertarse, trastornos asociados, etc. Lo ideal es que estas anotaciones se realicen durante al menos dos semanas.
A modo de ejemplo, adjuntamos el siguiente diario de sueño para establecer la línea base del niño (Sierra, Sánchez, Miró y Buela-Casal, 2004):
| L | M | M | J | V | S | D | |
| Hora a la que el niño se acuesta | |||||||
| Hora a la que el niño se queda dormido | |||||||
| Número de veces que se despierta por la noche | |||||||
| Hora a la que se despierta por la mañana | |||||||
| Hora a la que se levanta por la mañana | |||||||
| Horario y duración de la siesta |
Técnicas Psicofisiológicas
Estas técnicas permiten cuantificar y caracterizar de forma objetiva el sueño del niño y sus posibles alteraciones, y pueden utilizarse tanto en registros nocturnos como en la evaluación de la somnolencia diurna. El empleo de estas técnicas está muy limitado a situaciones de investigación o a contextos como el hospitalario.
-
Los registros nocturnos permiten una evaluación polisomnográfica, para lo cual el niño debe dormir en el laboratorio de sueño. Esta técnica nos va a permitir cuantificar y caracterizar objetivamente el sueño del niño y sus posibles alteraciones. Se registra en papel continuo diferentes parámetros fisiológicos: actividad electroencefalográfica, movimientos oculares, tono muscular, frecuencia cardiaca y respiración. Dependiendo del trastorno que presente el niño o que pretendemos diagnosticar se pueden registrar otros parámetros: temperatura corporal, sudoración, movimientos corporales, etc.
-
Entre las técnicas más utilizadas para la evaluación de la somnolencia diurna destacan:
Medida de latencia múltiple de sueño: mediante esta técnica medimos el tiempo que tarda el niño en quedarse dormido en diferentes momentos a lo largo del día, concretamente cada dos horas.
Medidas repetidas de la vigilia: con la que vamos a evaluar la capacidad del niño para mantener la vigilia y no la propensión a quedarse dormido.
Puntuación poligráfica de somnolencia e índice poligráfico de somnolencia. Consisten en un registro poligráfico corto que se realiza entre las 14.00 y las 16.00 horas, tomando medidas de la actividad electroencefalográfica, electrooculográfica, electromiográfica, cardíaca y respiratoria. Se evalúa la latencia y la duración total de cada uno de los estados siguientes: vigilia, fase I, fase II, fase III, fase IV y sueño paradójico. El índice poligráfico de somnolencia quedaría definido como el tiempo total de sueño expresado en porcentajes del tiempo total de la prueba y la puntuación poligráfica de somnolencia sería calculada en función del índice poligráfico de somnolencia y la duración total de todos los estados de sueño (Buela-Casal y Caballo, 1991).
2.5. Estrategias de intervención
Pese a que en la actualidad se siguen administrando fármacos para el tratamiento de los trastornos del sueño en niños, cada vez se apuesta más por procedimientos alternativos como la modificación de conducta. Aunque el tratamiento farmacológico puede ser efectivo en determinados trastornos como en el caso de las parasomnias, las técnicas de modificación de conducta están mostrando una gran eficacia en el tratamiento de los trastornos del sueño, incluso en niños pequeños. Muchos de estos trastornos son resultado de factores relacionados con aspectos de la conducta del niño, siendo estos casos donde la modificación de conducta muestra altos niveles de éxito, proclamándose como el tratamiento más acertado.
Podemos agrupar en tres bloques las principales técnicas utilizadas para el tratamiento de los trastornos del sueño en población infantil. No obstante, debemos tener presente la edad del niño al que queremos aplicar la técnica, ya que hay algunas que por su complejidad y dificultad en las instrucciones, no son viables en niños pequeños.
Técnicas de Relajación
-
Relajación Progresiva. Consiste en tensar y relajar pequeños grupos de músculos, aprendiendo a percibir las sensaciones que se producen. Debe procurarse que la relajación se convierta en un componente más del estilo de vida del niño, poniéndola en práctica todos los días antes de acostarse.
-
Respiración Abdominal. Consiste en que el niño, una vez tumbado, debe observar el ritmo y la profundidad de su respiración. Una vez que tiene conciencia del ritmo debe empezar a respirar más con el abdomen que con el tórax. Es importante que el niño tenga presente que no se trata de respirar más rápido o más lento, sino de respirar siempre con el abdomen.
-
Estiramientos. También son muy efectivos si se realizan antes de acostarse, ya que eliminan la tensión y facilitan el sueño. Además, son menos sistemáticos y requieren de menos tiempo para su realización por lo que puede facilitar que el niño los realice. Se pueden realizar estiramientos de diferentes zonas del cuerpo: torso, hombros, espalda, así como estiramientos de todo el cuerpo.
-
Biofeedback. Se trata de un procedimiento bastante más complejo que todos los anteriores. Mediante esta técnica, el niño puede llegar a controlar algunas de las actividades del cuerpo mediante un aparato que emplea indicadores, sonidos y luces que muestran en cada momento al sujeto cómo se encuentra de tensión muscular, temperatura cutánea, ritmo cardíaco, presión sanguínea, etc. El niño observaría los cambios naturales que se van sucediendo e iría aprendiendo a identificar los estados mentales que se corresponden a dichos cambios. Al cabo de un tiempo, la persona es capaz de influir sobre funciones que antes se escapaban de su control, aprendiendo a relajarse sin la ayuda de la máquina.
Técnicas Cognitivas.
La principal función de estas técnicas es evitar el efecto negativo de pensamientos que pueden interferir en el sueño del niño, impidiendo que éste se duerma.
-
Reestructuración cognitiva. Mediante esta técnica, el sujeto debe identificar los pensamientos que interfieren con el sueño y desarrollar otros pensamientos alternativos menos irracionales con el fin de favorecer el sueño. La detención del pensamiento sería una forma de eliminar estas ideas irracionales.
-
Entrenamiento en imágenes agradables. Mediante este entrenamiento, el niño aprenderá a desarrollar imágenes agradables y relajantes que le facilitarán el sueño. Así, una vez que sea capaz de desarrollar estas imágenes sin ninguna dificultad, se le instruirá para que las ponga en práctica cuando sea incapaz de quedarse dormido.
-
Intención paradójica. En esta técnica, el psicólogo instruye al niño para que ponga en marcha conductas paradójicas con respecto a los objetivos que se persiguen en el tratamiento.
Arreglo del estilo de vida
-
Reeducación de hábitos incorrectos. Resulta fundamental ya que el 98% de los problemas de sueño en niños pequeños están relacionados con los hábitos desarrollados, siendo éstos hábitos los que determinan en gran medida la calidad de sueño del niño. A modo de ejemplo, puede darse el hecho de que el niño con problemas de sueño, utilice su dormitorio para realizar otras actividades que no sean la de dormir (ver la televisión, escuchar música, leer), por lo que el dormitorio dejaría de ser un factor facilitador del sueño para convertirse en un elemento inhibidor. Éste sería pues, un hábito imprescindible de reeducar.
-
Control del estímulo. Esta técnica intenta situar la conducta del niño bajo el control de las señales del contexto de dormir: la cama, el dormitorio y la hora de acostarse, por lo que el niño llega a asociar estas señales con estados mentales y físicos que le conducen a dormir.
-
Cronoterapia. Mediante esta técnica, se intenta sincronizar el deseo o ganas de dormir con las horas programadas para ir a acostarse. Dado que es muy difícil hacer que un niño con dificultades para quedarse dormido al ir a la cama se duerma antes de la hora habitual, la cronoterapia opta por retrasar esa hora. Gracias a esta técnica, poco a poco, se irán ajustando los ritmos biológicos al horario estándar del ambiente en el que vive el niño.
-
Reducción del tiempo en cama. Se utiliza en el caso de niños que tardan en quedarse dormidos ya que se piensa que uno de los factores que mantienen el insomnio es el tiempo excesivo que pasan en la cama. Consistiría en que el niño pase en la cama justo las horas que duerme, restándole pues, aquellas en las que pese a que está en la cama, no está dormido. Es decir, si un niño duerme cinco horas pero paso ocho en la cama, reduciríamos las tres horas en las que no está durmiendo ya que éstas contribuyen a que cada vez el niño aumente las horas que pasa en la cama despierto, debido a que cree que no ha dormido lo suficiente, provocándole un sueño superficial.
-
Higiene del sueño. Consistiría en la realización de una serie de prácticas necesarias para mantener un sueño nocturno y una vigilancia diurna normales y de buena calidad, ya que existen una serie de factores que pueden mejorar pero también deteriorar la calidad de sueño. Siguiendo a Morin (1993), podemos agrupar estos factores en dos grupos: los factores ambientales tales como la luz, el ruido, la temperatura, el tipo de colchón, etc., y los factores asociados a la salud como la nutrición, el ejercicio físico, el consumo de estimulantes y el uso de hipnóticos.
3. PROGRAMA DE PREVENCIÓN: ESCUELA DE PADRES
3.1. Justificación
Pese a que en la actualidad aún desconocemos la causa biológica del sueño, no podemos dudar de lo necesario que es para sobrevivir y gozar de buena salud ya que tiene funciones tan importantes como favorecer el descanso y la recuperación tanto física como mental.
Es un hecho que son muchos los padres que solicitan ayuda profesional porque sospechan que su hijo pueda presentar alguna alteración relacionada con el sueño. Esta incertidumbre, les genera altos niveles de ansiedad y angustia que podemos evitar con determinadas dosis de información. A lo anterior, debemos añadir la importancia que supone el tener un sueño satisfactorio sobre todo en la infancia. Aunque la consecuencia más obvia de las alternaciones en el sueño es la deprivación del sueño, existen muchas otras consecuencias negativas tanto para los niños como para sus familias. En concreto, los niños que no gozan de un buen sueño, pueden manifestar entre otras consecuencias, deterioro en sus habilidades de cognición, estrés psicológico, problemas de comportamiento, incluso irritabilidad.
Por todo ello, consideramos fundamental la elaboración de un programa de prevención, en concreto de prevención primaria, dirigido principalmente a evitar la aparición de este problema, así como de conocer pautas de actuación correctas en el caso de que el problema se haya manifestado en alguna ocasión aislada.
Para el programa de prevención que vamos a elaborar, hemos optado por la implicación de los padres a través de una escuela de padres en la que se les enseñen las pautas a seguir ante la posible aparición de trastornos en el patrón de sueño de sus hijos, con el fin de minimizar las posibles consecuencias negativas a nivel familiar, social y escolar.
Los niños que pueden llegar a beneficiarse de este programa que van a recibir los padres, tienen edades comprendidas entre los tres y los seis años, por lo que no consideramos necesario un programa de prevención específico para ellos, ya que dada su edad y al hecho de que pasan mucho tiempo con sus padres, van a ser ellos los encargados de proporcionarles unos buenos hábitos de sueño así como de prevenir la posible aparición de cualquier tipo de problema.
3.2. Objetivos
-
Explicar a los padres en qué consiste un sueño normal en la infancia.
-
Proporcionar a los padres un conocimiento general sobre los trastornos del sueño.
-
Describir y clarificar las diferencias entre terror nocturno y pesadilla.
-
Dar respuesta a las principales cuestiones que preocupan a los padres ante esta dificultad.
-
Enseñar a los padres estrategias de prevención.
-
Conseguir que los padres logren identificar la posible presentación del problema y a actuar adecuadamente.
3.3. Contenidos
-
El sueño en la infancia.
-
Información sobre los trastornos del sueño en la infancia.
-
Diferencias entre terror nocturno y pesadilla.
-
Importancia del arreglo del estilo de vida:
-
Reeducación de hábitos incorrectos.
-
Control del estímulo.
-
Higiene del sueño.
-
Reducción del tiempo en cama.
-
Estrategias efectivas para favorecer el sueño:
-
Respiración abdominal.
-
Relajación progresiva de Jacobson.
-
Entrenamiento en imágenes agradables.
-
Ejercicios facilitadores del sueño.
-
Pautas de actuación en el caso de la aparición de pesadillas y/o terrores nocturnos.
3.4. Temporalización
-
Primera Sesión: 7 de Octubre de 2006. Se realizará por la tarde de 18.00 a 20.00 horas.
-
El sueño en la infancia.
-
Información sobre los trastornos del sueño en la infancia.
-
Diferencias entre terror nocturno y pesadilla.
-
Segunda sesión: 14 de Octubre de 2006. Se realizará por la tarde de 18.00 a 20.00 horas.
-
Importancia del arreglo del estilo de vida.
-
Tercera sesión: 21 de Octubre de 2006. Se realizará por la tarde de 18.00 a 20.00 horas.
-
Estrategias efectivas para favorecer el sueño.
-
Cuarta sesión: 28 de Octubre de 2006. Se realizará por la tarde de 18.00 a 20.00 horas.
-
Estrategias efectivas para favorecer el sueño. (Continuación).
-
Pautas de actuación en el caso de la aparición de pesadillas y/o terrores nocturnos.
3.5. Actividades
-
Exposición de las diferentes estrategias viables para favorecer el sueño del niño.
-
Aplicación de los contenidos de cada sesión en casa.
-
Visualización de videos.
-
Realización de ejercicios prácticos relacionados con los contenidos de las sesiones.
-
Cumplimentación de los cuestionarios de evaluación.
3.6. Metodología
-
La metodología será fundamentalmente dinámica, activa y participativa. Se facilitará un clima grupal donde se fomente la comunicación e interacción, favoreciendo así relaciones más cercanas y colaboradoras entre los miembros del grupo (padres) y el terapeuta.
-
Todas las sesiones de la escuela de padres tendrán lugar en el centro escolar al que acuden sus hijos.
-
La forma de llevar a cabo la escuela de padres será mediante la exposición de contenidos y el uso de role-playing en alguna ocasión.
-
Para una máxima eficacia del programa, consideramos que el número ideal de padres y madres debe oscilar en torno a los veinte, es decir, un total de diez parejas.
-
La frecuencia de las sesiones será semanal, siendo el total de cuatro sesiones de dos horas de duración cada una de ellas.
-
Antes de finalizar cada sesión, entregaremos a los padres un pequeño resumen con los contenidos trabajados en la sesión en concreto, para que siempre que lo necesiten puedan recurrir a él.
-
El terapeuta encargado de la escuela de padres, debe estar formado para impartir los contenidos de las diferentes sesiones así como disponer de buenas habilidades para ejercer como mediador en el grupo de padres.
3.7. Recursos y materiales
-
Materiales:
-
Transparencias
-
Videos
-
Libro
-
Colchonetas
-
Registros de evaluación
-
Humano:
-
Terapeuta
3.8. Evaluación
Mediante esta evaluación pretendemos medir la eficacia del programa, es decir, conocer si los padres asistentes a la escuela han adquirido conocimientos nuevos q previamente desconocían. Para ello, realizaremos dos evaluaciones, una evaluación inicial para saber cuáles son sus conocimientos sobre el tema antes de comenzar la escuela, y una evaluación final para conocer los cambios producidos tras la asistencia a la escuela. Estas evaluaciones se llevarán a cabo mediante la cumplimentación por parte de los padres de cuestionarios de evaluación que el terapeuta les proporcionará en el momento en que estime oportuno.
3.9. Desarrollo de las sesiones
| PRIMERA SESIÓN |
El sueño normal / Información sobre los trastornos del sueño en la infancia / Diferencias entre pesadillas
y terrores nocturnos.
En esta primera sesión, antes de comenzar con la escuela, vamos a pasar a los padres un cuestionario para conocer aspectos relacionados con su situación familiar actual como su nivel socio-cultural, el número de hijos, o las pautas de actuación paternas. Con ello, pretendemos conseguir dos objetivos; por un lado, conseguir la implicación de los padres para que así se sientan motivados y participen activamente en la escuela, y por otro, permitir al terapeuta adaptar los contenidos y la información a las necesidades concretas del grupo de padres ante el que se encuentre.
A continuación, una vez hecha la anterior puntualización daremos comienzo a la primera sesión de la escuela de padres.
Iniciaremos esta sesión, con una pequeña introducción sobre lo que se considera un sueño normal en la infancia. Con ello, lo que pretendemos es que los padres tengan un punto de referencia que les ayude a identificar si sus hijos duermen bien y que les sirva como guía a la hora de detectar posibles alteraciones en el sueño de sus hijos. En relación con esto último, para facilitar la identificación de posibles problemas de sueño en el niño, proporcionaremos a los padres información que les facilite dicha tarea. Para ello, con ayuda de transparencias, expondremos algunas alteraciones que ponen de manifiesto la existencia de posibles problemas en el patrón de sueño del niño. Entre ellas, incluimos:
-
Problemas en tranquilizarse a la hora de dormir.
-
Despertares frecuentes durante la noche.
-
Despertarse muy temprano.
-
Dormir demasiado durante el día.
-
Existencia de ciclos inapropiados de sueño-vigilia.
-
Excesiva tardanza en quedarse dormido.
A continuación, pondremos a los padres en antecedente sobre los trastornos del sueño más frecuentes y comunes en el niño (definición y tipos), dando un énfasis especial a las pesadillas y a los terrores nocturnos.
Concluiremos la sesión exponiendo mediante transparencia, las principales diferencias entre pesadillas y terrores nocturnos para que los padres sepan discriminar correctamente entre ambas alteraciones, con el objetivo de proporcionar a su hijo la mejor atención posible por si en algún momento éste llegase a experimentar problemas de esta índole (ver anexo 1).
No debemos alarmar a los padres cuando le estemos ofreciendo la información, ya que se trata justo de lo contrario, es decir, de proporcionarles conocimientos que les puedan servir de ayuda en un momento determinado si llegase a aparecer el problema. Por ello, resulta conveniente dejarles claro, la importancia que tiene la edad psicoevolutiva en la que se encuentre su hijo ya que en ocasiones, resulta totalmente normal que llegue a tener pesadillas o terrores nocturnos, pues forman parte de su ciclo evolutivo. Esta información es de gran utilidad ya que puede llegar a reducir la ansiedad y la incertidumbre de padres con hijos que hayan llegado a padecer algún episodio. No obstante, debemos matizar, que pese a que su hijo se encuentre en una edad psicoevolutiva en la que se considere normal la aparición de estos problemas, es importante tener presente la frecuencia y la duración de los episodios ya que si son muy prolongados, sería adecuado que consultasen con un especialista.
Antes de concluir con esta primera sesión, entregaremos a los padres un resumen con todos los contenidos trabajados y dejaremos un tiempo prudencial para que los padres realicen las preguntas que consideren oportunas y así poder solventar las posibles dudas que les hayan podido surgir durante el transcurso de la sesión. Ello va a permitir que se vayan a casa con una información clara, a la vez que motivados por continuar con la próxima sesión.
| SEGUNDA SESIÓN |
Importancia del arreglo del estilo de vida
Podemos iniciar la sesión preguntando a los padres asistentes si quedó clara la sesión anterior o si tienen alguna pregunta que hacer antes de comenzar con esta segunda sesión, ya que nos interesa que no queden dudas que puedan crear confusión entre los padres.
A continuación, procederemos explicando en qué consiste la “importancia del arreglo del estilo de vida”, dejando patente la importancia que tiene el hecho de que los hábitos del niño durante el día pueden estar influyendo en su sueño. Esta influencia puede ser positiva, con lo cual el niño tendrá un sueño profundo y productivo, o por el contrario, negativa, lo cual derivaría en un problema de sueño, pudiendo llegar a convertirse en un futuro trastorno.
Para hacer frente a las posibles consecuencias negativas, ofreceremos a los padres información sobre algunos métodos que les ayuden a evitar la aparición del problema o a ponerle solución en el caso de que haya surgido en alguna ocasión:
Reeducación de hábitos incorrectos
Los padres con el fin de evitar problemas de sueño a sus hijos, intentan crear el ambiente ideal para que duerman plácidamente. Pero en ocasiones, debido a la falta de información o conocimientos incorrectos, los padres desarrollan una serie de conductas que repercuten negativamente en el dormir del niño. Entre estas conductas inadecuadas, destacaríamos:
-
Ser excesivamente rígidos con los horarios de acostarse.
-
Abrigar al niño en exceso.
-
Darle demasiados alimentos por la noche.
-
Perder la paciencia si no consigue dormirse enseguida.
-
Convertir la cama de los padres en consuelo o premio en caso de despertarse por la noche.
Como solución a estas conductas inadecuadas, ofreceremos a los padres un programa de reeducación que si se lleva a cabo durante siete días, puede llegar a alcanzar un éxito del 96 por 100. Este programa, basado en el método de Ferber (1993), y desarrollado por Estivill, se fundamenta en tratar al niño como un recién nacido y en transmitir mucha seguridad por parte de los padres.
Los componentes del programa, que expondremos a los padres mediante transparencias, son los siguientes:
-
Seleccionar elementos externos novedosos (dibujo, osito, etc.) que el niño asociará al sueño y que permanecerá a su lado durante toda la noche.
-
Seguir una rutina inalterable todos los días antes de acostarse: baño relajante, cena, tareas agradables y relajantes durante 5 o 10 minutos (juego relajado, leer un cuento...) y colocar al niño en la cuna o en su cama. El niño debe comprender que este tiempo especial junto a sus padres no se va prolongar más allá de 5 o 10 minutos. Durante dicho período, el niño debe mantenerse despierto, con las luces de su habitación encendidas.
-
Durante 30 segundos aproximadamente, se le explica al niño que el osito, el dibujo (elementos externos), van a estar con él toda la noche. Es fundamental el tono y la actitud de seguridad de los padres en este discurso.
-
Se le dan las buenas noches, se apaga la luz y se sale de la habitación, aunque esté llorando, dejando la puerta algo abierta.
-
Si el niño llora (que será lo lógico), no se le dejará; pasado 1 minuto, entra la persona mayor quedándose a cierta distancia de él, y en 10 segundos se le explica de nuevo cómo tiene que dormir, y se sale de nuevo de la habitación. Si el niño sigue llorando, se espera de nueva para entrar, pero, en este caso, el tiempo de espera es mayor. Las entradas en el cuarto deben seguir un programa de esperas progresivas preestablecido (ver anexo 2), y nunca deben hacerse para que el niño deje de llorar o para ayudarle a dormir. Las entradas en la habitación del niño no deben ser contingentes al llanto o demanda del mismo, sino que siguen siempre un tiempo de espera que es más largo a cada entrada.
-
Si el niño se despierta de noche, se sigue el mismo proceso descrito, pero teniendo mucha seguridad y convicción en no doblegarse a las exigencias del niño.
Control del estímulo
Debemos hacer saber a los padres, que en ocasiones, la habitación del niño deja de ser un estímulo que propicia el sueño para convertirse en un estímulo incitador de la actividad, y esto se debe a que el niño realiza conductas incompatibles con el dormir en el dormitorio, como ver la televisión, leer o comer. Por ello, vamos a enseñar a los padres unas reglas que les ayude a conseguir que la habitación vuelva a convertirse en un estímulo discriminativo del sueño para el niño con el fin de facilitar que el niño se quede dormido. Estas reglas, que serán presentadas mediante transparencias, son:
-
Acostar al niño sólo cuando éste tiene sueño.
-
Supervisar que el niño no utilice la cama para actividades distintas del dormir, como ver la televisión, leer o comer, excepto en el caso de que estas actividades favorezcan el sueño. Al ir a la cama, apagar las luces con la intención de dormirse en seguida.
-
Establecer un conjunto de hábitos que indiquen la proximidad de la hora de dormir. Bañar al niño, dar un vaso de leche caliente, lavar los dientes, cerrar la puerta, etc. Es necesario que el niño realice estas actividades cada noche y en el mismo orden.
-
Si el niño es incapaz de quedarse dormido (normalmente en 10 minutos), lo mejor es que se levante y se vaya a otra habitación donde pueda realizar alguna actividad preferiblemente tranquila, hasta que empiece a dormirse, y luego volver al dormitorio para dormir.
-
Si el niño sigue sin poder dormirse, debe repetir el paso anterior tantas veces como sea necesario a lo largo de la noche.
-
No dormir la siesta y levantarse a la misma hora cada mañana, sin importar el tiempo que se haya dormido.
Es importante que los padres conozcan estas reglas y que las lleven a cabo para que sus hijos tengan un sueño óptimo. No obstante, en el caso de que sus hijos manifiesten algún problema en el sueño, debemos hacerles saber que sólo con poner en práctica la última regla, se pueden llegar a alcanzar estupendos resultados.
Higiene del sueño
Una vez más nos vemos en la obligación de hacer saber a los padres que deben educar a sus hijos desde muy pequeñitos para que desarrollen hábitos y actitudes compatibles con el dormir con el fin de mejorar su calidad de sueño. Por ello, vamos a comunicarles la importancia que tiene el conocimiento y buen uso de la higiene del sueño. Ya que probablemente la gran mayoría de ellos no saben en qué consiste la higiene del sueño, lo primero que haremos será ofrecerles una definición en la que quede patente que se trata de un conjunto de prácticas necesarias para mantener un sueño nocturno y una vigilancia diurna normales y de buena calidad en el niño (M. Thorpy, 1991).
También vamos a puntualizar la existencia de una serie de factores que pueden estar mejorando o deteriorando la calidad del sueño del niño. Estos factores pueden ser tanto ambientales (luz, ruido, temperatura etc.) como asociados a la salud (nutrición, ejercicio fisico, etc.). A continuación, mediante el uso de transparencias, iremos exponiendo algunas características de estos dos grupos de factores para que los padres tomen conciencia de la relevancia que tienen de cara a la mejora de la calidad de sueño de sus hijos.
Características ambientales
-
La habitación debe ser tranquila. Deben evitarse los ruidos fuertes ya que alterar el sueño del niño aunque éste no llegue a despertarse completamente.
-
No utilizar colores demasiado excitantes para la habitación. Resaltar que el azul claro facilita el sueño.
-
Establecer una temperatura agradable (no muy por encima de los 23º C), así como niveles mínimos de luz.
-
Evitar un ambiente demasiado seco o demasiado húmedo.
-
Ventilar la habitación antes de acostar al niño.
-
No utilizar un colchón excesivamente duro.
-
La cama no debe ser estrecha ya que el miedo a caerse puede prolongar el estado de alerta e impedir el sueño en el niño.
-
No utilizar mantas pesadas que molesten al niño y puedan alterar su descanso. Utilizar mejor una manta flexible, ligera que favorezca una buena calidad de sueño.
-
Utilizar almohadas adecuadas, evitando que sean muy gruesas.
Factores asociados a la salud
-
La práctica de ejercicio durante el día facilita el sueño por la noche, siempre y cuando no se haga antes de acostarse.
-
A medida que el niño va creciendo, los patrones de sueño van cambiando, desapareciendo las siestas. No obstante, una siesta no demasiado larga siempre es recomendable, pues favorecerá el sueño del niño por la noche.
-
La cena se debe hacer temprano para que la digestión haya terminado cuando llegue la hora de acostarse. Una cena demasiado fuerte afecta negativamente al sueño.
-
Los alimentos ricos en calcio y vitamina B tienen propiedades sedantes, por ello son recomendables para la cena; en especial, se recomiendan productos lácteos.
-
No es recomendable ingerir grandes cantidades de chocolate o de azúcar.
-
No se debe beber demasiado antes de acostarse. Los estimulantes dificultan conciliar el sueño.
-
En caso de que el niño se despierte por la noche, no se recomienda que coma ya que puede adquirir la costumbre de despertarse cada vez que tenga hambre.
-
No deben administrarse hipnóticos a los niños
-
Los padres deben aprender a conocer la hora en que sus hijos tienen que acostarse.
Reducción del tiempo en cama
Mediante esta estrategia, los padres pueden ir acortando el tiempo total que el niño pasa en la cama, al tiempo de sueño real. A modo de ejemplo para los padres: si un niño duerme seis horas pero pasa ocho en la cama, las dos horas en las que no está durmiendo podrían estar contribuyendo a que cada vez el niño aumente las horas que pasa en la cama despierto, ya que cree que no ha dormido lo suficiente, perjudicando aún más su sueño. Por ello, restaríamos las dos horas en las que no está durmiendo con lo cual el niño pasaría en la cama justo las horas que duerme. La única recomendación que debemos hacer a los padres es que en el momento en que estén aplicando la reducción del tiempo en cama, no pueden dejar que el niño duerma la siesta o se acueste en cualquier otro momento que no sea el tiempo establecido durante la noche ya que si no, la aplicación de esta estrategia carecería de éxito.
Antes de concluir, entregaremos el resumen de los contenidos trabajados en la sesión.
| TERCERA SESIÓN |
Estrategias efectivas para favorecer el sueño.
Ésta sesión estará dedicada íntegramente a entrenar a los padres en la utilización de la respiración abdominal y la relajación progresiva de Jacobson para que posteriormente la puedan aplicar a sus hijos con el fin de mejorar la calidad de sueño de éstos.
Al igual que en la sesión anterior, dejaremos un tiempo prudencial para que los padres resuelvan cualquier duda que puedan traer pendiente. En el caso de que hayan dudas que resolver, una vez solventadas, iniciaremos esta tercera sesión.
Un buen comienzo sería informar a los padres sobre la importancia del entrenamiento en respiración abdominal, como un procedimiento sencillo que favorece la relajación y que consiste básicamente en respirar más con el abdomen que con el tórax. Con el objetivo de practicar en casa y perfeccionar la técnica para posteriormente enseñarla a sus hijos, colocaremos un par de colchonetas en el aula para que uno por uno, los padres se tumben en ellas y con la ayuda del terapeuta, intenten realizar adecuadamente la respiración abdominal. El terapeuta previamente debe actuar como modelo ante los padres para que éstos observen cómo se debe realizar la respiración. Para ello, se tumbará sobre la colchoneta y se colocará un libro en el abdomen para que los padres puedan observar cómo al respirar, el libro sube y baja mientras el pecho permanece quieto. El hecho de notar cómo entra y sale el aire, llevará al sujeto a un estado de relajación. Podemos poner música relajante de fondo para ayudar a conseguir la máxima relajación posible. A continuación, mediante transparencia, indicaremos a los padres las pautas a seguir a la hora de emplear la respiración abdominal en los niños (ver anexo 3).
Una vez finalizado el punto anterior, comentaremos las ventajas de la utilización de otra técnica como es la relajación progresiva ya que una vez aprendida, si los padres la aplican a sus hijos, éstos serán capaces de relajarse en el momento de acostarse, logrando así que duerman mejor y más rápido. Concretamente, el método que vamos a utilizar será la relajación progresiva de Jacobson que consiste en tensar y relajar pequeños grupos de músculos, aprendiendo a percibir las sensaciones que se producen.
La relajación progresiva se administra en una serie de pasos secuenciales que expondremos a los padres mediante transparencias:
-
El terapeuta explica en qué va a consistir la técnica.
-
Se arregla el lugar donde va a tener lugar la sesión de relajación. Lo ideal es utilizar una habitación tranquila y oscura. El asiento debe ser cómodo y agradable.
-
La persona que va a recibir la relajación debe desprenderse de aquellos objetos que le impidan sentirse cómodo (gafas, pulseras, collares, etc.).
-
Se le dice al sujeto que respire normalmente durante todo el procedimiento.
-
Finalmente, el sujeto cierra los ojos y pasados un par de minutos, se inicia la secuencia de ejercicios.
En el caso de los niños, el aprendizaje de la tensión y relajación muscular requiere de una serie de adaptaciones que debemos transmitir a los padres:
-
Los niños deben aprender primero a relajar y tensar grupos grandes de músculos (brazos, piernas) antes que zonas más pequeñas y difíciles como por ejemplo la frente.
-
Se deben utilizar reforzadores concretos (fichas, golosinas, actividades gratificantes, etc.) y también sociales (sonrisas, halagos, caricias, etc.).
-
Las instrucciones dadas deben ser más simples y más cortas para no crearles confusión.
-
Las sesiones deben ser más cortas y más frecuentes para compensar la falta de atención del niño. Una sesión puede durar unos 15 minutos.
-
Es necesario que el niño aprenda ciertas habilidades antes: posición de relajación, contacto ocular, imitación, obedecer órdenes, etc. Éstas habilidades serán entregadas a los padres por escrito para que las puedan practicar con sus hijos (ver anexo 4).
-
Hay que controlar más los aspectos ambientales, puesto que los niños pequeños son más fácilmente distraibles. Se debe intentar que la habitación no presente excesivos elementos distractores y que en la medida de lo posible sea silenciosa.
-
La persona que enseña la relajación al niño, en este caso los padres, deben ayudarlo físicamente, por ejemplo, cogerle el brazo para indicarle que lo ponga rígido y soltarlo para comprobar que está relajado.
-
Para los ejercicios de respiración se pueden usar juegos: hacerlos soplar por un silbato sin que este suene, inflar un globo, hacer pompas de jabón, etc.
-
Es importante el modelado, por lo que ayuda la presencia de otro niño que controle ya el procedimiento y que pueda servirle de modelo.
A continuación, una vez realizadas las puntualizaciones anteriores, tendrá lugar la visualización por parte de los padres de un video, en el que un terapeuta aplica la relajación progresiva a un niño pequeño. Con ello pretendemos que los padres aprendan mediante la observación del video cómo deben actuar ellos a la hora de aplicar la relajación a sus hijos. Tras la visualización del video, nos ayudaremos de transparencias para hacer un breve repaso de los principales grupos de músculos a relajar y la manera de hacerlo (ver anexo 5).
Antes de concluir la sesión, entregaremos a los padres a modo de resumen las transparencias expuestas con anterioridad para que les sirvan como guía y ayuda a la hora de entrenar a sus hijos en estas técnicas.
| CUARTA SESIÓN |
Estrategias efectivas para favorecer el sueño (Continuación) / Pautas de actuación en el caso de la
aparición de pesadillas o terrores nocturnos.
En el caso de que hayan dudas pendientes, tras su resolución, pasaremos a iniciar esta cuarta sesión explicando a los padres las ventajas que conlleva la realización por parte del niño de ejercicios facilitadores del sueño antes de irse a dormir, ya que pueden resultar muy beneficiosos al eliminar la tensión y favorecer el sueño. Además, tienen la ventaja de ser menos sistemáticos y de necesitar menos tiempo para su realización.
Estos ejercicios, diseñados por Hauri y Linde (1992) serán expuestos a los padres mediante transparencias (ver anexo 6). Tras la exposición de las transparencias, se proyectará un video en el que se observe a un adulto realizar estos estiramientos. Con ello, pretendemos que los padres asimilen estos ejercicios para que en casa actúen como modelos frente a sus hijos en el momento de enseñarles a estirar las distintas partes de su cuerpo antes de irse a dormir.
Finalizada la visualización del video anterior, haríamos mención a los padres de otro procedimiento que puede ayudar a favorecer el sueño de sus hijos, y que consistiría en enseñarlo a desarrollar imágenes agradables y relajantes que faciliten su sueño. Para ello proponemos a los padres unas pautas para entrenar a sus hijos en esta técnica:
-
Debemos pedir al niño que cierre los ojos y que intente no pensar en nada.
-
A continuación, le pedimos que piense en una escena relajante y agradable que le haga sentir bien. El niño debe ver y sentir todo lo que forma parte de la escena como si estuviera pasando en ese mismo instante.
-
Una vez que el niño desarrolle estas imágenes sin dificultad, se le instruye para que las ponga en práctica cuando sea incapaz de quedarse dormido.
-
Es importante hacer saber al niño que no debe limitarse a observar la escena imaginada, sino que debe tratar de vivirla mediante los cinco sentidos. Por ejemplo, en el caso de que el niño esté pensando en el mar, debe intentar visualizarlo como si lo estuviese viendo en ese mismo instante, intentar olerlo, sentir el calor y la relajación, escuchar el sonido de sus olas o recordar algún sabor asociado a ese lugar (el sabor de un refresco, de un helado...)
Podemos concluir esta última sesión, ofreciendo información a los padres de algunas pautas de actuación en el caso de que alguno de sus hijos haya presentado en alguna ocasión pesadillas o terrores nocturnos y no hayan sabido cómo actuar. Para ello, mediante transparencia expondremos las estrategias que, desde nuestro punto de vista, consideramos más eficaces:
-
Tranquilizar y dar seguridad. Es muy recomendable que los padres tranquilicen y den seguridad al niño, diciéndole que todo va bien, que no ocurre nada. No se recomienda dar demasiada importancia a la pesadilla, puesto que el niño podría aprender a utilizarla como mecanismo para atraer la atención de sus padres.
-
Estimular al niño para que hable de las pesadillas con naturalidad. Es importante que el niño cuente que es lo que ha soñado exactamente y que proporcione detalles sobre sus pesadillas. Ésto ayudará a difuminar sus miedos. También el padre o la madre puede acompañarle a comprobar que no hay nadie debajo de la cama ni dentro del armario lo cual ayudará a bajar el nivel de ansiedad del niño.
-
Crear una historia en la que el personaje es el protagonista. Es efectivo y útil cuando en las pesadillas del niño aparece un “monstruo”. Mediante esta historia, se le atribuirán buenas cualidades a ese “monstruo” en contraposición con lo que el niño cree, “el monstruo es bueno, salva a la princesa...”. Dado que el niño es muy influenciable, aceptará de buen grado las nuevas ideas y los padres podrán buscar una explicación de porqué se portó mal el “monstruo” una vez, e inculcar al niño que no siempre tiene porqué ser así.
-
Dibujar. Hacer dibujos sobre el personaje en cuestión y tratarle con normalidad hará que el niño se familiarice con él y no le tenga miedo.
-
Utilizar el humor. Mediante el humor podemos ridiculizar a los “monstruos” u otros personajes del sueño del niño. Suele dar muy buenos resultados. Tener presente que de lo que se trata es de ridiculizar al supuesto “monstruo”, no de ridiculizar al niño delante de otras personas ya que esto le creará más inseguridades y miedos a la hora de irse a la cama.
-
Ofrecer alternativas. Se trata de proporcional al niño un “objeto transicional” como puede ser un muñeco o un peluche especial para cuando se despierte de la pesadilla. Ésta es una opción mucho más acertada que permanecer al lado del niño hasta que se vuelva a dormir. Este objeto se convertirá para el niño en una fuente de comodidad y tranquilidad cuando se encuentre solo, además de ayudarle a desarrollar la sensación de tener el control sobre su mundo, ya que podrá acudir a él siempre que quiera. Es importante que los padres no le quiten el peluche o el muñeco al niño cuando se haya dormido, así lo tendrá a su lado cada vez que se despierte.
En el caso de los terrores nocturnos, dado que el niño no recordará nada al día siguiente sobre el episodio, se recomienda a los padres que abracen y traten de tranquilizar al niño en el momento de la aparición del terror, hasta que se calme y vuelva a dormirse, así como intentar que el niño realice actividades relajadas y tranquilas en las horas previas a irse a la cama. También puede ayudar el hecho de que los padres eviten la excitación excesiva del niño momentos antes de irse a dormir dado que todos los niños deben tener un periodo de calma y relajación antes de acostarse, y por ello es preferible no permitirles que vean programas de televisión violentos o de terror, no contarles historias de miedo ni permitir que realicen actividades físicas violentas. Éste último aspecto es importante que lo conozcan todos los padres, ya sean padres con hijos que en alguna ocasión hayan presentado terrores nocturnos o pesadillas, como padres de niños que no hayan presentado episodios de este tipo.
Para concluir, dejaremos unos minutos para solventar posibles dudas que hayan podido surgir durante el transcurso de esta última sesión. A continuación, entregaremos a los padres un resumen sobre los contenidos trabajados y finalmente pediremos que cumplimenten el cuestionario que nos servirá para saber si la escuela de padres ha tenido buenos resultados en cuanto a la adquisición de nuevos conocimientos por parte de los padres.
| ANEXO 1
DIFERENCIAS ENTRE PESADILLAS Y TERRORES NOCTURNOS |
Pesadillas Terrores Nocturnos
| Qué son | Un sueño que da miedo. Tiene lugar en la fase de sueño REM y va seguido de un despertar total. Contenidos elaborados. | Vigilia parcial de una fase muy profunda carente de sueños (Estadio IV-No REM). Contenidos muy poco elaborados. |
| Cómo darse cuenta de que el niño tiene uno o acaba de tenerlo | Después del sueño. El niño se despierta, llora o llama a los padres. No durante la pesadilla en sí. | Durante el mismo terror nocturno, llora y se mueve con brusquedad. Cuando la crisis ha pasado, el niño se calma de nuevo. |
| Momento en el que tienen lugar | En la segunda mitad de la noche, cuando los sueños alcanzan mayor intensidad. | Por lo general entre 1 y 4 horas después de dormirse, cuando la fase ausente de sueños es más profunda. |
| Apariencia y comportamiento del niño | El niño se puede incorporar en la cama, existiendo en todo momento contacto con la realidad. No suelen producirse gritos ni vocalizaciones. | El niño se puede incorporar en la cama, pero no existe contacto con la realidad. Suele darse golpes contra cualquier obstáculo y correr de un lado para otro con una apariencia muy extraña: ojos muy abiertos, aumento de las pulsaciones y de la sudoración. Puede empezar a llorar, gritar, hablar o gemir. Su estado aparente deja traslucir la rabia, el miedo y/o la confusión que desaparecen por completo tan pronto como el niño se despierta. |
| Capacidad de respuesta | El niño se siente seguro y protegido con la presencia de sus padres. Es bueno mostrarle cariño, abrazarlo y consolarlo. | El niño no es muy consciente de la presencia de los padres, e incluso puede llegar a rechazarles o llorar y agitarse más si intentan cogerle en brazos. |
| Volver a dormirse | Suele retrasarse debido a la persistencia del miedo. | Normalmente, rápido |
| Descripción del sueño en el mismo momento de la vigilia parcial o a la mañana siguiente | Sí (si es lo suficientemente mayor como para transmitirnos sus sueños y/o pesadillas). | No existe ningún recuerdo de haber estado soñando o de períodos de golpes o comportamientos violentos. |
| ANEXO 2
TABLA DE TIEMPOS QUE LOS PADRES DEBEN ESPERAR ANTES DE ENTRAR EN LA HABITACIÓN DEL NIÑO QUE LLORA (Estivill y De Béjar, 2001) |
| DÍA | 1ª Espera (minutos) | 2ª Espera (minutos) | 3ª Espera (minutos) | Esperas sucesivas (minutos) |
| 1 | 1 | 3 | 5 | 5 |
| 2 | 3 | 5 | 7 | 7 |
| 3 | 5 | 7 | 9 | 9 |
| 4 | 7 | 9 | 11 | 11 |
| 5 | 9 | 11 | 13 | 13 |
| 6 | 11 | 13 | 15 | 15 |
| 7 | 13 | 15 | 17 | 17 |
| ANEXO 3
ENTRENAMIENTO EN RESPIRACIÓN ABDOMINAL |
Es muy importante que aprendas a respirar bien ya que tiene muchas ventajas, entre ellas, ayudar a relajarte. Para ello, vas a tumbarte de espaldas en tu cama (o en el suelo) y ponerte lo más cómodo posible. Cierra los ojos e intenta escuchar atentamente todo lo que voy a decirte para a continuación tú ir haciéndolo ¿de acuerdo?:
-
Con la boca cerrada vas a inspirar profundamente todo el aire que puedas. Este aire lo vas a llevar hasta tu abdomen. Tienes que imaginar que estás inflando un globo, ya que tu “barriguita” se expandirá como tal.
-
Mentalmente tienes que contar despacio: 1, 2, 3, sosteniendo el aire y dejarlo salir mientras cuentas: 4, 5, 6. Para entonces tu “globo” debe estar vacío y listo para ser inflado nuevamente.
-
Esta respiración la debes repetir por lo menos cinco veces.
-
La manera más simple de saber si estás inspirando bien es poniendo tus manos a la altura del ombligo para que sientas como se expande tu “barriguita”.
-
Una manera de comprobar que estás expirando bien es ponerte la mano frente a la boca, para que sientas la suavidad con la que sale el aire.
-
Cuando ya seas un experto, en lugar de contar al expirar: 4, 5, 6, puedes decir: RELÁJATE___________(Y TU NOMBRE).
En el caso de que el niño tenga problemas a la hora de inspirar, puede enseñarlo a chupar con una pajita y pedirle después que inspire de la misma forma. También le puede ayudar, poniendo al niño un cuaderno en el estómago el cual deberá subir hacia arriba o incluso tirarlo al suelo con la ayuda de la barriga.
Cuando vuestro hijo sea más hábil en la práctica de la respiración abdominal, puede practicarla en cualquier situación o lugar.
| ANEXO 4 PROCEDIMIENTO DE PREPARACIÓN PARA LA RELAJACIÓN (Cautela y Groden, 1989) |
Es importante no olvidar reforzar al niño cada vez que realice la actividad correctamente.
HABILIDADES BÁSICAS
-
Posición de relajación
Se coloca al niño en una silla baja, tocando el suelo con los pies, usted se coloca frente al niño, de manera que sus ojos estén a la altura de los de él. La cabeza recta las manos sobre los muslos. Dígale que ésta es la posición de relajación. Debe mantener esta posición durante cinco segundos sin moverse ni vocalizar. Si lo hace tres veces seguidas puede pasar a la siguiente fase. Si no lo hace debe comenzar con un segundo y así sucesivamente hasta llegar a cinco segundos.
-
Contacto ocular
Diga "Mírame" y pida al niño que mantenga la mirada mientras usted cuenta hasta tres. Seguidamente diga "Eso está muy bien, estas mirándome". Si lo hace tres veces seguidas, se pasa al ejercicio siguiente. Si al niño le cuesta, coja un caramelo y cuando el niño permanezca mirándolo, se lo da.
HABILIDADES DE IMITACIÓN
-
Levantar las manos
Pida al niño que se siente en posición de relajación y que le mire a usted. Diga "haz ésto" y levante su mano haciendo que el niño vea como lo hizo, si lo hace bien refuerce al niño verbalmente. Si lo hace en un plazo máximo de cinco segundos, tres veces seguidas pasar a lo siguiente. Si no lo hace bien hay que ir moldeando la conducta.
-
Tocar la mesa
Se le pide al niño que se ponga en posición de relajación y que toque la mesa.
Debe tocar la mesa en un plazo máximo de cinco segundos, tres veces. Si no lo consigue, hay que ayudarle, tocando la mesa con la mano del niño, e ir retirando progresivamente la ayuda.
-
Tocarse el pecho
El niño se sienta en posición de relajación y debe tocarse el pecho por imitación. Si se toca el pecho en un plazo de cinco segundos, y lo realiza tres veces consecutivas, se pasa al siguiente ejercicio. Si no responde se le ayuda moldeando la conducta gradualmente cogiéndole la mano y tocando el pecho.
ÓRDENES SENCILLAS
-
Levantarse
El niño debe ponerse de pie delante de la silla, cuando usted se lo diga, en un tiempo de cinco segundos. Debe hacerlo tres veces consecutivas. Si no lo consigue, se le ayuda a levantarse.
-
Sentarse
El niño debe sentarse en la silla cuando se le da la orden, en un plazo de cinco segundos. Se pasa al siguiente ejercicio, cuando lo hace tres veces consecutivas. Si no lo realiza se le ayuda.
-
Venir
Póngase de pie a dos metros de distancia del niño y dele la orden de que se acerque a usted, sin realizar movimientos ni vocalizaciones inapropiadas. Si lo hace en cinco segundos durante tres veces se pasa al siguiente ejercicio. Si no realiza bien el ejercicio se le pide a otra persona que ayude al niño a caminar hacia usted.
| ANEXO 5 ENTRENAMIENTO EN RELAJACIÓN PROGRESIVA |
Este tipo de relajación consiste en TENSAR o hacer fuerza en diferentes partes de tu cuerpo y así sentirlas más duras, para después RELAJAR las mismas y sentirlas más flojitas. Con ello lograrás sentirte más cómodo.
Para ello, vamos a dividir imaginariamente tu cuerpo en cuatro partes que tendrás que aprender a TENSAR y RELAJAR:
-
Manos y brazos
-
Pies y piernas
-
Tronco (abdomen, glúteos, pecho y espalda)
-
Cuello y cara
PIES Y PIERNAS
Empezaremos con los pies, tienes que sentir tus dedos, ¿cómo los sientes? ¿calientes?, ¿fríos?. Muévelos un poco. Ahora tus pies, ¿cómo están?, ¿calientes?, ¿fríos?. Haz un recorrido por tu planta, ¿sientes su calor?, ¿cosquillas?. Llega hasta el talón ¿cómo lo sientes?
-
El primer ejercicio consiste en encoger los dedos como si quisieras tomar algo con ellos, ejerce toda la fuerza que puedas y mantenlo: 1, 2, 3, 4, 5, regresa a la posición normal (Repetir 5 veces)
-
Ahora, es al revés, tienes que elevarlos, como si quisieras alcanzar el techo: 1, 2, 3, 4, 5, regresa a la posición normal (Repetir 5 veces)
-
Ahora vas a levantar la pierna izquierda con la punta hacia arriba y con tu mano, vas a tocar el muslo y la pierna para que sientas lo dura que está. En el caso que la sientas “flojita” ténsala mucho más. En esta posición eleva los dedos de los pies.
-
Repítelo otra vez pero sin tocarte. Sólo tienes que sentir la tensión. Cuenta hasta cinco y baja (relaja) lentamente la pierna. (Repetir 5 veces)
-
Ahora vas a levantar la pierna derecha con la punta hacia arriba y con tu mano, vas a tocar el muslo y la pierna para que sientas lo dura que está. En el caso que la sientas “flojita” ténsala mucho más, en esta posición eleva los dedos de los pies
-
Repítelo otra vez pero sin tocarte. Sólo tienes que sentir la tensión. Cuenta hasta cinco y baja (relaja) lentamente la pierna. (Repetir 5 veces)
-
Una vez que hayas realizado las 5 repeticiones coloca tus manos en los costados de tus piernas y balancéalas a ambos lados tocando suavemente rodilla con rodilla. Siente la diferencia entre relajado y tenso.
-
Cuando escuches la frase “tensa las piernas” deberás hacer todo lo que acabas de aprender.
Usted puede ayudarle al principio poniendo su mano derecha debajo de su rodilla para ayudarle a soportar la pierna y dirigir la punta de su pie hacia la nariz del niño.
Si el niño no es capaz de realizar esta actividad, él puede comenzar empujando una silla o bien empujando con su pierna contra la pared y después relajarse.
TRONCO
Es el turno del tronco. Llamaremos tronco a las siguientes partes de tu cuerpo; el abdomen (tu barriguita), a los glúteos (tu pompis) a tu pecho y a tu espalda.
Vamos a tocar suavemente cada una de estas partes empezando por tu pecho, imagina que estas tocando un piano en esta parte de tu cuerpo, como lo sientes ¿musculoso? ¿flaquito?, ahora vamos a “tocar piano” en tu abdomen ¿Cómo lo sientes? ¿muy grande? ¿te da cosquillas? ¿ya encontraste tu ombligo?. Bien, ahora toca tu espalda, recórrela de arriba abajo ¿te da cosquillas? ¿sientes todas tus costillas?, ahora siente tus glúteos, puedes balancearte en la silla para que los sientas o tocarlos directamente inclinándote un poco al frente, ¿Cómo los sientes?.
-
Toma un poco de aire por tu nariz y llévalo a tu abdomen y pecho poniéndolos lo más duro que puedas. Aguanta el aire: 1, 2, 3, 4, 5, suéltalo suavemente (repetirlo 2 veces).
-
Ahora siéntate erguido, con la cabeza muy derecha y tensa lo más posible toda tu espalda. Sostenla así: 1, 2, 3, 4, 5, relájate. (repetirlo 2 veces).
-
Vamos con tus glúteos. Apriétalos lo más posible, (se tiene que notar como al apretarlos se mueve hacia arriba todo tu tronco). Mantenlo así: 1, 2, 3, 4, 5 y relájate (repetirlo 2 veces).
-
Ahora cuando escuches “tensa el tronco” tendrás que tensar todas las partes que hemos revisado arriba (hacerlo 5 veces más).
Usted puede ayudarle al principio corrigiendo la postura erguida y tocando las partes del cuerpo que vea que no están tensas.
MANOS Y BRAZOS
Empezaremos con las manos. Tienes que sentir cada uno de tus dedos, ¿Cómo están? ¿calientes?, ¿fríos? ¿adormecidos? Muévelos un poco. Abre y cierra tu mano, sin dejar de mover tus dedos, ahora toca cada uno de ellos, primero una mano ¿Cómo están? ¿arrugados? ¿suaves? ¿calientitos?, luego la otra, date tiempo de conocer y saludar a cada uno de tus dedos.
Ahora vamos con los brazos. Estira tu brazo izquierdo y levántalo a la altura del hombro, empieza tocando tu bíceps, toca suavemente toda esa zona ¿Cómo esta? ¿muy grande? ¿adormecida?; ahora lleva tu mano hasta el codo, siéntelo, salúdalo, ¿está duro?, sigue bajando lentamente hasta llegar a tu muñeca ¿Cómo sientes esa parte de tu brazo? ¿calientita?, ¿fría?.
Continua con tu brazo derecho, estíralo y levántalo a la altura del hombro, empieza tocando tu bíceps, toca suavemente toda esa zona ¿Cómo está? ¿muy grande? ¿adormecida?; ahora lleva tu mano hasta el codo, siéntelo, salúdalo ¿está duro?, sigue bajando lentamente hasta llegar a tu muñeca ¿Cómo sientes esa parte de tu brazo? ¿calientita?, ¿fría?.
-
Lo primero que tenemos que hacer es cerrar muy fuerte ambas manos. Luego, contaremos 1, 2, 3, 4, 5 y las abriremos lentamente. Observa como gradualmente las palmas se vuelven rojas otra vez (repetir 3 veces).
-
Ahora al mismo tiempo que cerramos (tensamos) las manos vamos a estirar ambos brazos hacia delante a la altura de los hombros y vamos a ponerlos tan duros como podamos, cuenta 1, 2, 3, 4, 5 y aflójalos (relájalos) mientras los pones sobre tus piernas (repetir 5 veces)
-
Cuando escuches la frase “tensa los brazos” deberás hacer todo lo que acabas de aprender.
Cuando el niño no pueda realizar esta actividad se recomienda pedirle tensar su mano alrededor de su dedo índice o de un lápiz. Tan pronto como usted sienta o vea la tensión dígale “Muy bien ya se ve tensa”, después pida relajar y poner sus manos en la posición de relajación. Después de tres ensayos, pedirle que tense y relaje sus manos sin la ayuda de un lápiz o su dedo.
CUELLO Y CARA
Ahora vamos a empezar a tensar y relajar el cuello y la cara. Ésto será muy divertido y verás como haciendo gestos muy pronunciados, exagerados y marcados lo lograremos.
-
Empezaremos con la frente. Sube ambas cejas lo más que puedas 1, 2, 3, y bájalas (toca con tu mano todas las arrugas que se te forman). Repetirlo 5 veces.
-
Ahora encoge las cejas (llamaremos cara de enojado), estas muy enojado, cuenta 1, 2, 3, regrésalas a su posición normal (repetirlo 5 veces).
-
Ahora cierra los ojos y apriétalos también muy fuerte, imagínate que alguien te los quiere abrir y tu no se lo vas a permitir: 1, 2, 3, regresa a la posición normal (repetirlo 5 veces).
-
Es el turno de tu nariz. Arrúgala lo mas que puedas, imagina que quieres oler algo que te pusieron en la frente: 1, 2, 3, regresa a la posición normal (repetirlo 5 veces)
-
Es el turno de la boca. Trabajaremos dos cosas con ella, primero, una sonrisa exageradamente alegre, sube lo más que puedas las comisuras de los labios: 1, 2, 3, bájalas (repetirlo 5 veces), segundo, ahora vamos a hacer una cara muy triste, bajando lo más posible las comisuras de los labios. 1, 2, 3, súbelas (repetirlo 5 veces)
-
Ahora seguiremos con el cuello. Hay que ponerlo muy derechito, y con la mirada al frente con tu mano izquierda girar tu cabeza hacia la derecha. Ahora, haciendo fuerza con la mano no dejes que tu cabeza regrese al lugar original siente con la mano derecha como se siente tenso tu cuello, repite el ejercicio pero ahora sin detenerte la cabeza con la mano: 1, 2, 3, regresa a la posición normal. Repítelo ahora con la otra mano: 1, 2, 3, regresa a la posición original (repetir 5 veces para cada lado).
-
Cuando escuches la frase “tensa cuello y cara” deberás hacer todo lo que acabas de aprender.
Si el niño no logra tensar la cara se le puede facilitar un espejo para que viéndose reciba retroalimentación. También es recomendable contar con fotografías para que el niño viéndolas pueda reproducir las expresiones.
También podéis aplicar la relajación en posición horizontal. El procedimiento es exactamente igual al descrito anteriormente sólo que el niño debe estar acostado, ya sea en la cama, o en el suelo. Es necesario asegurarse que la superficie donde se vaya a realizar la relajación no tenga temperaturas extremas, que no haya objetos con los que se pueda lastimar el niño, que esté limpia y lo más importante, que sea cómoda para la práctica.
| ANEXO 6 EJERCICIOS FACILITADORES DEL SUEÑO (Hauri y Linde, 1992) |
-
Balanceos. De pie, con las piernas separadas y la cintura doblada hacia delante, se sacuden los brazos y las manos como si estuvieran muertos. A continuación se deja colgar la cabeza, moviéndola de un lado a otro, se sacuden los hombros, y se relaja uno completamente.
-
Giros de cabeza. Bajar la barbilla hasta tocar el pecho. Girar la cabeza hacia la derecha, hasta que la barbilla toque el hombro. Mover la cabeza en círculo hacia atrás, pasando por el hombro izquierdo, hasta completar un giro. Repetir el movimiento en sentido contrario.
-
Oscilación de la cabeza. Echar los hombros hacia abajo, ladear la cabeza hacia la izquierda hasta que la oreja de ese lado toque el hombro izquierdo, repitiendo el proceso varias veces. A continuación se hace lo mismo con la oreja derecha.
-
Elevación de la cabeza. Abrazar el cuello con las manos, de forma que los dedos se encuentren en la parte posterior del mismo. Estirar el cuello hacia arriba y hacia delante, ladeando ligeramente la cabeza de derecha a izquierda.
-
Estiramiento del cuerpo. Levantar el brazo derecho, intentando llegar lo más alto posible. Se debe experimentar la sensación de que todo el lado derecho se extiende, desde los dedos de la mano hasta el pie derecho. A continuación se repite el procedimiento con el brazo izquierdo.
-
Estiramiento del torso. Sentado al borde de la cama, con las rodillas separadas y los pies en el suelo se coge una toalla con ambas manos y se extienden bien los brazos por encima de la cabeza. Con la toalla bien alta, se estira suavemente el torso hacia la izquierda y luego hacia la derecha.
-
Estiramiento de los hombros. En posición de sentado, colocar las manos sobre las rodillas con los dedos doblados. Presionando las manos contra las rodillas e inclinándose hacia delante, girar los hombros y las costillas hacia la izquierda y luego hacia la derecha.
-
Automasaje en la cabeza. Con los ojos cerrados darse un masaje en la cabeza y en el cuello, formando pequeños círculos.
-
Estiramiento de la espalda. Estirarse boca arriba en la cama. Empujar la columna vertebral contra la cama, aplanando bien la espalda y metiendo el abdomen. Aflojar todos los músculos y respirar profundamente.
4. REFERENCIAS BIBLIOGRÁFICAS
-
Aguirre Berrocal, A. (1992). Trastornos del sueño en la infancia. Madrid: Neurociencia (CEPE).
-
Bermúdez, M.P y Bermúdez Sánchez, A.M. (2004). Manual De psicología clínica infantil. Técnicas de evaluación y tratamiento. Madrid: Biblioteca Nueva.
-
Buela-Casal, G. y Sierra, J.C. (2001). Los trastornos del sueño: evaluación, tratamiento y prevención en la infancia y la adolescencia. Madrid: Pirámide.
-
Buela-Casal, G. y Navarro Humanes, J.F. (1990). Avances en la investigación del sueño y sus trastornos. Madrid: Siglo Veintiuno.
-
Caballo, V.E. y Simón, M.A. (2001). Manual de psicología clínica infantil y del adolescente. Trastornos generales. Madrid: Pirámide.
-
Caballo, V.E. (1995) Manual de técnicas de modificación de conducta. Madrid: Siglo, Veintiuno.
-
Cautela, J.R y Groden, J (1989). Técnicas de Relajación: manual práctico para adultos, niños y educación especial. Barcelona: Martínez Roca.
-
Ferber, R. (1993). Soluciones los problemas de sueño de su hijo. Barcelona: Médici.
-
Haslam, D. (1988). Trastornos del sueño infantil: normas prácticas de tratamiento. Barcelona: Martínez Roca.
-
Jiménez Hernández, M. (1995). Psicopatología infantil. Málaga: Aljibe.
-
Luciano Soriano, M.C. (1997). Manual de psicología clínica: infancia y adolescencia. Valencia: Promolibro.
Páginas Web consultadas:
15
Master en Psicología Infantil
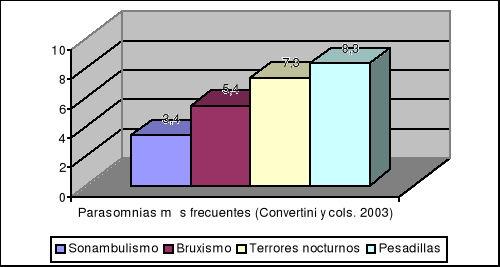
Descargar
| Enviado por: | Sambora |
| Idioma: | castellano |
| País: | España |
