Salud
Parkinson
Introducción
El mal de Parkinson fue descrito por primera vez por James Parkinson en Inglaterra en 1817. es una enfermedad del sistema nervioso. Afecta a las zonas del cerebro encargadas del control y coordinación del movimiento del tono muscular y de la postura, de aquí que sus principales manifestaciones esten relacionadas con movimientos deficientes de los músculos.
La enfermedad suele comenzar entre los 50 y 65 años, afecta a todas las razas y se observa en todas las regiones del mundo sin que tenga predilección por uno de los dos sexos.
Nombres alternativos:
Parálisis agitante; parálisis con temblor.
Definición
La Enfermedad de Parkinson es una enfermedad del Sistema Nervioso Central* ("cerebro*") de carácter degenerativo, crónico, progresivo y lento, que afecta a la zona del cerebro encargada del control y coordinación del movimiento, del tono muscular y de la postura.
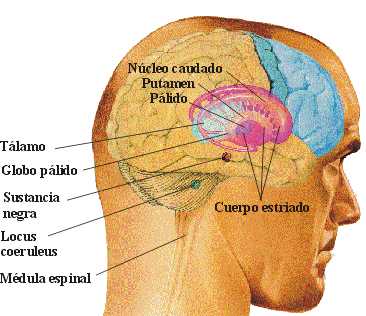
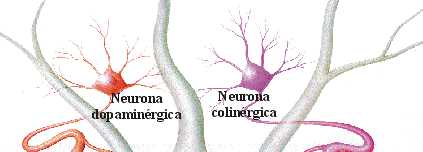
En esta zona, llamada sustancia negra, existe un componente químico, la dopamina, compuesto esencial para la regulación de los movimientos, es decir, para que los movimientos se realicen de una forma efectiva y armónica. Así, en la EP se produce una "degeneración" de la sustancia negra (de causa desconocida) cuya consecuencia es la disminución de la dopamina. Es por ello que las principales manifestaciones de la enfermedad expresan un control deficiente de los movimientos: Temblor, lentitud generalizada (bradicinesia), rigidez y alteraciones de la postura y de la marcha.
Inhibición y exitación “Dopamina y Acelticolina”
En un cerebro normal, los niveles de dopamina y acetilcolina*, se encuentran en equilibrio e igualados en sus funciones inhibitorias y excitatorias. Cuando se reducen los niveles de dopamina, se rompe dicho equilibrio pues la acetilcolina comienza a tener un exceso en su actividad excitatoria, lo que provoca enfermedad de Parkinson. La dopamina se encuentra en la parte compacta de la sustancia negra y se ignoran las causas por las que sus neuronas* mueren y dejan de mantener el sistema en equilibrio sobre el cuerpo estriado.
Causas
Los factores que pueden originar esta enfermedad no están muy bien definidos aún, sin embargo varios expertos señalan que algunos de ellos podrían ser:
El mal de Parkinson puede ser causado por el deterioro progresivo de las células nerviosas de la parte del cerebro que controla el movimiento muscular (los ganglios basales y el área extrapiramidal), área en la cual se produce normalmente la dopamina, una de las sustancias utilizadas por las células para transmitir impulsos (transmisores*). El deterioro de esta área del cerebro reduce la cantidad de dopamina disponible para el organismo. Los bajos niveles de dopamina afectan el equilibrio entre ella y otros transmisores tales como la acetilcolina. En ausencia de dopamina las células nerviosas no pueden transmitir mensajes en una forma adecuada, ocasionando la pérdida de la función muscular. La razón exacta del deterioro de las células cerebrales se desconoce. La enfermedad puede afectar uno o ambos lados del cuerpo, con grados variables en la pérdida de la función.
Recientemente, se ha descubierto una sustancia química (denominada MPTP) que, al ser ingerida de forma accidental, provoca un trastorno similar al de la enfermedad de Parkinson. El hallazgo de un factor tóxico-ambiental como responsable de alteraciones parkinsonianas, ha producido un importante impulso en el ámbito de la investigación de la causa de esta enfermedad.
| Factores ambientales | El tóxico ambiental puede actuar en cualquier momento y producir una rápida pérdida de neuronas (que pueden sumarse a las ocasionadas por la edad). El único tóxico identificado es el MPTP, si bien también se consideran otros pesticidas y herbicidas. |
| Factores Genéticos | La rapidez de la muerte neuronal es desconocida, variando de acuerdo al tipo de defecto genético del paciente. Tiende a presentarse a una edad más temprana de lo habitual, antes de los 50 años (la EP de inicio precoz -en gente joven- es más probable que tenga una causa genética). |
| Factores Vasculares | El Parkinson Vascular se considera una variante de la EP, si bien no está bien definido. Su síntomas predominantes son trastornos de la marcha y del equilibrio, hay menos temblor, no responde a la levodopa y se asocia a antecedentes personales de derrame o trombosis o riesgo para sufrirlos. |
| Otros Factores | Radicales libres, proceso inflamatorio, infeccioso, inmune, metabólico, farmacológico, fármaco-dependencia, traumatismos. |
Factores de riesgo e incidencia
El mal de Parkinson afecta aproximadamente a 2 de cada 1.000 personas y se desarrolla más frecuentemente después de los 50 años de edad. Esta enfermedad se presenta tanto en los hombres como en las mujeres
El término "parkinsonismo" hace referencia a cualquier condición que involucre una combinación de los tipos de cambios en el movimiento, provocados por el mal de Parkinson, siendo esta última la enfermedad que más frecuentemente ocasiona este grupo de síntomas. El parkinsonismo puede también tener origen en otros trastornos o en factores externos (parkinsonismo secundario).
Además de la pérdida del control muscular, algunas personas con el mal de Parkinson pueden presentar una depresión severa. Aunque la pérdida temprana de la capacidad mental es poco común, las personas que padecen la enfermedad severa pueden presentar deterioro mental general (incluyendo demencia, alucinaciones, etc.). La demencia también puede ser un efecto secundario de algunos medicamentos usados para el tratamiento de este trastorno.
El mal de Parkinson es poco frecuente en los niños. Cuando se presenta, parece ser ocasionado por la baja sensibilidad de los nervios* (post-sináptico) a la dopamina, más que por el deterioro del área del cerebro en donde se produce esta sustancia.
Prevención
La administración de deprenalina (selegilina) al comienzo de la enfermedad, puede retardar su progresión. Existe evidencia de que los 'antioxidantes' tales como la vitamina E y el selenio pueden ayudar en cierta forma a su prevención.
Actualmente, se están llevando a cabo investigaciones acerca de un examen con el cual se puede detectar la enfermedad en las etapas iniciales, antes de que afecte el lenguaje y la motricidad*.
Síntomas
La Enfermedad de Parkinson se manifiesta básicamente por la presencia de lentitud general (bradicinesia) que interfiere en mayor o menor intensidad con las actividades de la vida diaria, rigidez, temblor e inestabilidad postural, con trastornos de la marcha característicos. Estos síntomas pueden aparecer aislados o combinados, pudiendo predominar en una parte del cuerpo o bien ser más marcado un síntoma sobre los demás, de forma que hay gran variación de un enfermo a otro. Los síntomas empiezan en un lado del cuerpo en la mayoría de los pacientes (aproximadamente en el 80%) y menos frecuentemente en ambos lados o generalizados.
La variedad de la intensidad de los síntomas de la EP, de un momento a otro, de un día a otro, es un signo característico de la EP. En razón de estas fluctuaciones, y no por mala voluntad del enfermo, es que es difícil predecir sus períodos de mayor autonomía.
En los comienzos pueden aparecer molestias muy variables, difíciles de relacionar con la enfermedad. No es raro que los pacientes acudan inicialmente al médico por dolores en las articulaciones (la enfermedad provoca dolores en un tercio de los pacientes y a menudo este hecho se descuida; a veces son dolores pseudo-reumáticos en aquellas partes del cuerpo que están mas afectadas por la rigidez), o al psiquiatra por un estado depresivo. Más adelante se presentarán los síntomas más característicos.
(1) Temblor. El temblor es más evidente cuando la extremidad está en reposo, disminuyendo con el movimiento voluntario, aunque pueden presentarse variaciones y variar a lo largo de la enfermedad; tiene una oscilación de 3-6 Hz y no se presenta cuando el paciente está dormido; empeora siempre cuando el paciente está nervioso. Constituye uno de los síntomas mas habituales (70-90% de los pacientes tienen temblor) y puede llegar a ser incapacitante.
(2) Rigidez. La rigidez se muestra como una resistencia o falta de flexibilidad para mover pasivamente las extremidades. Su frecuencia varía de un 89 a un 99% según los estudios. Se presenta, al estirar la extremidad afectada, el signo de la "rueda dentada" (como si dentro de la articulación existiese un piñón). La rigidez y lentitud de los músculos* en la cara (hipomimia), del lenguaje y de la deglución, así como la disminución del parpadeo ocasionan una rigidez en el semblante del paciente que da la impresión de tener una "cara congelada". Todo esto podría dar la impresión de que nos encontramos ante una persona ausente, indiferente, intelectualmente deteriorada o deprimida; en la mayoría de los casos nada de esto es verdad. Sus facultades intelectuales están intactas, aunque son más lentas de lo habitual.
(3) Bradicinesia. Se presenta en el 77-87% de los pacientes. Esta lentitud de los movimientos se manifiesta en la falta de expresión de la cara (hipomimia) y en una lentitud y torpeza general en la realización de los movimientos, ya sean automáticos (parpadear, tragar, balancear los brazos al caminar) como voluntarios (vestirse, levantarse de una silla, escribir). Afecta de forma importante las actividades de la vida diaria: Bañarse, vestirse y arreglarse, usar el baño para orinar o defecar, movilizarse, controlar orina y materia fecal, alimentarse, caminar, subir y bajar escaleras, usar el teléfono, ir de compras o mercar, preparar la comida, cuidar la casa, lavar la ropa, montar en bus, taxi o metro, responsabilizarse de sus medicamentos, manejar los asuntos económicos propios y de la casa.
(4) Inestabilidad Postural. Las anomalías de la postura se reflejan en la inclinación del tronco y cabeza hacia adelante (la espalda del paciente está encorvada) y la flexión de las articulaciones* de los codos y rodillas, y los trastornos de la marcha. Tiende a presentarse de forma tardía. Resulta difícil el control del equilibrio, por lo que pueden producirse caídas con frecuencia. La marcha es a pequeños pasos, con episodios de estar bloqueado, pegado al suelo o congelado, y con aumento brusco del ritmo de la marcha (mini-pasos muy rápidos y confusos).
(5) Otros síntomas son:
-
Estreñimiento: Se debe a la reducción de la actividad de los músculos intestinales y abdominales que provoca la enfermedad, a la dificultad de masticar y tragar, a la falta de ejercicio, a los medicamentos y a la falta de ingesta de agua y fibra en la dieta.
-
Congelamiento (acinesia): Se trata de una inmovilidad total (un bloque) cuando se inicia la marcha, que se presentan de un momento a otro y que puede durar varios minutos o mas de una hora (los pacientes no hacen teatro). Aparecen después de muchos años de enfermedad y que parece asociarse al deterioro de las neuronas residuales de la sustancia negra*. Cuando esto sucede, los pacientes se sienten muy cansados y no suelen querer más que una cosa: Que se les deje en paz, esperando que la movilidad de restablezca de golpe, tal como apareció. En el caso de que los bloqueos tengan lugar siempre a la misma hora, tener en cuenta la comida, el aseo, los ejercicios y los medicamentos. A veces los períodos de bloqueo son muy cortos y se asocian al paso por lugares estrechos (una puerta, un ascensor, o ver simplemente una línea trazada en el suelo); en tales lugares el pie se queda "pegado" al suelo.
-
Discinesias: Cuando el tratamiento con medicamentos lleva mucho tiempo, cuando la persona es muy sensible a la levodopa (predominantemente en mujeres) o cuando se realiza una dieta estricta, se pueden presentar movimientos involuntarios y desordenados de los miembros, movimientos de cabeza, etc., conocidos como "discinesias". Aunque el espectáculo de estos movimientos anormales puede llegar a ser penoso, los pacientes sufren menos con éstos que con los bloqueos (a diferencia del entorno, que lo soportan mejor).
-
Fenómeno "on-off": Con el tiempo, algunos pacientes tratados con levodopa experimentan una regresión en la mejoría inicial obtenida y aparecen una serie de efectos secundarios que modifican negativamente la importante respuesta del comienzo del tratamiento. Uno de estos efectos secundarios son los fenómenos "on-off" o fluctuaciones del estado del enfermo durante el día, de duración variable e impredecible, que oscila entre ratos sin síntomas (fases "on" o fases de conexión a la levodopa) y otros en que reaparecen el temblor, la dificultad para caminar y la lentitud (fases "off" o fases de desconexión a la levodopa). En los períodos "on" pueden presentarse discinesias. Este fenómeno parece estar asociado a variaciones en sangre* de los niveles de levodopa como consecuencia de su interacción con las proteínas de la dieta.
-
Micrografía: La escritura es pequeña e ilegible
-
Babeo: Frecuente y debido al exceso de producción de saliva y a la alteración de los mecanismos para tragarla.
-
Disartria: Son frecuentes los trastornos de la voz.
-
Depresión: Existe una mayor tendencia a la depresión y a los trastornos de ansiedad (nerviosismo), lo que suele empeorar todos los síntomas que el paciente manifieste.
-
Demencia: Puede asociarse una demencia en un 25-40% de los casos, generalmente en pacientes muy mayores y con muchos años de enfermedad.
-
Rasgos psicóticos (10-15% de los pacientes en tratamiento) tipo alucinaciones (predominantemente visuales), delirio de persecución, episodios de confusión y agitación, que son de predominio en las tardes (síndrome de puesta del sol) .
-
Inestabilidad de la presión arterial* con los cambios de posición (hipotensión ortostática) y que puede manifestarse como vértigo.
-
Trastornos de la temperatura corporal.
-
Trastornos urinarios o gastrointestinales (diferentes al estreñimiento) como dificultades para orinar o tragar.
-
Trastornos visuales y olfativos.
-
Dolores ocasionales y distonías (espasmos dolorosos).
-
Trastornos del sueño: Son muy frecuentes y generalmente asociados a los medicamentos y/o a otros síntomas que acompañan la enfermedad (temblor, ansiedad, dolor, alucinaciones, etc.).
Un 20% de los pacientes presentan una forma leve de la enfermedad, un 60% intermedia y un 20% con síntomas pronunciados y de progresión rápida.
Diagnostico
Es posible que el médico pueda diagnosticar la enfermedad de Parkinson basándose en los síntomas y en el examen físico. Sin embargo, los síntomas pueden ser difíciles de evaluar, particularmente en las personas de edad avanzada; por ejemplo, es posible que los temblores no se presenten cuando la persona permanece quieta con los brazos sobre el regazo. Los cambios de posición pueden ser similares a los que se adoptan cuando se padece de osteoporosis* o a otros cambios asociados con el envejecimiento. Por otro lado, la carencia de expresión facial puede ser un signo de depresión.
El examen puede mostrar rigidez en forma de "rueda dentada" (los movimientos son espasmódicos y rígidos), temblores tipo enfermedad de Parkinson y dificultad para iniciar o completar los movimientos voluntarios. Los reflejos son básicamente normales.
Los exámenes para la enfermedad de Parkinson no son generalmente específicos, pero pueden ser necesarios para descartar otros trastornos que causan síntomas similares.
El contexto de síntomas es muy característico, y para confirmar el diagnóstico se realiza un TAC que suele presentar lesiones típicas en el mesencéfalo*.
Se debe tener en cuenta que la osteoporosis puede producir actitudes musculares similares al Parkinson. Por lo que el examen de los reflejos osteotendinosos, muy exagerados en el Parkinson, serán imprescindibles para el diagnóstico.
Evolución
En la mayoría de pacientes con enfermedad de Parkinson los síntomas son lentamente progresivos, de la manera que la interferencia en la vida cotidiana del enfermo puede ser mínima durante varios años. No es raro que en algunos casos los síntomas permanezcan aparentemente estables por largos períodos de tiempo.
Por otro lado, la mayoría de los síntomas principales de la enfermedad, pueden controlarse con la medicación actual. Esta posibilidad de control, junto con la aceptación y adaptación a la enfermedad por parte del paciente, suele significar que la mayor parte de personas con enfermedad de Parkinson pueden llevar una vida independiente y activa, a pesar de las limitaciones que impone la misma. A medida que la enfermedad progrese y aparezcan nuevos problemas, ya sean debidos a la propia enfermedad o a la medicación, deben buscarse soluciones que, a veces, implican un cambio o ajuste de los medicamentos.
La enfermedad de Parkinson tratada debidamente, no acorta las perspectivas de vida.
Complicaciones:
-
discapacidad a diferentes niveles
-
dificultad para deglutir y para comer
-
dificultad para realizar las actividades diarias
-
lesiones por caídas
-
efectos secundarios de los medicamentos
Tratamiento:
No se conoce curación para esta enfermedad y el tratamiento está orientado a controlar los síntomas. Con los medicamentos se logra un manejo de los síntomas principalmente mediante el control del desequilibrio entre los transmisores.
Los medicamentos utilizados varían según el caso. A medida que cambian los síntomas se puede necesitar ajustar el tipo de medicación, la dosis que se administra, el tiempo entre las dosis o la combinación de los medicamentos que se administran. Muchos de estos medicamentos pueden causar efectos secundarios severos, de aquí la importancia de un monitoreo y un control médico.
El deprenil se puede usar al comienzo del trastorno para retardar la progresión de los síntomas y reducir la necesidad de otros medicamentos. La amantadina y/o los anticolinérgicos se pueden utilizar para reducir los temblores tempranos o leves. La levodopa es un medicamento que el cuerpo transforma en dopamina y se puede usar para incrementar la concentración de ésta en el organismo, lo cual a su vez puede permitir el mejoramiento del movimiento y del equilibrio. La carbidopa es un medicamento que reduce los efectos secundarios de la levodopa y permite que ésta trabaje mejor.
Algunos de los medicamentos adicionales que ayudan a reducir los síntomas o a controlar los efectos secundarios del tratamiento inicial son: antihistamínicos, antidepresivos, bromocriptina, inhibidores de la monoaminoxidasa y otros.
Es importante tener una buena nutrición y buena salud en general. Se debe continuar el ejercicio, haciendo un ajuste en el nivel de actividad para satisfacer los niveles de energía cambiantes que se puedan presentar. Se recomienda igualmente tener períodos regulares de descanso y evitar el estrés, ya que el cansancio y el estrés pueden empeorar los síntomas. Las terapias física, del lenguaje y ocupacional pueden ayudar a mejorar el funcionamiento, la actitud positiva y la independencia.
Las ayudas simples, tales como la ubicación de barandas o pasamanos en las áreas comúnmente usadas de la casa, los utensilios especiales para comer u otros dispositivos, pueden ser muy útiles para quienes se les dificultan las actividades de la vida cotidiana.
El apoyo emocional para la persona con enfermedad de Parkinson y para todos los involucrados, puede ayudar a hacer frente a los cambios provocados por la enfermedad. Para esto existen grupos de apoyo como la Fundación Nacional de Parkinson y otros grupos. Ver grupo de apoyo para mal de Parkinson.
Se pueden recomendar tratamientos experimentales o poco comunes. Por ejemplo, en algunas personas la cirugía para destruir el tejido causante de los temblores puede reducir los síntomas; el trasplante de tejido de la glándula suprarrenal* (y tejido cerebral fetal) al cerebro se ha experimentado con resultados variables.
Expectativas
Si esta enfermedad no se trata, progresa hasta provocar incapacidad total, acompañada frecuentemente de deterioro general de todas las funciones cerebrales y puede ocasionar muerte prematura.
Cuando la enfermedad se trata, provoca diversos grados de discapacidad. La mayoría de las personas afectadas responden (hasta cierto punto) a los medicamentos. El grado de alivio de los síntomas y la duración del control de éstos es muy variable. Los efectos secundarios de los medicamentos pueden ser severos.
Glosario
Sistema Nervioso Central: Porción del sistema Nervioso que esta formado por el encéfalo y la medula espinal. Su primer función es el procesamiento de la información y elaboración de las respuestas.
Cerebro: parte constitutiva del encéfalo, el cual a su vez es la porción del sistema nervioso central de los vertebrados contenida dentro del cráneo.
Acetilcolina: un ácetil éster de la colina que se encuentra en el organismo de los animales vertebrados. Funciona como un neurotransmisor conduciendo los impulsos eléctricos entre las células nerviosas a través de las sinapsis y desde las células nerviosas hasta los músculos causando su contracción.
Neuronas: son las células propias del tejido nervioso, y su interrelaciones responsable de la producción y la conducción del impulso nervioso.
Neurotransmisores: sustancia fabricada por las neuronas, que sirve de mensajero en la comunicación entre neuronas. Cada neurotransmisores especifico, es decir, solo se ajusta a cierto tipos de receptores.
Nervio: estructura anatómica cordonal, formada por múltiples axones o dendritas neuronales, encargada de la transmisión del impulso eléctrico nervioso.
Motricidad: conjunto de funciones nerviosas y musculares que permiten la movilidad y coordinación de los miembros, el movimiento y la locomoción. Los movimientos se efectúan gracias a la contracción y relajación de diversos grupos de músculos.
Músculos: tejido u órgano del cuerpo animal caracterizado por su capacidad para contraerse, por lo general en respuesta a un estímulo nervioso. La unidad básica de todo músculo es la mío fibrilla, estructura filiforme muy pequeña formada por proteínas complejas. Cada célula muscular o fibra contiene varias mío fibrillas, compuestas de miofilamentos de dos tipos, gruesos y delgados, que adoptan una disposición regular.
Articulaciones: en anatomía, zonas de unión entre los huesos o cartílagos del esqueleto.
Sustancia Negra: zona del cerebro encargada del control y coordinación del movimiento, del tono muscular y de la postura.
Sangre: sustancia líquida que circula por las arterias y las venas del organismo. La sangre es roja brillante o escarlata cuando ha sido oxigenada en los pulmones y pasa a las arterias
Presión Arterial: es la presión que ejerce la sangre sobre las arterias.
Osteoporosis: enfermedad que afecta al hueso, caracterizada por una disminución de la masa ósea; los huesos afectados son más porosos y se fracturan con más facilidad que el hueso normal.
Mesencéfalo: es el encargado de transmitir impulsos motores desde la corteza cerebral hacia la protuberancia y la medula espinal.
Glándula Suprarrenales: son glándulas ubicadas en cada extremo superior de los riñones.
Relación con el sistema Muscular
La Enfermedad de Parkinson afecta una zona del cerebro que controla todas las funciones 7y la coordinación del sistema muscular.
Se produce principalmente por una disminución de dos sustancias esenciales como lo son la acelticolina y la dopamina, estas sustancias son esenciales para la regulación de los movimientos.
Los músculos no pueden actuar correctamente cuando esta enfermedad del sistema nervioso central esta presente.
Bibliografía.
-
Enciclopedia Encarta 2001.
-
Internet:
9
Descargar
| Enviado por: | Laura |
| Idioma: | castellano |
| País: | Argentina |
