Documentación
Historia clinica electrónica y los nuevos lenguajes documentales
| LENGUAJES DOCUMENTALES |
| HISTORIA CLÍNICA ELECTRÓNICA |
| ELISA SÁIZ DÍAZ JUNIO 2008 |
INDICE
1. Historia clínica
1.1Concepto
1.2 Usos
1.3 Características
1.4 Problemas
2. Historia clínica electrónica
2.1Concepto
2.2Características
2.3Ventajas
2.4Usuarios
2.5 Funciones
2.6 Modelos/Tipos
3. Implantación de la Historia Clínica Electrónica
4. Tecnologías de la Información al servicio de la Historia
Clínica Electrónica
4.1. Sistemas de Información Centralizados
4.1.1. Ventajas
4.2 Sistemas descentralizados o distribuidos
4.2.1. Características
4.2.2. Ventajas
4.2.3. Inconvenientes
5. Arquitectura de la Historia Clínica Electrónica
5.1. Modelos de Arquitectura
6. Integración de Datos
6.1. Factores
6.2. Métodos
7. Nuevos recursos
8. Normas de la Historia Cínica Electrónica
9. Estándares de la Historia Clínica Electrónica
9.1 CEN
9.2 HL/7
9.3 SNOMED
9.4 DICOM
10. Interoperabilidad en la Historia Clínica electrónica
11. Ontologías
11.1Características
12. Lenguajes Documentales y la Historia Clínica electrónica
12.1 UMLS
12.2SNOMED
13. Perspectivas de futuro
1. LA HISTORIA CLÍNICA
1.1CONCEPTO DE HISTORIA CLÍNICA
La historia clínica se define como el conjunto de documentos que contienen los datos, valoraciones e informaciones de cualquier índole sobre la situación y evolución clínica de un paciente a lo largo del proceso asistencial. La historia clínica está constituida por el conjunto de documentos tanto escritos como gráficos, que hacen referencia a los episodios de salud y enfermedad de una persona y la actividad sanitaria que genera con motivo de estos episodios.
1.2 USOS DE LA HISTORIA CLÍNICA
Asistencial: La misión principal de la Historia Clínica es proteger toda la información patográfica con objeto de prestar la mejor atención posible.
Docente
Investigación, tanto clínica como epidemiológica
Gestión clínica y planificación de recursos
Jurídico legal:
-
Por ser testimonio de la asistencia prestada
-
Autenticidad: firma electrónica
-
Seguridad: Loggin y password.
-
Intangibilidad: Imposibilidad de acceder por elementos ajenos.
Control de la calidad asistencial
1.3 CARACTERÍSTICAS DE LA HISTORIA CLÍNICA
Única , para cada paciente e institución
Acumulativa, incorporación progresiva de la información
Informativa: Identificación del paciente, circunstancias del ingreso , apoyar el diagnóstico, justificar el tratamiento, documentar los resultados, etc..
Estructura normalizada que permita la obtención de información
Disponibilidad para fines asistenciales, legales,etc..
Integrada, toda la información referente al paciente de forma que contenga la información de todos los contactos y episodios del paciente.
1.4 ¿POR QUÉ LA HISTORIA CLÍNICA ELECTRÓNICA?
PROBLEMAS DE LA HISTORIA CLÍNICA EN PAPEL
-
Desorden y falta de uniformidad en los documentos
-
Información ilegible
-
La información no es inalterable
-
Fácil acceso a la información
-
Errores de archivado parciales
-
Dudosa garantía de confidencialidad (la historia circula por todo el centro sanitario
-
Deterioro del soporte documental debido, por ejemplo, a accidentes
-
Dificultad para separar lo datos de filiación de los clínicos
Estas necesidades son más fáciles de resolver e el caso de la Historia Clínica Electrónica. La informatización de la historia clínica debe facilitar la solución de los problemas anteriores. Además, es la oportunidad de llevar a cabo la integración de la información clínica y revisar la organización de los servicios y profesionales, mejorando así la asistencia sanitaria.
2. HISTORIA CLÍNICA ELECTRÓNICA
2.1 CONCEPTO
La Historia Clínica Electrónica supone la incorporación de las nuevas tecnologías de la información y telecomunicaciones al núcleo de la actividad sanitaria. Esto tiene como consecuencia que la historia deje de ser un registro de la información generada en la relación entre un paciente y un profesional o un centro sanitario y pase a formar parte de un sistema integrado de información clínica.
La nueva historia clínica incluye toda la información de salud de un ciudadano, con independencia de dónde y cuándo haya sido generada. Además, este sistema clínico debe (puede) formar parte del sistema de información del servicio de salud correspondiente, relacionándose con los sistemas de gestión económico financiera, planificación estratégica y control de gestión.
2.2 CARACTERÍSTICAS DE LA HISTORIA CLÍNICA ELECTRÓNICA
-
Autoría ( no repudio)
-
Confidencialidad
-
Inviolabilidad (integridad)
-
Secuencialidad (orden cronológico estricto)
-
Seguridad ( pérdida total o parcial)
-
Orden y Legibilidad
-
Garantía de completividad
-
Dinamismo: Presentación dinámica de los datos, dependiendo de cada necesidad, con independencia de cómo estén registrados. Esto permite acceder solo a lo necesario, sin tener que consultar la Historia Clínica completa.
-
Recuperabilidad
-
Fácil archivo - Facilita auditoría.
-
Disponibilidad (tiempo-lugar)
-
Clasificación de datos
-
Control de acceso (personas-datos)
-
Protegida jurídicamente: valor probatorio y sanciones especiales.
-
Utilización accesoria de la información (estadística-investigación).
-
Integración
2.3 VENTAJAS DE LA HISTORIA CLÍNICA ELECTRÓNICA
-
Permite la actualización desde cualquier puesto de trabajo y desde cualquier lugar, evitando los tiempos de traslado por el centro sanitario.
-
Facilita la explotación de datos para medir y mejorar la calidad de la asistencia sanitaria
-
Imposibilidad de alteración o manipulación por parte de personas no autorizadas.
-
No posibilidad de pérdida de la información por extravíos
-
Disponibilidad de uso para varios profesionales a la vez
| HISTORIA CLÍNICA CLÁSICA | HISTORIA CLÍNICA ELECTRÓNICA |
| No hay información en salud para comparar | Información disponible para comparar |
| Conocimiento médico memorizado | Herramientas interactivas para ayuda en la toma de decisiones. Protocolos clínicos |
| 22-38% no hay información del paciente cuando es requerida | Disponibilidad inmediata a la información clínica relevante |
| Actualización lenta y manual al proceso médico | Acceso inmediato al último conocimiento |
| Dificultad para compartir las Historia Clínica | Posibilidad de compartir la Historia Clínica |
2.4 USUARIOS O CLIENTES DE LA HISTORIA CLÍNICA ELECTRÓNICA
Los posibles usuarios o clientes de la HSE se pueden agrupar en los siguientes ámbitos:
1.- Servicios sanitarios: La primera función de la Historia Clínica Electrónica es el mantenimiento y la promoción de la salud de las personas. Debe propiciarse el acceso a la Historia Clínica Electrónica de una persona a través de una lista de trabajo.
2.- Servicios sociales: Deben tener acceso los datos que permitan hacer una valoración de las capacidades del individuo y su contexto, para facilitar el enlace con su entorno social. En el caso de la atención sanitaria de personas ingresadas en instituciones como residencias geriátricas o de larga estancia, el acceso debe ser el propio de los servicios sanitarios.
3.- Salud pública: La información correspondiente a acciones preventivas como las vacunaciones o los programas de prevención debe constar en la Historia Clínica Electrónica y ser accesibles a los servicios de salud pública.
La disponibilidad de una buena información sanitaria permite elaborar diagnósticos de salud, planificar la cobertura de necesidades originada a partir del diagnóstico y evaluar el resultado de las acciones. Por otra parte, la salud pública necesita disponer de información de la historia de salud recogida en otros niveles asistenciales, para mantener sus registros y para llevar a cabo estudios epidemiológicos. Ejemplo: Enfermedades de declaración obligatoria y reacciones adversas.
4.- Gestores: Aunque la HSE no es una herramienta primaria de gestión, la información que contiene, cuando se presenta de forma agregada, facilita datos que permitirán la planificación de los recursos y la evaluación de resultados. La información clínica desempeña un papel muy importante en la mejora de la calidad y de la asistencia sanitarias. Por otra parte, el cruce de la información sanitaria con la económica debe llevar a conocer la eficiencia del sistema.
5.- Servicios administrativos: Se precisa información sobre procedimientos y exploraciones y sobre la gestión de pacientes, tanto hospitalizados como ambulatorios, para su administración y facturación. Por ello se hace necesaria una presentación de datos específica para estas necesidades, que evite duplicidades y redundancias.
6.- Social. El ciudadano ha dejado de ser un elemento pasivo del proceso sanitario. Las Tecnologías de la Información y Comunicaciones permiten su participación activa y la normativa vigente contempla su acceso a su Historia clínica Electrónica.
2.5 FUNCIONES DE LA HISTORIA CLÍNICA ELECTRÓNICA
Las funciones de la Historia Clínica Electrónica son similares a las de la Historia Clínica en papel, que por orden de precedencia son las siguientes:
-
Ayuda en la promoción y mantenimiento de la salud de la persona concreta (fin asistencial)
-
Documento legal
-
Fuente de conocimiento
2.6 MODELOS/TIPOS DE HISTORIA CLÍNICA ELECTRÓNICA
1. HISTORIA DE SALUD
Su concepto es mucho más amplio que el de Historia Clínica
Definición: Registro longitudinal de todos los acontecimientos relativos a la salud de una persona, tanto preventivos como asistenciales, desde el nacimiento, incluso antes, hasta su fallecimiento. Incluye la historia de atención primaria y de todos los episodios concretos de atención especializada. Por tanto, la Historia Clínica clásica estaría incluida en la historia de salud.
2. HISTORIA CLÍNICA ORIENTADA A PROBLEMAS
Consiste en ordenar los datos, no de forma cronológica, sino agrupados en torno a problemas identificables
Es el modelo más adecuado para atención primaria, ya que los episodios que terminan son pocos. Se trata de problemas que permanecen a lo largo de la vida del paciente. Ej: Seguimientos de enfermedades crónicas.
3. HISTORIA ORIENTADA A CONTEXTOS
En este modelo se tienen en cuenta, no solo los problemas de salud, sino también el contexto biopsicosocial, las creencias, la dinámica familiar y la cultura social. En un modelo en el que se propone tomar en cuenta la relación que existe entre el contexto y los diferentes problemas de salud.
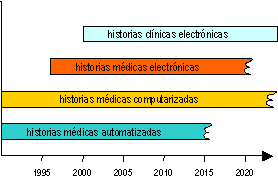
3. IMPLANTACIÓN DE LA HISTORIA CLÍNICA ELECTRÓNICA
Existe un acuerdo general sobre las ventajas de la Historia Clínica Electrónica (historia única, interoperabilidad con otros sistemas, disponibilidad, mayor seguridad, etc…)
Dificultades:
-
Recursos insuficientes
-
Inadecuación del sistema al trabajo de los profesionales
-
Factor humano: El gran cambio que supone el tratamiento informatizado de los datos de salud con respecto al tratamiento clásico. Además existe un gran desentendimiento entre los clínicos y los profesionales de la informática.
4. TECNOLOGÍAS DE LA INFORMACIÓN AL SERVICIO DE LA HISTORIA CLÍNICA ELECTRÓNICA:
SISTEMAS DE INFORMACIÓN
-
Centralizado
-
Descentralizado o distribuido
4.1 SISTEMA DE INFORMACIÓN CENTRALIZADO
-
Utilización de una computadora principal, mainframe.
-
Procesamiento centralizado de la información. Todos los procesos y cálculos son ejecutados por el ordenador principal.
-
Información almacenada en dispositivos bajo el control del mainframe.
-
Control centralizado. El administrador del sistema es el único responsable del procesamiento de la información.
-
Servicio de mantenimiento de hardware y software por el personal del centro de informática, los otros departamentos no disponen de técnicos de informática.
-
Características:
-
Accesibilidad. Cualquiera puede usar todos los recursos.
-
Coherencia. Todo funciona de igual forma en todas partes.
-
Gestión centralizada. Único dominio de gestión.
4.1.1.VENTAJAS DEL SISTEMA DE INFORMACIÓN CENTRALIZADO
-
Fácil manejo
-
Menor coste
-
Establecimiento de nombres de usuarios, ficheros y servicios
-
Facilita la localización de objetos
-
Uniformidad en el control de acceso y seguridad
-
Administración y gestión centralizada
4.2 SISTEMAS DE INFORMACIÓN DESCENTRALIZADOS O DISTRIBUIDOS
Un sistema descentralizado o distribuido es un conjunto interconectado de entidades autónomas, que pueden ser computadores, procesadores o procesos. Este tipo de sistemas debe crecer bajo criterios mínimos de compatibilidad e interoperabilidad. Si no sucede así, acaban convirtiéndose en sistemas aislados.
4.2.1. CARACTERÍSTICAS DE LOS SISTEMAS DESCENTRALIZADOS O DISTRIBUIDOS
-
Ordenadores distribuidos e interconectados entre sí.
-
Proceso de información distribuido.
-
Control distribuido, aunque se puede combinar con el control centralizado
4.2.2.VENTAJAS DE LOS SISTEMAS DESCENTRALIZADOS
-
Rapidez de respuesta
-
Mayor rendimiento, fiabilidad y escalabilidad
-
Mayor consistencia con la estructura de la organización
-
Participación de los usuarios
-
Flexibilidad para los cambios de requerimientos de los usuarios
BASE DE LA HISTORIA CLÍNICA VIRTUAL
4.2.3. INCONVENIENTES DE LOS SISTEMAS DESCENTRALIZADOS
-
El diagnóstico de fallos es más complicado
-
Se pueden generar “islas de información” debido a la incompatibilidad de la información
-
Menor protección y disponibilidad del sistema
5. ARQUITECTURA DE LA HISTORIA CLÍNICA ELECTRÓNICA
Una arquitectura de historia clínica electrónica es un modelo conceptual de la información que puede estar contenida en cualquier historia.
La arquitectura debe proporcionar constructores para capturar el significado original de la información y asegurar que el sistema sea comunicable.
La arquitectura de la historia clínica debe cumplir los siguientes requerimientos:
-
Capturar el significado original de las anotaciones de la historia clínica.
-
Proporcionar un marco apropiado para analizar e interpretar las historias.
-
Permitir la comunicación fidedigna de información clínica entre distintos profesionales, con independencia de su ubicación y cumpliendo los requisitos legales.
5.1. MODELOS DE ARQUITECTURA DE SISTEMAS DESCENTRALIZADOS O DISTRIBUIDOS (H.C.E.)
-
Cliente-servidor: Una parte de estos sistemas (los servidores) proveen operaciones comunes llamadas servicios, mientras otros (los clientes) acceden a estos servicios.
-
Multicapas o n-capas: El propósito principal es fragmentar las aplicaciones en una serie de piezas o bloques funcionalmente similares, desacoplados y con cierto grado de independencia respecto a las demás.
-
Grid computing: Es un tipo de sistemas paralelo y distribuido, que permite compartir, seleccionar y agregar cada uno de los recursos computacionales distribuidos en un área geográfica extensa. Además presenta estos recursos como uno solo, unificándolos para solucionar la computación a gran escala y el uso intensivo de información por parte de las aplicaciones.
6. CONCEPTO DE INTEGRACIÓN DE DATOS
La integración de datos consiste en ubicar datos combinados en diferentes sistemas heterogéneos y proporcionar una vista unificada.
6.1.FACTORES QUE CONDICIONAN LA INTEGRACIÓN DE DATOS
1. Autonomía
-
De diseño: Se refiere al modelo de datos
-
De comunicación: Respuesta a las peticiones de información procedentes de otros sistemas
-
De ejecución: Indica que las bases de datos locales controlan el orden de ejecución de las transacciones
-
De asociación: Capacidad de las bases de datos locales para decidir qué datos y qué funcionalidad comparten determinados usuarios
2. Heterogeneidad: Debido al desarrollo independiente de los sistemas de información. Aparece cuando la información se interpreta de manera diferente y el modelo de datos es distinto (diferencias en el hardware, sistemas operativos, diferentes lenguajes de programación, etc..)
3. Distribución física de las fuentes: Aparece cuando las fuentes residen en nodos diferentes que deben conectarse de alguna forma.
6.2. METODOS DE INTEGRACIÓN DE DATOS
INTEGRACIÓN BASADA EN MENSAJES
Considerada como una metodología, más que para la integración de datos, para la integración de sistemas de información clínicos, tanto fuera como dentro de la organización. Se entiende por integración funcional a la que permite la automatización del flujo de información en los procesos asistenciales (admisión, petición de pruebas diagnósticas y recepción de resultados).
La comunicación solo es posible cuando ambos sistemas soportan el mismo estándar. Los sistemas comunicantes deben acordar el orden en que se transmiten los ítems individuales, los caracteres que los separan, el formato y su significado.
Mediadores
Son programas informáticos especializados, que obtienen la información a partir de una o más fuentes de datos y los transmiten a otro mediador o a los usuarios externos del sistema.
Un mediador ofrece una vista unificada e integrada de la información que se encuentra almacenada en las diversas fuentes de datos. El mediador no almacena datos, pero pueden ser consultados como si lo hiciese.
Bases de datos federadas
Una base de datos federada está formada por un conjunto de bases independientes y autónomas, cada de las cuales tiene sus propios usuarios y transacciones locales, que cooperan para formar una federación que permite a los usuarios globales acceder a los datos almacenados en la bases de datos de forma transparente.
Data Warehousing
Un data warehouse es un gran repositorio de datos orientado a temas, integra-do, no volátil y variante en el tiempo que tiene el propósito de ayudar a la toma de decisiones. Los datos proceden de diferentes fuentes ya existentes en la organización, que pueden ser heterogéneas entre sí. La información extraída se transforma para eliminar inconsistencias y se almacena en la base de datos del data warehouse. Los datos del data warehouse no se actualizan.
7. NECESIDAD DE NUEVOS RECURSOS
Las ventajas de la HCE no radican únicamente en la digitalización de los datos y su relación con el desarrollo tecnológico. Su fin último debe ser la consecución de un verdadero valor añadido en el proceso de atención sanitaria.
Ese objetivo conduce a la necesidad de una HC ínter-operable, fácilmente accesible, que pueda comunicarse no obstante la heterogeneidad de formatos de almacenamiento de los datos en las distintas organizaciones sanitarias, todo lo cual lleva, o mejor, obliga a pensar en la normalización o estandarización de los procesos como parte del desarrollo o adaptación de los sistemas para el manejo de HCE.
La gestión integrada de los servicios sanitarios y la continuidad en los cuidados médicos requiere la adopción de mensajes, formatos, codificación y estructura de historiales médicos de tal forma que permitan la interoperabilidad de los sistemas de información sanitaria.
8. NORMAS APLICABLES EN LA H.C.E.
En general, un sistema de HCE es una estructura compleja. Los sistemas o servicios de HCE incorporan muchos elementos de información. En consecuencia, existen diferentes conjuntos de normas que se aplican a los diferentes componentes del sistema:
-
Estándares de contenidos y estructura (arquitectura).
-
Representación de datos clínicos (codificación).
-
Estándares de comunicación (formatos de mensajes).
-
Seguridad de datos, confidencialidad y autentificación
9. ESTÁNDARES DE LA HISTORIA CLÍNICA ELECTRÓNICA
DEFINICIÓN Y CLASES DE ESTÁNDARES
De acuerdo con la Organización de Estandarización Internacional (ISO, 1992) un estándar (o norma) es un documento, establecido por consenso y aprobado por un organismo reconocido, que provee, para un uso repetido y rutinario, reglas, guías o características para las actividades o sus resultados, dirigidas a la consecución de un grado óptimo de orden en un contexto dado.
Una norma oficial es un documento público, elaborado por consenso, de acuerdo con un procedimiento establecido con el respaldo de un organismo reconocido. En España este organismo es la Asociación Española de Normalización (AENOR).
ORGANISMOS E INSTITUCIONES RELACIONADOS CON LA ESTANDARIZACIÓN DE LA HISTORIA CLÍNICA ELECTRÓNICA
Los temas de estandarización han cobrado mayor importancia y se están volviendo más complejos con la globalización de la economía y la liberalización de los mercados.
ISO es la organización de alcance mundial en la que opera el Comité ISO TC215. En Europa la autoridad es CEN (Comité Europeo de Normalización) en el que participan los organismos nacionales como es el caso de AENOR en España.
9.1 EL NUEVO ESTÁNDAR CEN TC251 (PRENV 13606-1)
En este estándar no se intenta especificar la arquitectura interna o el diseño de la base de datos de un sistema de HCE. Tampoco tiene como fin prescribir las clases de aplicaciones clínicas que podrían solicitar o aportar datos a la HCE en sitios, dominios, o especialidades concretas. Por esta razón, el modelo de información propuesto se denomina “Extracto de HCE” y se podría utilizar para definir un mensaje, un documento o esquema XML, o una interfaz de objeto.
REQUISITOS
De acuerdo con las investigaciones, la experiencia práctica y las demandas de los usuarios, se ha entendido que una arquitectura de información de HCE debe incluir requisitos para:
-
Capturar fielmente el significado original pretendido por el autor de un registro o un conjunto de entradas.
-
Facilitar un marco apropiado a las necesidades de los profesionales y las organizaciones para analizar e interpretar las HCEs sobre una base individual o poblacional.
-
Incorporar los instrumentos médico-legales necesarios para soportar la comunicación segura y relevante de elementos de la HCE entre profesionales trabajando en el mismo o en diferentes lugares.
9.2. HL7 (HEALTH LEVEL 7)
-
HL7 es una organización enfocada al desarrollo de especificaciones de mensajería en el “nivel de aplicación” (nivel 7 del modelo OSI) entre sistemas de información sanitaria, pero también en otras áreas como documentos clínicos y soporte a la decisión.
-
La “versión 2.x” de estándares de mensajes está muy difundido, típicamente para sistemas de información dentro del mismo hospital, entre hospitales y laboratorios externos.
La Arquitectura de Documento Clínico (CDA) de HL7 es un modelo genérico para la comunicación de documentos clínicos.. Algunos lo contemplan como el equivalente HL7 de una arquitectura de historia clínica electrónica.
OTROS TIPOS DE ESTÁNDARES RELACIONADOS CON LA HISTORIA CLÍNICA ELECTRÓNICA
Los sistemas de clasificación y codificación: Son un campo muy amplio y complejo, y además en permanente evolución. Clásicamente se ha distinguido entre nomenclaturas (SNOMED), clasificaciones (como la Clasificación Internacional de Enfermedades de la OMS), los tesauros o lenguajes controlados (como el Medical Subject Headings MeSH de la National Library of Medicine), los glosarios, y los agrupadores (GRDs).
9.3.SNOMED
En su última versión SNOMED RT (Terminology Reference) con más de 190.000 términos, supera el ámbito de la codificación patológica para tomar un alcance de ámbito clínico mucho más amplio y de gran interés para la historia clínica electrónica1. SNOMED
SNOMED es una estructura de codificación y está ampliamente aceptada para describir los resultados de pruebas clínicas. Tiene una estructura de codificación multi-axial, lo que le confiere una mayor especificidad que otros tipos de codificación dándole un considerable valor para fines clínicos. SNOMED está coordinando su desarrollo actual-mente con otras organizaciones de estandarización como HL7 DICOM. SNOMED es un candidato firme para convertirse en la nomenclatura estándar para sistemas de HCE.
9.4.DICOM:ESTÁNDAR PARA COMUNICACIÓN DE IMÁGENES DIAGNÓSTICAS.
DICOM define los estándares de comunicaciones y formatos de mensajes para imágenes diagnósticas y terapéuticas. DICOM está soportado por la mayoría de fabricantes de equipamiento radiológico y de PACS (Picture Archiving and Communications Systems).
El estándar se ha desarrollado originalmente con el foco en imágenes diagnósticas tal como se practica en departamentos de Radiología y disciplinas asociadas, pero se puede utilizar también para el intercambio de imágenes en otros entornos clínicos.
El estándar DICOM está diseñado para el intercambio de información digital entre equipos de imágenes médicas. No obstante este tipo de equipos puede interoperar con otros dispositivos médicos, por lo que el alcance del estándar se solapa con otras áreas de informática médica.
10. INTEROPERABILIDAD DE LA HISTORIA CLÍNICA ELECTRÓNICA
-
La HCE no es repositorio de datos de pacientes para uso individual.
-
Está concebida como un sistema que permita la asistencia en diferentes centros sanitarios.
-
Debe aportar elementos que permitan la toma de decisiones con la menor incertidumbre posible.
-
Supone que puedan interactuar los diferentes sistemas lo que necesita normalización de la información.
11.ONTOLOGÍAS
-
Se puede definir una ontología como un conjunto de términos de interés en un dominio de información y las relaciones que existen entre ellos.
-
Cada vez son más empleadas en otros campos, como la integración inteligente de información, los sistemas de información cooperativos, la extracción de información. Esto es debido principalmente a la promesa que ofrecen: un entendimiento compartido de algún domino que puede ser comunicado entre personas y máquinas.
-
Debido a la complejidad del dominio de la información sanitaria no resulta extraño que haya un gran interés por el desarrollo de ontologías en el ámbito médico. En este sentido, el principal problema es conseguir una comunicación no ambigua de conceptos médicos detallados y complejos.
-
Cada vez existen más lenguajes y herramientas para la especificación y gestión de ontologías.
11.1.CARACTERÍSTICAS:
-
Conceptual: modelo abstracto de un fenómeno del mundo real el cual identifica los conceptos relevantes de ese fenómeno.
-
Formal: las ontologías deben ser compresibles por las máquinas y no únicamente por humanos.
-
Explícita: los tipos de conceptos usados y las restricciones sobre su uso se definen explícitamente.
-
Compartida: conocimiento consensuado y no privado.
12. LENGUAJES DOCUMENTALES Y LA HISTORIA CLÍNICA
En la literatura científica hay diversas denominaciones para referirse a las herramientas para procesar la información terminológica, como terminología médica, nomenclaturas, vocabularios controlados y sistemas de clasificación y de codificación.
El personal sanitario utiliza un vocabulario particular, que se conoce como terminología médica, para facilitar la comunicación con otros profesionales sanitarios. Aunque el lenguaje médico busca objetividad y precisión, participa también de ciertas ambigüedades del lenguaje natural. Las nomenclaturas son un intento de evitar las dificultades que plantean las imprecisiones del lenguaje médico. En la práctica clínica, los criterios de clasificación que interesan son los que permiten definir un pronóstico y el tipo de tratamiento que se debe aplicar.
Las ambigüedades del lenguaje médico dificultan también su función como herramienta para la recuperación de información. Por ello, en los sistemas de información médica se ha recurrido a la utilización de lenguajes artificiales normalizados llamados por los documentalistas lenguajes de indización. Este lenguaje incluye normalmente códigos para identificar los términos, así como categorías de conceptos para su procesamiento por medios informáticos, pero los códigos son meras etiquetas y lo importante en los lenguajes documentales es su estructuración de acuerdo con criterios conceptuales.
La elección de un lenguaje documental u otro depende de la finalidad del sistema de información; en medicina es importante la información estadística, por lo que se utilizan más las clasificaciones. En información sanitaria se utiliza de manera universal la Clasificación Internacional de Enfermedades, que es la referencia para todos los que quieren información sobre la distribución demográfica de las enfermedades y las causas de muerte, y desde la sexta revisión clasifica también la morbilidad.
En la actualidad hay 2 proyectos terminológicos, con fuerte respaldo económico, cuya finalidad es convertirse en lenguajes documentales de referencia en medicina para uso en soporte electrónico. Se trata de UMSL (Unified Medical Language System) y de SNOMED-CT (Systematized Nomenclature of Medicine. Clinical Terms).
12.1. UMLS
Es una compilación de los lenguajes documentales más importantes de uso en medicina y se basa en correlaciones conceptuales entre ellos. Nace como respuesta a la constatación de que la existencia de múltiples vocabularios en sistemas diferentes es un obstáculo para su integración y como mecanismo para facilitar el acceso a diferentes aplicaciones por parte de un mismo usuario (de manera que un médico pueda moverse sin dificultad entre una historia clínica informatizada, bases de datos bibliográficas y un sistema de ayuda para la decisión clínica).
12.2. SNOMED-CT
Es el fruto de la convergencia de dos lenguajes documentales de tipo composicional, pensados específicamente para su uso en un entorno de historia clínica informatizada. SNOMED-RT (Referente Terminology) y la tercera versión de los clinical terms del National Health Service, contienen correlaciones conceptuales con las categorías de la CIE-10 y la CIE.9-MC, incorpora LOINC (Logical Observation identifier names and codes), una nomenclatura normalizada de libre acceso para determinaciones analíticas de laboratorio y permite realizar vías clínicas.
13. PERSPECTIVAS DE FUTURO
En el momento actual se está aplicando las TIC a esquemas clásicos del manejo de información. La HSE se verá favorecida por la incorporación de nuevos dispositivos y de tecnologías de reconocimiento de voz y de escritura manual. También Internet se incorporará con mayor importancia a la HSE al facilitar la interacción con todos los ámbitos, en especial el social, influyendo en la recogida y presentación de los datos.
La tendencia para el futuro será la compilación de los diferentes lenguajes documentales que permitan al profesional no sólo navegar a través de la historia clínica, sino también acceder a bases de datos bibliográficos y herramientas de ayuda para la toma de decisiones.
BIBLIOGRAFÍA
-
LA HISTORIA CLÍNICA ELECTRÓNICA
Emilio González Cocina y Francisco Pérez Torres.
Unidad de Cardiología. Hospital Costa del Sol. Marbella. Málaga. España.
Servicio de Coordinación de Sistemas de Información. Servicio Andaluz de Salud. Sevilla. España.
Rev. Esp. Cardiol 2007; 7: 37 - 46
ISSN : 1579-2242
http://www.revespcardiol.org
-
INFORMES SEIS
http//www.conganat.org/seis/informes/2003/PDF/CAPITULO1.pdf
http//www.conganat.org/seis/informes/2003/PDF/CAPITULO7.pdf
-
Documento PowerPoint “Historia Clínica Electrónica” de F.J. Rivas Flores
DOCUMENTACIÓN SANITARIA
~ 13 ~
DOCUMENTACIÓN SANITARIA
Descargar
| Enviado por: | Rata |
| Idioma: | castellano |
| País: | España |
