Salud
Dolor lumbar
UNIVERSDAD DE LA FRONTERA
FACULTAD DE MEDICINA
KINESIOLOGIA
Octavo informe teórico, practica profesional
controlada Atención Secundaria.
Agosto 2002.
-
LA COLUMNA VERTEBRAL:
La espalda tiene que ser lo suficientemente rígida como para ofrecer protección y soporte a los órganos internos y alojar la columna vertebral, que es la principal vía del sistema nervioso que une el cerebro con el cuerpo. La columna vertebral es flexible en determinados tramos y rígida en otros. Está compuesta por vértebras que albergan el disco intervertebral.
La región superior de la columna está formada por siete vértebras cervicales. Las doce vértebras siguientes corresponden a las vértebras dorsales. Las últimas cinco vértebras son las lumbares, en total son 33 vértebras : 24 de las cuales son móviles, las otras se encuentran unidas formando los huesos del sacro y el coxis. Las vértebras totalizan el 75% de la longitud de la columna. El resto está constituido por discos, almohadillas fibrosas intercaladas entre las vértebras que dejan espacio a los nervios para ramificarse desde la espina dorsal hasta los puntos superficiales del cuerpo.
El cuerpo vertebral es una estructura compacta y muy resistente sobre la cual se descarga la mayor parte de la presión. Esta colocado en la región anterior de la columna en contacto con las viseras. A partir de allí salen dos arcos que dejan un agujero central que formara el canal dentro del cual esta contenida la medula espinal.
La parte posterior de una vértebra puede tocarse a través de la piel en la espalda: es la apófisis espinosa, poseen prolongaciones que se ponen en contacto con las vértebras superior e inferior a ella, mediante articulaciones que les permiten tener cierto grado de movilidad.
No todas las vértebras son iguales. En particular las dos primeras, ubicadas en el cuello, presentan características que les son propias. Estas se llaman atlas y axis y tienen la gran peculiaridad de poseer una articulación complementaria que les permite articularse de manera singular con la base del cráneo, dándole una movilidad excepcional. Esto se refleja en la posibilidad de hacer rotaciones de la cabeza hasta 360° .
Dos cuerpos vertebrales que están separados por el disco intervertebral forman la Unidad Funcional de la columna, que es la parte de la columna que soporta el peso, sostiene el cuerpo y permite los movimientos de flexión y extensión, de inclinación (torsión) y de giro (rotación).
-
El DISCO INTERVERTEBRAL:
Es un amortiguador que mantiene a las vértebras separadas y las previene de las cargas de la columna y permite a las unidades vertebrales moverse hacia adelante (flexión), hacia atrás (extensión) y a los lados (flexión lateral. El disco está formado por una capa externa denominada anillo fibroso y una parte central llamada núcleo pulposo y contiene el 88% de agua en forma de masa gelatinosa. Esta masa gelatinosa tiene muchas fibras que están situadas alrededor del anillo para reforzarlo. Estas fibras rodean el núcleo que es la parte central del disco y están dispuestas en capas, de modo que la primera cruza en dirección oblicua de una vértebra a otra. La siguiente capa de fibras, cruza de una vértebra en dirección contraria, lo que hace que estas fibras se encuentren y entrelacen. Esta disposición de las fibras da resistencia al anillo del disco, permitiendo el movimiento de las vértebras en cualquier dirección. Pueden estirarse bastante para permitir la flexión sin desgarrarse.
El núcleo está situado en el centro del disco, se mueve en todas las direcciones; en conexión con el anillo fibroso actúa como un colchón de agua. Debido a ello, en las fuerzas estáticas y dinámicas se distribuyen de manera uniforme por toda la sección transversal del cuerpo vertebral.
Existen dos factores que tienen una importancia decisiva para la capacidad funcional del disco intervertebral. El primero es la situación metabólica. Los discos intervertebrales no poseen un sistema vascular propio. Se nutren únicamente a través de la difusión, es decir, por la entrada y salida de fluidos de los tejidos próximos. Este proceso existe incluso con el menor movimiento entre los segmentos de movimiento individuales. Las implicaciones que esto tiene para una postura sentada sana son evidentes: una postura sentada rígida sin cambios ejerce un efecto negativo en el metabolismo de los discos intervertebrales.
-
MEDULA ESPINAL Y NERVIOS:
Además de servir de soporte, la columna vertebral cumple una importante labor de protección de la médula espinal, cordón nervioso que distribuye la información y órdenes emanadas del cerebro y recibe a su vez las sensaciones provenientes de todo el cuerpo. La médula espinal está situada en un canal central que forman las vértebras el cual la protege desde su nacimiento hasta el lugar donde termina.
A lo largo de la columna, la médula - que mide más de un metro de longitud - va dando ramificaciones que se conocen como nervios, los cuales se distribuyen por diferentes segmentos del cuerpo de acuerdo con un patrón determinado.
La medula espinal además de controlar toda la sensibilidad y la capacidad motriz del cuerpo, se encarga también de manejar la información que permite controlar funciones básicas como la defecación o la capacidad para orinar
-
LOS LIGAMENTOS INTERVERTEBRALES:
Los ligamentos vertebrales comunes están situados a todo lo largo de la columna vertebral y tienen la función de conectar entre sí a las unidades funcionales.
El ligamento vertebral común anterior está situado en la parte anterior de la columna y el ligamento vertebral común posterior se localiza detrás de los cuerpos vertebrales, Los ligamentos vertebrales comunes también reciben el nombre de ligamentos longitudinales. Se insertan en las vértebras colocados uno arriba del otro. Tienen la función de limitar la flexión de dos cuerpos vertebrales adyacentes ya que su alargamiento es restringido. Solo se alargan hasta cierto grado y si hay un mayor estiramiento se desgarran. Cubren el disco intervertebral y forman su capa externa.
La presión en el interior del disco mantiene separadas a las vértebras y puesto que la presión del disco también se dirige hacia fuera, las fibras de los ligamentos quedan en tensión. Cuando los ligamentos se tensan, la columna se estabiliza. Si la presión del núcleo disminuye, las vértebras se aproximan y los ligamentos se relajan. Los ligamentos longitudinales contienen nervios que conducen la sensación de dolor y es por ello que cuando estos nervios se lesionan o irritan percibimos dolor.
Los ligamentos interespinosos se insertan en las apófisis espinosas de dos vértebras adyacentes. Hacen que la columna se flexione hacia delante y solo hasta el grado que lo permitan esos ligamentos.
-
MÚSCULOS:
La musculatura del tronco no sólo desempeña la función de permitir los movimientos en las secciones individuales de la columna vertebral. Además mantiene la columna en una posición erguida para poder soportar la aplicación de cargas axiales, es decir, cargas aplicadas en la dirección de los cuerpos vertebrales. Si estos grupos de músculos no desempeñan su papel de sustentación de manera adecuada, la columna vertebral "colgará literalmente de sus ligamentos" y estará expuesta a un esfuerzo de flexión.
-
CAUSAS DE PRODUCCION DEL LUMBAGO:
Las posibles causas del lumbago son múltiples, pero en general se pueden dividir en 2 grandes grupos:
causas de origen mecánico
B) causas inflamatorias.
A) Causas de origen mecánico: Son las más frecuentes y radican en alteraciones de la mecánica y estática, de las estructuras que forman la columna lumbar. Así, la degeneración del disco vertebral, la aparición de artrosis en las vértebras lumbares ("desgaste de las articulaciones"), la existencia de osteoporosis importante ("descalcificación vertebral"), o de una musculatura lumbar atrófica o una escoliosis (alteración de las curvaturas normales de la columna, que origina una desviación lateral), son entre otras, causas frecuentes de dolor lumbar. Esto se debe a que estas anomalías originan una alteración de la estética normal de la columna o exponen a las vértebras a soportar un peso excesivo y en malas condiciones.
El lumbago producido por causas mecánicas, sea agudo o crónico, tiene algunas características muy particulares:
-
Empeora al estar mucho tiempo de pie o cuando se mantienen posturas incorrectas de forma prolongada.
-
Cualquier actitud que sobrecargue la columna lo aumenta, y en general se alivia o desaparece por completo al tumbarse en la cama.
B) Causas de origen inflamatorio: Las causas de origen inflamatorio tienen su origen en determinadas enfermedades que producen una inflamación de las vértebras, de los tendones o de las articulaciones próximas. La enfermedad más conocida es la espondilitis anquilosante. Otras causas no estrictamente inflamatorias pero que se podrían encuadrar en este apartado, será el lumbago producido por infecciones o tumores. Afortunadamente muy poco frecuentes, si se comparan con la incidencia real del lumbago. El dolor tiene unas características muy diferentes al lumbago mecánico:
-
Aparece generalmente por la noche, de madrugada y despierta a la persona.
-
Con frecuencia le obliga a levantarse de la cama.
-
La actividad diaria en lugar de empeorar el dolor, lo mejora y a veces lo hace desaparecer.
CAUSAS MAS FRECUENTES DEL DOLOR DE ESPALDA
Hernia discal: El núcleo del disco intervertebral puede ir sufriendo degeneración por lo que resiste menos al esfuerzo continuado del peso y la fricción. Con el tiempo la composición del disco se modifica y su porción central va haciéndose más fibrosa y con menor contenido de liquido (por tanto pierde flexibilidad) y puede moverse hacia atrás, empujando por la fuerza de tracción de la columna.
A medida que este disco (o una parte de el) va corriendo hacia atrás puede hacer presión sobre las estructuras nerviosas que ocupan el canal en que se aloja la medula espinal llegando a producir incapacidad para algunos movimientos y trastornos en la en las extremidades inferiores.
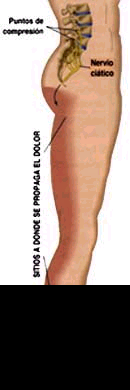
La anormalidad más corriente es el pinzamiento de los nervios que van saliendo por los foramenes intervertebrales, lo que además de la incapacidad progresiva para reconocer la sensibilidad conduce a la aparición de dolores similares a picada o ardor que desde la parte inferior de la espalda o los glúteos, se transmiten hacia la pierna.
El problema de la herniación de los discos intervertebrales es más común en personas de edad avanzada, quizá por lasmodificaciones que va sufriendo el disco con el envejecimiento, pero también puede presentarse entre los jóvenes.
Para su identificación el médico evalua la fuerza, los movimientos, la sensibilidad y los reflejos del paciente, que en ocasiones deben complementarse con estudios radiológicos. Estos van desde radiografías convencionales hasta exámenes más sofisticados como la tomografía axial, la resonancia y los estudios del canal medular, en situaciones en las que el daño neurológico es severo o avanzado. Para definir mejor si hay pinzamientos y daño de los nervios puede ser necesario estudiar la actividad eléctrica de estos y de los músculos que mantienen funcionando, con exámenes como la electromiografía.
Alteraciones en la curvatura de la columna: La columna vertebral de la persona sana tiene una estructura ligeramente curvada, que semeja una letra S estilizada. Si se exagera estas curvas o si se modifica su sentido puede aparecer dolor persistente y, en ocasiones, rebelde al tratamiento.
El ejemplo más común de esto es la hiperlordosis, en este caso la columna se dirigirá en exceso hacia delante lo que genera espasmos y contracturas de los músculos vecinos y lentamente va alterando la distribución del peso entre las vértebras. El dolor es la consecuencia lógica de esta alteración de la postura. Este aumento de la lordosis puede ser favorecido por la obesidad y el incremento de la cantidad de grasa abdominal, que lleva a que los músculos de la pared abdominal sean más flácidos y no contribuyan al apoyo de la columna vertebral. Se crea, entonces, una fuerza continua hacia delante sobre las vértebras de la región lumbar. Este mismo problema puede sobrevenir cuando se mantienen posturas viciosas en el trabajo o en el hogar.
La exageración de las demás curvas de la columna (cifosis torácica, que puede llevar a un aspecto jorobado) es de desarrollo más lento y las personas suelen acostumbrarse a ella, con lo que los músculos y las estructuras nerviosas no sufren daño importante. De cualquier manera, puede ser también causa de dolor, al continuar el desgaste de los cuerpos vertebrales.
Si la columna se desvía hacia uno de los lados de la espalda se esta en presencia de la escoliosis, una anormalidad que causa problemas a todos los niveles de la espalda, pues afecta tanto los músculos como los ligamentos y las vértebras. Los miembros inferiores también se ven alterados pues participan en los cambios de posición que la persona debe desarrollar para mantener el equilibrio y la postura erguida. La escoliosis puede deberse a mala posición o a defectos que se han presentado desde el nacimiento o en edades muy tempranas que debilitan parte de los músculos o hacen que la longitud de una pierna sea diferente de la otra. Para mantener el equilibrio debe balancearse el cuerpo hacia un lado. En la escoliosis, la carga y el peso se distribuyen de manera desigual y hay desgaste exagerado de algunos segmentos de las vértebras, estiramiento de unos músculos y necesidad de contraer en mayor grado los del otro lado y tensión sobre los ligamentos. Lógicamente habrá dolor persistente y a más largo plazo daño irreversible del sistema osteomuscular y del delicado tejido nervioso vecino a el, o que corre por el canal de la medula espinal. Este problema puede presentarse a cualquier edad pero los médicos siempre lo buscan en personas jóvenes que desarrollan fatigabilidad con el esfuerzo, en quienes desarrollan malas posturas o en adolescentes con dolor de espalda que no se han explicado por problemas corrientes.
Dolor de espalda por osteoporosis en ancianos: La "desmineralización" ósea, término con el que suele describirse la perdida progresiva del calcio (principal mineral componente del hueso) es un fenómeno que comienza desde la edad adulta pero a una velocidad muy baja, que no se nota casi y que no genera síntomas. La Osteoporosis se acelera con la edad especialmente en las mujeres, por que disminuye la cantidad de hormonas sexuales encargadas de mantener el hueso sano. Cuando el hueso pierde calcio disminuye su fortaleza y resistencia y no resiste el esfuerzo y, en casos más avanzados, el mismo peso de la estructura corporal. Se puede presentar, entonces, fracturas de las vértebras sin sufrir traumatismo, casi estando en reposo (fracturas espontaneas) o ante exigencias mínimas. Muchas fracturas relacionadas con la Osteoporosis no alcanzan a sentirse, pero de todos modos van deformando la columna (hay joroba y se pierde estatura) y modifican la tensión de los músculos lo que genera dolor. Las fracturas más severas son más dolorosas y pueden ser muy incapacitantes. Mantener una dienta rica en calcio y la actividad física moderada son dos de las estrategias para prevenir este problema.
Lesiones traumáticas: El esfuerzo exagerado puede causar desgarro de músculos y ligamentos, aunque no se comprometa la.estructura ósea de la columna ni la delicada red nerviosa que esta debe proteger. Esta situación es muy conocida y suele limitarse a una esguince o estiramiento de músculos y ligamentos que puede manifestarse ya sea inmediatamente, lo que obliga a detener el ejercicio, o al día siguiente del esfuerzo, cuando se acompaña de contracción dolorosa de los músculos.
El tipo más grave y temible de dolor de espalda debido a traumatismos es el de lesión por estiramiento brusco hacia delante y hacia tras de la columna, conocida como lesión de aceleración y desaceleración o de latigazo. El dolor y la perdida de función neurológica son la consecuencia directa de esta lesión. La severidad de ella puede ser variable y debe siempre evaluarse en caso de cualquier accidente.
-
LUMBAGO CRÓNICO (REGIÓN SACROLUMBAR L4 - L5 * L5 - S1):
El lumbago Crónico se caracteriza por un dolor difuso, no agudo, con predominio, en ocasiones, unilateral. Este dolor puede ser continuo e invariable, intermitente, o acentuado en ciertas posiciones (sentado, de pie, acostado, en flexión anterior), puede acentuarse por la noche con la fatiga o por la mañana al levantare, se prolonga por más de 6 semanas.
A veces es la continuación de un lumbago agudo que no ha curado del todo, y la mayoría de la veces, aparece de forma lenta y progresiva, sin una causa concreta que lo desencadene. No hay actitud antálgica, y prácticamente nada de impotencia funcional; todos los
movimientos son posibles y completos; solamente la anteflexión y elevación de la pierna (LASÉGUE) provocan una acentuación moderada del dolor (signo por otro lado inconstante, cuya ausencia habla en favor de una lumbalgia de origen psíquico). El dolor se genera con la mantención de posiciones estáticas prolongadas, llegando a ser intolerables en ocasiones.
-
Se pueden distinguir dos formas etiológicas:
-
El lumbago puro, de aparición insidiosa, produciendo, en general, un desequilibrio estatodinámico del la columna.
-
El lumbago residual, como continuación a un accidente discal agudo (lumbago o ciática).
-
Factores de Riesgo:
-
Sobrepeso, por el aumento de carga que conlleva para la columna vertebral.
-
Alta estatura: el dolor de espalda es más frecuente entre quienes son más altos, por el aumento de carga sobre la columna vertebral
-
Flexo-extensión repetida de la columna: Probablemente el principal mecanismo sea el aumento de la presión que se produce en el interior del disco intervertebral al flexionar la columna. Sí en ese momento se carga peso y se endereza la columna, la presión en la parte posterior del disco se incrementa tanto que puede físurarlo o romperlo, produciendo una hernia discal. Ese proceso puede ocurrir de una vez, si el esfuerzo es intenso, pero suele producirse por un mecanismo de acumulación; cada flexión inadecuada va aumentando el impacto del núcleo pulposo en el anillo del disco, erosionándola hasta fisurarla o romperla.Además del disco, también la musculatura se sobrecarga al mantenerse inclinado hacía adelante. Esa postura se mantiene esencialmente por la tensión controlada de la musculatura paravertebral, glútea e isquiotíbial, que impide que el cuerpo caiga hacia adelante. Cuanto mayor es el ángulo de flexión, mayor el esfuerzo que debe realizar la musculatura lumbar y menor el número de segmentos que lo hacen.
-
Torsión o rotación de la columna. Por la forma de las vértebras, la columna cervical puede rotar más que la dorsal, y ésta más que la lumbar. Probablemente, la repetición de rotaciones excesivas en la columna lumbar puede sobrecargar la articulación facetaria y la musculatura, e incluso tal vez también el disco, especialmente si se hace cargando peso.
-
Esfuerzos, por un mecanismo de sobrecarga, y especialmente si se realizan en posturas de flexo-extensión o rotación. Un esfuerzo muy intenso puede provocar dolor de espalda. Si la musculatura es muy potente, se lesiona antes que el disco intervertebral. En ese caso el dolor provocado por la lesión muscular dolorosa pero benigna y que suele resolverse por sí misma en unos días, evita que se mantenga el esfuerzo y protege el disco intervertebral. Sí la musculatura no es suficientemente potente, el disco intervertebral puede lesionarse a la vez que la musculatura. La repetición de esfuerzos excesivos, aunque no tremendamente intensos, puede provocar dolor de espalda por la acumulación de pequeñas lesiones en el disco intervertebral, la articulación facetaria o la musculatura.
-
La adopción de posturas inadecuadas puede sobrecargar la musculatura o las estructuras de la columna vertebral. Si las posturas inadecuadas se mantienen suficiente tiempo o se repiten con frecuencia pueden causar dolor de espalda por un mecanismo de sobrecarga aunque no conlleven cargar peso.
-
Vibraciones: La vibración conlleva acortamiento y alargamiento rápido de la musculatura, lo que podría facilitar su contractura, aumenta cíclica y rápidamente la carga en el disco íntervertebral y la articulación facetaria, provoca directamente la activación de las fibras nerviosas transmisoras del dolor en el ganglio espinal.
-
Falta de potencia, resistencia o entrenamiento de la musculatura de la espalda: Sí la musculatura es potente y armónica, el reparto del peso es correcto y se disminuye el riesgo de padecer contracturas o sobrecargas musculares. Cuanto mayor es la potencia y resistencia muscular, mayor es la resistencia estructural a la carga. En condiciones normales, la musculatura duele antes que las demás estructuras de la espalda, de forma que alerta de su posible lesión. Si la musculatura es poco potente, ese mecanismo no funciona eficazmente.
Cuando la musculatura está poco entrenada se adoptan posturas incorrectas inconcientemente.
-
Sedentarismo: El mantenimiento prolongado de la postura de sentado conlleva la pérdida de fuerza de la musculatura abdominal y paravertebral, lo que expone la espalda a que pequeñas sobrecargas por esfuerzos o posturas causen dolor. El mantenimiento de esa postura, especialmente cuando no se adopta adecuadamente, incrementa notablemente la presión en el disco intervertebral, facilitando su degeneración o lesión.
-
Haber padecido episodios previos de dolor de espalda. Quienes padecen una crisis suelen tener uno o varios factores de riesgo, relacionados con su tipo de vida o características propias, es probable que esos factores de riesgo sigan exponiéndoles a nuevos episodios.
El dolor de espalda provoca la contractura del músculo mediante un mecanismo neurológico, y que el músculo recibe menos riego sanguíneo mientras está contracturado. Eso puede facilitar que vuelva a contracturarse en el futuro y provoque nuevas crisis de dolor, si el dolor de espalda limita la actividad durante cierto tiempo, aparece fácilmente una atrofia de la musculatura, la que puede hacer más vulnerable la columna y dificultar que se adopten correctamente las posturas lo que a su vez puede aumentar el riesgo de padecer nuevos episodios dolorosos.
-
Tabaquismo: Aunque los estudios coincidan en señalar que el dolor de espalda es más frecuente entre fumadores que entre no fumadores, durante mucho tiempo se cuestionó la influencia del tabaco porque no se conocía el mecanismo que pudiera explicarlo. Se atribuía a que los fumadores suelen hacer trabajos físicos con mayor frecuencia, al ser de un nivel sociocultural inferior al de los no fumadores. Sin embargo, los estudios científicos han demostrado que el efecto nocivo del tabaco sobre el riesgo de padecer dolor de espalda se mantiene con independencia del nivel sociocultural, y su influencia se intenta explicar por:
La irrigación del disco intervertebral. Ya en condiciones normales, en un sano, el núcleo pulposo no tiene irrigación y la envuelta fibrosa recibe poca sangre. En el fumador, la circulación es peor y podría empeorar todavía más la irrigación de la envuelta fibrosa, lo que podría acelerar su degeneración o facilitar su lesión.
La tos: El fumador suele toser más que el no fumador. La tos aumenta la presión en el disco intervertebral y lo somete a vibración, lo que aumenta su riesgo de degeneración o lesión.
La musculatura. Los fumadores suelen estar en peor forma física que los no fumadores, y tener menor y peor musculatura, lo que podría facilitar la sobrecarga de las estructuras vertebrales y la aparición de dolor de espalda.
-
Estrés: El estrés puede alterar la percepción del dolor, haciendo más fácil percibirlo.
Se acepta que el estrés puede provocar el aumento del tono muscular y facilitar la aparición de contracturas.
-
TRATAMIENTO:
Como en todas las álgias vertebrales, es necesario asociar manipulaciones y gimnasia, aunque parece que en el lumbago crónico, especialmente en su forma pura (no precedida de algia aguda), los ejercicios es la parte más importante del tratamiento.
-
Manipulaciones: Dan en ocasiones resultados espectaculares (lumbalgias antiguas de siete a diez años que desaparecen con una sola sesión), pero no obstante estos resultados deben ser considerados como excepcionales. En general, el tratamiento se presenta largo y difícil.
Cuando no existen movimientos dolorosos precisos, el sentido y la orientación de las maniobras son difíciles de determinar. La maniobra puede ser entonces bilateral, terminando con preferencia del lado que parezca ser más favorable.
En las hiperlordosis, manipular preferentemente con flexión asociada, y las cifosis lumbares en extensión.
-
Ejercicios: Existen dos modalidades de ejercicios, Los Ejercicios de Williams (en Flexión) y Mckenzie (en Extensión) En general, los ejercicios de la extensión pueden causar el daño adicional en pacientes con Espondilolisissis, Espondilolistesis y disfunción facetaria, con la posibilidad de aplastar el ligamento interspinoso). Los ejercicios de flexión se deben evitar en pacientes con herniación aguda del disco intervertebral.
-
LUMBAGO AGUDO (REGIÓN SACROLUMBAR L4-L5 * L5-S1):
Aparece generalmente al agacharse para coger un peso aunque otras veces sin motivo aparente. Generalmente se inicia tras notarse un "chasquido" en la zona lumbar y se sigue de un intenso dolor en esa zona, que impide a la persona afectada enderezarse y caminar, casi siempre en un movimiento de flexión, al iniciar el enderezamiento después de la flexión, en ocasiones, en un esfuerzo, pero a veces también en una simple flexión sin carga, con ligera torsión (el caso es bastante frecuente en las recidivas y se produce con preferencia por la mañana «en frío»). Las causas exactas de este cuadro no están bien aclaradas. Parece evidente que existe un componente de contractura y distensión muscular y ligamentosa, que es el que en principio origina el dolor. La persona que lo ha padecido debe tener en cuenta que estará expuesta a padecer un cuadro similar en el futuro y no siempre desencadenado por el mismo mecanismo.
Frecuentemente presentan actitud antálgica, en cifosis lumbar (con flexión de las rodillas en ocasiones), escoliosis lumbar con inclinación de tronco sobre el lado y relieve de la cadera opuesta, o en cifoescoliosis. Esta escoliosis antálgica se acompaña siempre de una rotación marcada y de una contractura intensa de las masas lumbares. La anteflexión es, en general, dolorosa y a menudo limitada. El signo de Laségue (dolor a la elevación pasiva de la pierna extendida, en decúbito supino) es variable. Raramente inexistente, puede variar desde algunos grados a los noventa, según los casos.
-
Evolución: El lumbago agudo desaparece ocasionalmente en algunos días (cuatro a ocho) con o sin tratamiento, pero puede aparecer nuevamente en forma inesperada como lumbociática o ciática.
A menudo, sin embargo, persiste a pesar de los tratamientos médicos, evoluciona a veces en lumbociática o en ciática, o se atenúa para transformarse en lumbalgia crónica con paroxismos más o menos dolorosos.
-
Tratamiento: El tratamiento es idéntico al de la lumbalgia crónica, con la diferencia de que aquí la manipulación vertebral es el elemento esencial, mientras que a la gimnasia le queda el papel de la consolidación.
-
Manipulaciones: Suelen dar un resultado inmediato (tanto más cuanto más reciente sea el accidente). En ocasiones los resultados no son visibles hasta al cabo de un tiempo (uno a tres días), pasando a veces por una fase dolorosa. La actitud antálgica en cifosis desaparece a veces inmediatamente, mientras que la escoliosis antálgica puede persistir algunos días aun después de la desaparición del dolor.
Si no se obtiene un resultado completo en la primera sesión, es normal que lo sea en tres o cuatro sesiones. La lunibalgia residual después del tratamiento manipulativo es excepcional, y será tratada con ejercicios.
La elongación vertebral mediante tracción parece poco eficaz en los lumbagos agudos, en ocasiones aumenta el dolor.
-
Ejercicios: No es imprescindible en un primer lumbago simple de origen claramente traumático; no obstante, es preferible aconsejarla. Si apareciesen recidivas los ejercicios son fundamentales. Se puede empezar desde el principio, y en la medida que el dolor lo permita, con algunos ejercicios simples según la curvatura lumbar. Posteriormente el tratamiento es similar al del lumbago crónico. Debe ser proseguido durante largo tiempo, diariamente por el paciente, incluso después de la desaparición del dolor.
-
LUMBOCIÁTICA (REGIÓN SACROLUMBAR L4-L5 * L5-S1):
Se caracteriza por la difusión del dolor por la región glútea. Se presenta, en general, como un lumbago agudo, pero a veces también como una lumbalgia crónica.
Menos agudo normalmente que el lumbago puro, es, por el contrario, más tenaz, y raramente desaparece sin tratamiento. Es a menudo el signo precursor de una ciática.
-
TRATAMIENTO: Las manipulaciones son muy eficaces (bastan por lo común cinco o seis sesiones), excepto para la forma crónica, que necesita la adición de un tratamiento por el ejercicio frecuentemente prolongado.
El tratamiento manipulativo y por el ejercicio es idéntico al indicado para la lumbalgia crónica.
-
CIÁTICA (REGIÓN SACROLUMBAR L4-L5 * L5-S1):
Se caracteriza por la extensión del dolor al miembro inferior.
-
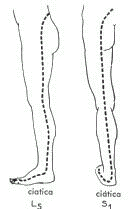
Signos clínicos:
El dolor puede afectar la totalidad del trayecto o solamente una parte:
-
Ciática alta, localizada por encima de la rodilla.
-
Ciática baja o «decapitada», en la cual el dolor aparece por debajo de la rodilla y en ocasiones solamente por encima del maléolo (en esta forma el dolor lumbar que a veces precede a la ciática puede desaparecer enteramente)
-
Ciática total, en la que el dolor se irradia desde los lomos al pie.
La ciática parece ser más grave (y la hernia tanto más caracterizada) cuanto más bajo o distal sea el dolor, siendo las fibras ciáticas más internas las correspondientes a la parte inferior.
La intensidad del dolor es variable, yendo de la ligera molestia, que permite una vida normal, a la crisis hiperálgica, con necesidad absoluta de meterse en la cama. El dolor puede ser constante, excitado o calmado por ciertos movimientos o posiciones, o exacerbarse en crisis agudas más o menos espaciadas.
El dolor, en general, es despertado por:
-
La presión del pie en el suelo, originando la dificultad de la marcha, claudicación e incluso la imposibilidad deambulatorio.
-
La elevación de la pierna extendida en, decúbito supino (signo de Laségue). El bloqueo doloroso puede producirse a partir de unos pocos grados hasta los noventa. Como en los lumbagos, el Lásegue puede ser, homólogo, cruzado o bilateral. Puede asimismo no ser doloroso, especialmente cuando empieza la regresión de la ciática, mas que al pasar por un cierto ángulo, a partir del cual el dolor desaparece. El signo de Lásegue positivo por debajo de los 30º impide la marcha.
-
La flexión anterior del tronco está limitada por el dolor en un ángulo variable entre algunos grados y los noventa.
-
La tos, el estornudo y a veces la defecación (signos inconstantes que abogan en favor de una hernia discal verdadera).
-
La presión sobre L4 ó L5 en decúbito prono. Este signo, es inconstante, faltando totalmente, en especial en las ciáticas bajas.
La actitud, antálgica es análoga a la del lumbago agudo. Puede ser homóloga o cruzada (siendo la, escoliosis homóloga más frecuente en las Ciáticas L5, y la cruzada en las ciáticas S1-
-
Signos vasomotores:
-
Hormigueos, que pueden producirse en todo el miembro inferior, pero la mayoría de las veces es localizado en la cara externa de la pierna.
-
Excepcionalmente edemas de tobillo y pierna, que pueden remontarse hasta la rodilla.
-
Signos neurológicos: Son inconstantes
-
Hipoestesia o hiperestesia local, (normalmente. en la cara externa de pierna y pie
Alteración de los reflejos (aquíleo o rotuliano, según la raíz comprimida SI. 6 L5. -
Clonus; Déficit motor (asentando en general en él territorio del ciático poplíteo externo: elevación de la punta del pie, más raramente en el tríceps rural).
-
Signos radiológicos: Son idénticos a los del lumbago. Su importancia es extremadamente variable y no parece tener ninguna relación con la intensidad y tenacidad del dolor ; se pueden encontrar ciáticas hiperálgicas sin signos radiológicos notables y, sin embargo, signos radiológicos muy importantes pueden ser absolutamente indoloros o acompañar una lumbalgia ligera y rápidamente curable.
-
TRATAMIENTO:
-
Manipulaciones vertebrales: Su eficacia es menos constante que en el lumbago agudo. Pero permite, reducir una buena parte de las ciáticas (50%). La maniobra no debe ser dolorosa; recordemos las dos leyes de Maigne «(no dolor» y «movimiento contrario»). Cuando la ciática está bien caracterizada, con una actitud antálgica muy definida, el sentido de las maniobras a practicar es muy fácil de determinar. Por ejemplo:
-
Elongación vertebral: Cuando el tratamiento manipulativo se hace esperar o queda incompleto, la elongación da muchas veces excelentes resultados, particularmente en las ciáticas hiperálgicas y bajas. Las crisis hiperálgicas desaparecen en ocasiones a la primera elongación y con mucha frecuencia a la tercera o cuarta.
En este caso, sin embargo (ciática hiperálgica), el resultado antálgico completo cuesta de obtener; después de una regresión rápida del dolor agudo, el dolor residual desaparece muy lentamente, siendo frecuente que una ligera molestia persista durante varios meses.
Como norma general, la elongación se hará en una posición de retroversión pélvica, es decir, con tracción predominante sobre su parte posterior en el eje del raquis. Por la misma razón interesa a menudo, en las elongaciones en decúbito supino poner las piernas en flexión y pies en el suelo; esta posición facilita al mismo tiempo la relajación del ciático.
Cuando el enfermo presenta una actitud antálgica importante en cifosis lumbar, esta actitud no le permite el decúbito supino. Este, como todo enderezamiento forzado de una actitud antálgica, estará contraindicado. La elongación puede entonces hacerse en posición de cifosis lumbar, con la región glútea elevada por cojín y tracción muy predominante de la parte posterior de la pelvis.
La tracción será siempre lenta y progresiva, la relajación más progresiva aún. En estas condiciones la elongación no debe ser jamás dolorosa, sino al contrario, un; alivio para el enfermo (a veces hay desaparición absoluta del dolor).
En la relajación, a pesar de las precauciones, se produce con bastante frecuencia, en las ciáticas hiperálgicas, una reacción dolorosa, a veces muy violenta, bien al finalizar la tracción, en el momento en que la relajación es completa, bien al ponerse el enfermo de pie.
Cuando esta reacción aparece es particularmente violenta en la primera sesión, atenuándose rápidamente en las siguientes, para desaparecer definitivamente a la tercera o cuarta.
El temblor de las piernas (y a veces de todo el cuerpo), con fibrilación muscular es una posible reacción post-elongadora.
En las ciáticas hiperálgicas muy agudas es interesante no cargar el disco antes de las cuarenta y ocho horas, prohibiendo, por tanto, toda posición de pie o sentado (a no ser que sean algunos segundos) antes de aquel tiempo; el enfermo será transportado acostado desde la mesa (a tal efecto se dispone una manta sobre la mesa de elongación y antes de-la misma) a la cama con un mínimo de desplazamientos.
-
Ejercicios: Es análoga a la descrita al tratar de lumbalgia y lumbago. Puede empezarse por algunos movimientos simples desde que las posibilidades funcionales lo permitan.
-
Ciática Crónica: Se denomina si a algunas ciáticas que presentan las características siguientes :
-
Dolor constante, aunque muy moderado, sin fases agudas, compatibles con una vida normal.
-
Pocas o ninguna limitación funcional.
-
Ninguno o pocos signos radiológicos.
-
Pueden persistir durante meses sin agravación, pero también sin sedación.
-
Refractarias o muy resistentes a todos los tratamientos, incluidas manipulaciones, elongaciones y ejercicios.
-
SINDROME DE LA COLA DE CABALLO:
Una hernia discal muy posterior y bastante voluminosa puede provocar una compresión, en el interior del canal raquídeo de los nervios de la cola de caballo. Es un cuadro que se caracteriza por una lumbalgia aguda acompañada de ciática bilateral, con debilidad motora progresiva, anestesia en silla de montar y afectación intestinal y/o miccional. Este cuadro puede ser producido por una hernia masiva y es quizá la única indicación quirúrgica urgente en los pacientes con lumbociática, dado que, la descompresión antes de las 48 horas mejora el estado neurológico de estos enfermos.
El síntoma más característico es una anestesia del periné. (raíces S3 a S6), llamada «anestesia en silla», asociándose en general alteraciones urinarias y de la defecación y muy frecuentemente, una ciática. Por ser esta compresión muy central, esta ciática se presenta muchas veces mal «Iateralizada», sea «en báscula», o sea bilateral, con cierto predominio de un lados.
Cuando hay actitud antálgica, ésta se presenta en cifosis lumbar muy acentuada, con flexión de las rodillas y escoliosis asociada.
-
MEDICAMENTOS ANTI-INFLAMATORIO:
Cuando se usa de manera inapropiada cualquier órgano o cuando éste sufre un traumatismo, el daño ocasionado a éste tejido hace que se pongan en acción los mecanismos de defensa (para controlar que la lesión progrese ) y de reparación (curación) que buscan volver a las condiciones normales el sitio donde asentó la lesión.
Numerosas células derivadas de la sangre (los glóbulos blancos por ejemplo) llegan al órgano y descargan sustancias que buscan remediar la lesión. Mientras esto sucede puede aparecer dolor, debido a la irritación de nervios y otras estructuras presentes en el tejido.
Si la condición que generó la condición inicial persiste o se repite (como ocurre con las malas posturas y con el esfuerzo inadecuado) el ciclo de daño y de invasión por las células de defensa se repite y se repite.
El músculo, hueso, ligamento o articulación ( en el caso de la espalda) se mantiene inflamado y por esto el médico recurre a la administración de drogas con capacidad analgésica (controlan el dolor) y anti-inflamatoria (disminuyen la inflamación), que solo deben utilizarse siguiendo las indicaciones del profesional.
Como en algunos músculos hay contracción severa y repetida se genera un espasmo muscular, por lo que a algunas personas el facultativo les indicará usar otro tipo de drogas que disminuyen la fuerza de contracción de los músculos inflamados, y que se conocen como antiespasmódicos (alivian el espasmo) o relajantes musculares (obtienen el reposo del músculo que se encuentra retraído de manera exagerada).
-
LA HISTORIA MÉDICA Y LA EXPLORACIÓN FÍSICA: La historia médica y la exploración física son de vital importancia para averiguar la causa del dolor de espalda y, sobre todo para determinar la gravedad de la afección.
-
La historia médica consiste en la interrogación del paciente, es decir para obtener sus antecedentes médicos y las características, síntomas y evolución del dolor desde su aparición.
-
La exploración física comienza cuando el paciente entra ala sala (observarlo al caminar), para continuar con un examen físico completo que incluye inspección, palpación, dolor, sensibilidad, reflejos y pruebas especiales.
Los siguientes hallazgos son signos de irritación o compresión de las raíces nerviosas:
-
marcha antálgica,
-
reflejo aquiliano disminuido o ausente o debilidad o atrofia de la pantorrilla (compresión de la raíz de S1),
-
debilidad de los dorsiflexores del dedo gordo (compresión de raíz de L5),
-
reflejo rotuliano disminuido (compresión de raíz de L4).
-
Dolor durante la prueba de elevación de la pierna recta (paciente en decúbito dorsal, se eleva la pierna del paciente con la rodilla extendida): a- si aparece dolor por debajo de la rodilla indica irritación o compresión radicular; b- la aparición de la lumbociatalgia cuando se eleva la pierna no afectada aumenta la probabilidad de tener hernia de disco en un 98%.
La exploración física consiste en la evaluación de los siguientes parámetros:
Inspección: Observaciones: Estado de la piel, posición antalgica, edema o inflamación.
| Crestas ilíacas | Simétricas | Asimétricas |
| EIPS | Simétricas | Asimétricas |
| Rodillas | Valgo | Varo |
| Tobillos | Valgo | Varo |
| Columna | Escoliosis | S - C |
| Columna dorsal | Cifosis | Rectificada |
| Columna lumbar | Hipolordosis | Hiperlordosis |
| Columna cervical | Rectificada | |
| Abdomen | Hipotonico | Hiperlordosis |
| Pelvis | Anteversion | Retroversion |
Palpación: Contracturas, región comprometida, dolor, palpación ósea (procesos espinosos), aumento temperatura local, etc.
Evaluación de dolor: Ubicación, tipo, intensidad (intermitente, continuo, recurrente), limitación funcional por dolor, factores agravantes y sedantes, momento de presentacion, etc.
EVA: 0 -3 dolor leve, 4 - 7 dolor moderado, 8 - 10 dolor severo.
Sensibilidad: puede presentarse como parestesia, disestesia, hipoestesia o anestesia de la zona correspondiendo a cada raíz.
Alteración motora: puede presentarse como ausencia de fuerzas (parálisis) o disminución de fuerza (paresia) de un grupo muscular determinado.aumentada o disminuida.
5. Reflejos: puede presentarse como hiporreflexia, arreflexia o hiperreflexia.
A su vez, esquemáticamente cada raíz presenta características propias de su compromiso.
Compromiso radicular
| Raíz L4 | Las HNP L3-L4 representan al 4% de todas las hernias. |
| Reflejo alterado: rotuliano. | |
| Zona sensitiva parte interna de la pierna y del pie. | |
| Raíz L5 | Las HNP L4-L5 representan el 48% de las hernias. |
| Reflejo alterado: ninguno (tibial posterior cuando es pesquisable). | |
| Zona sensitiva: parte externa de la pierna y dorso del pie, entre el primer y segundo metatarsiano. | |
| Motor. Disminución de fuerzas del extensor propio del primer dedo. | |
| Raíz S1 | Las HNP L5- S1 representan el 48% de las hernias. |
| Reflejo alterado: aquiliano. | |
| Zona sensitiva: parte externa del pie, hasta el 5º dedo. |
Con estos signos, dos para cada raíz, se puede adelantar un diagnóstico presuntivo, que se puede asegurar o corroborar con otros signos de mayor complejidad.
-
Fuerza del glúteo medio. L5.
-
Fuerza de músculo glúteo mayor. S1.
-
Fuerza de músculos de pantorrilla. S1: hacer caminar al paciente en punta de pie.
-
Fuerza de los músculos peroneos. L5: hacer caminar al paciente en los talones.
-
Fuerza del cuádriceps. L4.
-
Extensión dorsal de los dedos del pie. L5.
Pruebas especiales:
-
Signo de Schober: La columna está rígida a nivel lumbar. Esto se puede objetivar marcando dos puntos a una distancia conocida (por ejemplo 15 cm), y observando si al flectar el tronco no hay aumento de esta distancia, o si lo hay, es menor que lo normal. Con esta misma inclinación anterior del tronco se puede reproducir la irradiación del dolor en el trayecto del nervio ciático.
-
Signo del "timbre de Delitala": La presión de las apófisis espinosas es dolorosa a nivel de la hernia y puede provocar irradiación dolorosa a la zona radicular que está comprometida.
-
Steppage: caída brusca del antepie al intentar caminar sobre los talones, la raíz afectada es L5. Si la afectada es raíz S1hay incapacidad o dificultad de caminar en la punta del pie. Al intentar caminar con el lado afectado, se observará que el talón cae bruscamente.
-
Maniobra de Valsalva: Con el paciente sentado, se puede provocar la hiperpresión abdominal e intrarraquídea, haciendo que el paciente tosa en forma violenta; con esto, se acentuará el dolor lumbar y a veces se reproducirá el dolor irradiado en el trayecto del nervio ciático, lo que es bastante indicador de una compresión radicular. Se consigue lo mismo al provocar una espiración forzada, ocluyendo boca y nariz. Con esto se aumenta la presión intratorácica y abdominal, lo que a su vez produce aumento de presión intrarraquídea por aumento de la presión del líquido cefalorraquídeo y de los plexos venosos peridurales, los que presionan el saco dural y las raíces. Esto mismo lo puede relatar el paciente en la obtención de la anamnesis cuando estornuda, grita, respira profundamente o hace esfuerzo para defecar.
-
"Lasègue": El signo más clásico y conocido es el que se consigue con esta maniobra está casi siempre presente cada vez que hay compromiso de L4 o L5 hay un Lasègue positivo.
El signo se obtiene levantando la extremidad afectada con la rodilla flectada. Normalmente la extremidad puede flectarse a 90º sin dificultad y sólo presentando leve tensión isquiotibial, lo que hay que diferenciar del signo de Lasègue positivo. Una vez que la cadera está flectada a 90°, se extiende la rodilla, lo que reproduce el dolor irradiado en el trayecto del ciático.
-
EPE: paciente en supino, se eleva la extremidad hasta llegar a los 90º de flexion de cadera, con esta ligeramente aducida y rotada medialmente, rodilla completamente extendida. raíces L5 y S1 se deslizan libremente hasta 1 cm, iniciando este deslizamiento a los 30 ó 40 grados de flexión de la cadera. Si hay atrapamiento de una raíz se producirá dolor irradiado a lo largo del nervio ciático, iniciándose éste entre los 30º y 40º.
-
En qué pacientes debemos indicar estudios por imágenes: Rx de columna Lumbar frente y perfil: generalmente no son útiles en el momento agudo, aunque se justifican en determinadas situaciones: a- edad > 50 años; b- dolor de reposo; c- historia de cáncer; d- fiebre > 38ºC; e- déficit neurológico; f- accidente; g- falla terapéutica luego de 4 a 6 semanas de terapia conservadora; g- abuso de alcohol o drogas; h- sospecha clínica de espondilitis anquilosante.
-
TERAPIA FISICA PARA EL MANEJO DEL DOLOR DE ESPALDA: Los métodos de terapia física utilizados para el dolor de espalda tienen una base científica muy seria, cual es la de que al producir estímulos más o menos fuertes en zonas dolorosas se producen descargas nerviosas diferentes que sobrepasan la intensidad del dolor original (aunque sea por corto tiempo) y por esta razón disminuye la sensación molesta. Ocasionan, por así decirlo, distracción de los centros cerebrales que hacen consciente la sensación dolorosa, con lo que ésta disminuye notablemente.
Masoterapia: En general todas las maniobras y métodos de masaje, relajación y manipulación externa buscan disminuir la tensión sobre los músculos y las zonas de la espalda que como resultado de la lesión se encuentran contraidos de manera exagerada (espasmos). Para ello se recurre a la presión de los pulgares o de toda la mano, que se desplazan de amanera rítmica y con movimientos de rotación o longitudinales sobre el área afectada. La aplicación de todos los dedos en un movimiento que semeja el que se realiza para fregar una prenda de ropa durante el lavado y los golpes con el borde de la mano (como si se administraran pequeños golpes de karate) son otras de las maniobras de masaje a los que recurre el profesional de la terapia física durante las secciones en las que atiende a cada paciente.
El éxito de los masajes depende de que la persona que los aplica tenga apropiado conocimiento de los sitios donde se encuentran los músculos lesionados o experiencia y pericia en los movimientos y el orden que estos deben llevar. No es suficiente con aplicar presión para decir que se esta haciendo un masaje. Esto no significa que el tratamiento no pueda realizarse en casa, con la ayuda de otro miembro de la familia.
Calor y frío: Durante las sesiones de terapia física también se recurre en ocasiones a la aplicación de calor o frío sobre la zona afectada. En ambos casos lo que se busca es modificar el flujo sanguíneo en esta área y relajar el músculo, lo mismo que obtener algún efecto anestésico más bien ligero. La principal complicación de la aplicación de este tipo de tratamiento sin tener entrenamiento apropiado es la quemadura de la piel y, en ocasiones, en mayor profundidad, pues debe conocerse cuales la temperatura de las toallas, paños o bolsas de agua que se ponen en contacto con la piel.
Ultrasonido: Como parte de la moderada practica de la terapia se ha ido adicionando nuevos avances como el ultrasonido y la estimulación de algunos nervios que corren bajo la piel por medio de descargas eléctricas de intensidad baja y controlada. En el primer método, el ultrasonido (una forma de ondas sonoras que escapan a la capacidad de audición del oído humano) se administra por medio de un instrumento aplicado sobre la piel por encima del tejido lesionado.
Estas ondas viajan hacia la profundidad del músculo y generan pequeños movimientos como los de un micromasaje dirigido de manera muy específica al sitio lesionado. De allí su gran utilidad. La transcutánea de estimulación eléctrica los nervios obtienen con la más profundos se aplicación sobre la piel (sin el uso de agua o instrumento alguno que la atraviese) de corrientes eléctricas de voltaje y duración controladas que al acelerar la función de algunos nervios (diferentes de los que vienen de los músculos afectados) van a opacar las sensaciones molestas del sitio
EJERCICIOS DE WILLIAMS EN FLEXION
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida: Colóquese en decúbito supino con las piernas ligeramente encogidas.
Ejecución : Empuje la columna lumbar hacia abajo en dirección de la flecha. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Colóquese en decúbito supino con las piernas ligeramente encogidas.
Ejecución : Empuje la columna lumbar hacia abajo en dirección al suelo. Eleve ambas rodillas y llévelas hacia el pecho abrazandolas. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Colóquese en decúbito supino con las piernas ligeramente encogidas.
Ejecución : Empuje la columna lumbar hacia abajo en dirección al suelo. Eleve una rodilla y llévela hacia el pecho abrazandola. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Colóquese en decúbito supino con las piernas ligeramente encogidas.
Ejecución : Levantar la cabeza y los hombros del suelo, con los brazos abrazados. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Sentado en el suelo.
Ejecución : Baje lentamente el tronco e intente tocar los pies con la punta de los dedos de ambas manos.Las rodillas no deben doblarse. Los ojos deben enfocar hacia delante. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva ala posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Coloque un pie enfrente del otro con la rodilla izquierda (enfrente) doblada hacia el pecho y la pierna derecha hacia atrás con la rodilla extendida y en prolongación con el cuerpo.
Ejecución : Doble lentamente el tronco hasta que la rodilla izquierda toque el pecho.e intente tocar los pies con la punta de los dedos de ambas manos. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida. Repita el ejercicio con la otra pierna.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
Objetivo : Mantener el control postural pélvico. Mejorar déficits funcionales de fuerza, movilidad o control motor pélvico, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : De pie.Procurar a mantener el tronco tan
perpendicular como sea posible al suelo. Los ojos enfocan hacia adelante.
Ejecución : Baje lentamente el cuerpo doblando las rodillas. Mantenga la posición durante 5 segundos y repose 5 segundos y vuelva a la posición de partida.
Repeticiones: 5 repeticiones ( 1 serie )
Series: 2 series
Frecuencia : 3 ó 4 veces por semana.
Progresión : Progresar en 1 serie a las 2 semanas hasta una máximo de 3 series.
Duración : 6 semanas
EJERCICIOS DE MCKENZIE EN EXTENSIÓN
Objetivo : Mejorar déficits funcionales de fuerza y movilidad, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Decúbito prono. La cabeza girada hacia un lado. Brazos a lo largo del cuerpo.
Ejecución : Mantenga la posición durante 5 minutos
Repeticiones: 1
Series: 1
Frecuencia : 3 ó 4 veces por semana.
Progresión : Sin Progresión
Duración : 6 semanas
Objetivo : Mejorar déficits funcionales de fuerza y movilidad, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Decúbito prono. Colocar los codos y antebrazos tocando el suelo según
muestra la Fig.2
Relájese su espalda.
Ejecución : Mantenga la posición durante 5 minutos y repose 1 minuto volviendo a la posición de la Fig.1
Repeticiones: 1
Series: 1
Frecuencia : 3 ó 4 veces por semana.
Progresión : Sin Progresión
Duración : 6 semanas
Objetivo : Mejorar déficits funcionales de fuerza y movilidad, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Decúbito prono. Apoyándose sobre el estómago con las palmas de las manos cerca de los hombros.
Ejecución : Empuje lentamente los hombros hacia arriba manteniendo las caderas en el suelo y permietiendo que su espalda y estomago se doblen. Baje lentamente los hombros.
Repeticiones: 5
Series: 1
Frecuencia : 3 ó 4 veces por semana.
Progresión : Sin Progresión
Duración : 6 semanas
Objetivo : Mejorar déficits funcionales de fuerza y movilidad, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Extensión progresiva con almohadas. Apoyándose sobre el estómago y coloque una almohada bajo el pecho.
Ejecución : Permanezca 2 minutos en esta posición. Agregue una segunda almohada y aguante la posición otros 2 minutos. Puede aguantar hasta 5 minutos.
Repeticiones: 1
Series: 1
Frecuencia : 3 ó 4 veces por semana.
Progresión : Sin Progresión
Duración : 6 semanas
Objetivo : Mejorar déficits funcionales de fuerza y movilidad, es decir capacidad de resistencia, coordinación y equilibrio.
Posición de partida : Coloque ambas manos en la región lumbar. Doble la espalda según indica la figura 5.
Ejecución : Permanezca 20 segundods en esta posición. Use este ejercicio después de actividades de la vida diaria.
Repeticiones: 5
Series: 1
Frecuencia : 3 ó 4 veces por semana.
Progresión : Sin Progresión
Duración : 6 semanas
Bibliografía
Titulo: Modulo Columna vertebral
Autor: Carrera Kinesiología UFRO.
Titulo: Exploración física de la columna vertebral y las extremidades.
Autor: Dr. S. Hoppenfeld
Internet:
En una ciática izquierda L5 con actitud antálgica cruzada en cifosis (fig. 7A), la raíz está comprimida por una hernia discal en su parte externa; esta raíz es desplazada hacia el interior. Para descomprimir la raíz es necesario atraer la H.D. hacia el exterior por una rotación hacia la derecha. (Una rotación izquierda atrayéndola hacia el interior atraparía la raíz.).
Las posiciones que favorecen el bostezo discal (que tiene por finadad el disminuir el volumen de la hernia) ayudan a la reintegración del fragmento herniado; la columna debe ser puesta en lateroversión derecha y flexión.
En una ciática izquierda L5 con actitud antálgica directa, la raíz está comprimida por un fragmento de disco por su parte interna.
Descargar
| Enviado por: | Michele Lacoste |
| Idioma: | castellano |
| País: | Chile |
