Varios
Asma Infantil
Acciones del profesional de enfermería comunitaria en la prevención del asma infantil dirigida a padres de niños menores de cinco años en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas en junio de 2007
Mayo de 2007
ÍNDICE
ÍNDICE DE FIGURAS E ILUSTRACIONES
CAPÍTULO I. El Problema
Planteamiento del problema
El rol del equipo de enfermería es y siempre ha sido cuidar del individuo enfermo. Su labor en el hospital tiene una tradición indiscutible a través de la historia. No obstante, en los últimos años los profesionales de enfermería de muchos países han pasado de tener un papel preponderante en la recuperación de la salud en el campo hospitalario, ocupando un lugar destacado en el ámbito del fomento y promoción de la salud desde la atención primaria.
La enfermería comunitaria es una reunión de la práctica enfermeril y de la salud pública, promoviendo y preservando la salud de la población, abarcando para ello una diversidad de aspectos. No se limita a un grupo de edad o diagnósticos determinados. La responsabilidad dominante es la población como un todo. Por lo tanto va dirigida a los individuos, las familias o a los grupos, contribuyendo a la salud de la población total. La promoción de la salud, el mantenimiento de la salud, la educación sanitaria, la coordinación y continuidad del cuidado se utilizan como un enfoque integral de la familia, de los grupos y de la comunidad.
Dentro de la gran diversidad de aspectos que cubre la enfermería comunitaria figura el área pediátrica. Es importante la actuación del profesional de enfermería comunitaria en las consultas de niños sanos, pues es un momento idóneo para educar a los padres en cuanto a conocimientos sobre las enfermedades frecuentes en niños.
Una de estas enfermedades en el asma infantil es un frecuente motivo de consulta en los ambulatorios y hospitales venezolanos. Aunque es bien conocido que esta enfermedad tenga un basamento genético, la gravedad y frecuencia de las crisis puede llegar a ser controlada en parte modificando los factores que la exacerban (Behrman R, 2003). Es por ello que cobra importancia la identificación de aspectos implícitos como el conocimiento acerca de la enfermedad de los padres de niños con asma para así evitar o disminuir los riesgos y exacerbaciones que la enfermedad implica.
Tal es el caso de que se presenta en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas, en el cual llama la atención la incidencia de niños menores de cinco con asma en crisis o mal controlada, que a pesar de la atención médica presentan exacerbaciones de la enfermedad periódicamente, lo que nos permite plantearse que el desconocimiento de los padres en cuanto a los factores de riego y desencadenantes del asma influya sobre este hecho
Esto siembra la interrogante y la responsabilidad en el equipo enfermeril y surge la siguiente interrogante:
¿Los padres de niños menores de cinco años con asma infantil conocen los factores que exacerban esta patología en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas?
Se plantea entonces la determinación del nivel de conocimientos sobre el asma de los padres de hijos menores de cinco años con asma infantil en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas en el mes de junio de 2009
Objetivos de la investigación
1.2.1 Objetivo general
-
Determinación del nivel de conocimientos sobre el asma de los padres de hijos menores de cinco años con asma infantil en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas en el mes de junio de 2007
1.2.2 Objetivos específicos
-
Identificar las acciones de enfermería comunitaria en orientación que brindan a los padres que tienen hijos menores de años que presentan crisis de asma
-
Describir el asma infantil dentro de un marco conceptual
-
Implementar estrategias para la determinación del conocimiento de los padres de hijos menores de cinco años con asma infantil en el Ambulatorio Nueva Caracas del Distrito Sanitario Número 2 de la Alcaldía Metropolitana de Caracas en el mes de junio de 2007
-
Análisis y tabulación de los datos recogidos
-
Presentación de resultados y conclusiones acerca de los datos recogidos
1.3 Justificación
A pesar de que el basamento genético del asma infantil es no modificable (Behrman R, 2003), existen factores como infecciones respiratorias, exposición a polvo, insectos como cucarachas y ácaros, polen, estrés y otros que sí pueden llegar a ser modificables, es decir, evitando estos factores pudiera lograrse una disminución en la frecuencia y gravedad de las exacerbaciones de las crisis de asma y sus complicaciones. Esto a su vez disminuiría el gasto ocasionado en el ambulatorio, los fármacos que deben adquirir los padres, fomenta la concientización de los mismos con menos horas de trabajo perdidas, reduce el ausentismo escolar y permite reforzar la responsabilidad del personal de enfermería y su retribución a la comunidad.
CAPÍTULO II. Marco Teórico
2.1 Antecedentes de la investigación
El asma infantil es una enfermedad crónica que implica en los padres una serie de demandas emocionales y dificultades prácticas, que muchas veces origina riesgos en el funcionamiento familiar normal y que a su vez repercute en la periodicidad de las exacerbaciones del asma (Moreno A, 2002). Es importante que los padres conozcan los factores capaces de desencadenar estas crisis de asma, con la finalidad de disminuir el impacto socioeconómico de la familia y disminuir la comorbilidad infantil.
2.2 Generalidades y definición
Una vez que el aire penetra en el cuerpo a través de la nariz y la boca, atraviesa la faringe hacia el interior de la laringe y la tráquea. A continuación el aire pasa por los dos bronquios principales (derecho e izquierdo), los cuales se dividen sucesivamente en ramificaciones cada vez menores denominadas bronquiolos en la medida que se introducen más profundamente en los pulmones, para alcanzar finalmente los alvéolos, donde se produce la hematosis, que es el objetivo final: el intercambio de oxígeno y anhídrido carbónico entre la sangre y el aire ambiente (Hanley M, 2003).
Los bronquios y los bronquiolos son conductos tubulares que constan de una capa mucosa (hacia la luz de los mismos) y paredes musculares (porción externa). La membrana mucosa de estos conductos contiene células que produce secreción mucosa. Las otras células que revisten los bronquios tienen receptores de superficie especializados que perciben la presencia de sustancias y estimulan la contracción y la relajación de los músculos subyacentes. En el caso de los receptores beta adrenérgicos, cuando estos son estimulados, hacen que los músculos se relajen y por consiguiente, las vías aéreas pequeñas se ensanchen y faciliten la entrada y la salida del aire. Por otra parte, los receptores colinérgicos estimulados por la acetilcolina y los receptores peptidérgicos estimulados por la neuroquinina hacen que los músculos se contraigan, por ende, las vías aéreas pequeñas se estrechan y la ventilación se dificulta (Fernández A, 2004).
Cuando se produce entonces una estrechez de estos conductos bronquiolares se habla de obstrucción de la vía respiratoria, la cual puede ser reversible o irreversible. En el caso del asma, la obstrucción es completamente reversible. En la enfermedad pulmonar obstructiva crónica (EPOC), la obstrucción es parcialmente reversible (en el caso de la bronquitis crónica) o irreversible (en los casos de enfisema pulmonar) (Behrman R, 2003).
El asma es una enfermedad caracterizada por el estrechamiento reversible de los bronquios debido al aumento de la reactividad bronquial frente a diversos estímulos que producen inflamación. Afecta a muchos millones de personas y su frecuencia va en aumento. Entre 1982 y 1992, en los países industrializados, el número de personas con asma aumentó en un 42 por ciento. Asimismo, se ha reportado un aumento en las estadísticas de hospitalización. En la década mencionada, el índice de mortalidad por asma en algunos de estos países aumentó en un 35 por ciento (Behrman R, 2003).
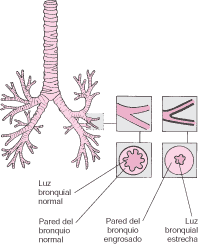
Figura 1. Árbol bronquial en condiciones normales y en broncoespasmo (crisis de asma)
2.3 Fisiopatología del asma
Los bronquios de las personas que padecen asma se estrechan como respuesta a estímulos que no afectan importantemente a las vías aéreas de los pulmones de las personas sin asma. El estrechamiento puede ser provocado por alérgenos como polen, ácaros, polvo, pelo de animales, humo, aire frío y ejercicio. Durante una crisis de asma, los músculos lisos de los bronquios y bronquiolos se contraen y producen un espasmo y los tejidos que revisten las vías aéreas se inflaman secretando mucosidad. Estos eventos reducen el diámetro de los bronquios (proceso llamado broncoconstricción), obligando a la persona a desarrollar un mayor esfuerzo para que el aire entre y salga de sus pulmones (Mitchell R, 2007).
Un conjunto de células de las vías aéreas, particularmente las células cebadas, mastocitos y eosinófilos, intervienen decisivamente en la génesis de la broncoconstricción. Estas células están distribuidas en los bronquios y liberan sustancias como la histamina y citoquinas que causan la contracción de la musculatura lisa, estimulan un aumento de la secreción de la mucosidad y la migración de otras células de inflamación. Se liberan entonces sustancias como respuesta a algún estímulo que se reconoce como extraño (un alergeno), como el polen, los ácaros, el polvo de la casa o el pelo de los animales. No obstante, el asma es también frecuente y grave en muchas personas sin alergias definidas. Sucede una reacción similar cuando una persona con asma hace ejercicio o respira aire frío. De igual modo, el estrés y la ansiedad pueden hacer que las células cebadas, mastocitos y eosinófilos liberen histamina y citoquinas (Mitchell R, 2007).
Durante una crisis de asma, el músculo liso de los bronquiolos se contrae, estrechando la vía respiratoria. La mucosa se edematiza a causa de la inflamación ocasionada por la histamina y las citoquinas liberadas por los mastocitos, células cebadas y eosinófilos, produciendo una mayor cantidad de moco y aumentando el estrechamiento de la vía respiratoria (Behrman R, 2003).
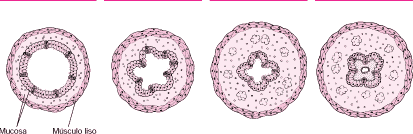
Figura 2. Broncoconstricción de las vía aéreas durante una crisis de asma. El músculo liso se contrae, estrechando la vía respiratoria. La mucosa se edematiza a causa de la inflamación (por la histamina y citoquinas liberadas) y se produce una mayor cantidad de secreciones mucosas, aumentando el broncoespasmo de la vía respiratoria.
Factores de riesgo más importantes y frecuentes en la persistencia del asma infantil
-
Genética (no modificable)
-
Alergia
-
Dermatitis atópica (modificable)
-
Rinitis alérgica (modificable)
-
Alergia a los alimentos (modificable)
-
Alergenos inhalados: polen, ácaros, cucarachas, polvo (modificable)
-
Infecciones respiratorias
-
Neumonía (modificable)
-
Bronquiolitis (modificable)
-
Ambientes calientes y húmedos (modificable)
-
Sexo masculino (no modificable)
-
Bajo peso al nacer (no modificable)
-
Exposición a humo de tabaco (modificable)
2.4 Clínica del asma
El asma se manifiesta en forma de crisis o exacerbaciones de broncoespasmo (broncoconstricción), variando en frecuencia e intensidad. Algunas personas que padecen asma están libres de síntomas la mayor parte del tiempo, con episodios de disnea breves y ocasionales. Otras en cambio tosen y tienen sibilancias (manifestación clínica de los broncoespasmos) casi continuamente y además sufren crisis graves después de infecciones víricas, ejercicios o exposición a agentes alergenos o irritantes de las vías aéreas. El llanto o una risa fuerte pueden también provocar los síntomas (Behrman R, 2003).
Una crisis de asma puede comenzar súbitamente, respiración dificultosa (disnea), sibilantes, tos y hasta cianosis según la gravedad de la exacerbación. Las sibilancias son particularmente perceptibles cuando la persona espira. Otras veces, una crisis de asma puede comenzar lentamente, con síntomas que se agravan de forma gradual. En ambos casos, los individuos con asma habitualmente experimentan primero disnea, tos o una opresión en el pecho. La crisis puede desaparecer en pocos minutos o puede durar horas o incluso días. La sensación de prurito en el pecho o en el cuello puede ser un síntoma inicial, especialmente en niños. La tos seca por la noche o durante el ejercicio puede ser el único síntoma (Behrman R, 2003).
La disnea puede volverse grave durante una crisis, originando ansiedad. Instintivamente la persona se sienta y se inclina hacia delante, usando los músculos del cuello y del tórax (esternocleidomastoideos y músculos intercostales) para ayudarse a respirar (conocido habitualmente como uso de músculos accesorios), pero a pesar de todo sigue presentando disnea (Hanley M, 2003).
Durante estas crisis, la persona sólo puede pronunciar pocas palabras entre sus esfuerzos para respirar, es lo denominado como un “habla entrecortada”. No obstante, los sibilantes pueden disminuir ya que es tan escaso el aire que entra y sale de los bronquios que se origina un “silencio auscultatorio” e indica severidad de la crisis. La confusión y la piel de color azulado (cianosis) son señales de la disminución grave de oxígeno en la sangre, lo que requiere un tratamiento de emergencia. Por lo general, la persona se restablece completamente, incluso de un ataque grave de asma, en los peores casos, es necesario intubar al paciente, sedarlo y conectarlo a un ventilador mecánico para garantizar la entrada de aire a los alveolos y la consecuente realización de la hematosis, esto se denomina “status asmático” (Behrman R, 2003).
En algunas ocasiones, pueden romperse algunos alvéolos y el aire se acumula en la cavidad pleural (espacio comprendido entre las capas de la membrana que recubre el pulmón) o alrededor de los órganos en el tórax. Esto es conocido como neumotórax y es una de las complicaciones más temidas del asma, pues requiere un solución inmediata en la emergencia para garantizar la vida de acuerdo a la gravedad de dicho neumotórax (Fernández A, 2004).
2.5 Diagnóstico del asma
El médico sospecha asma basándose principalmente en los síntomas característicos que describe el paciente, repetidamente. Puede confirmarse con una espirometría y el patrón que reporte, es decir, un patrón obstructivo reversible. Si las vías aéreas no aparecen estrechas durante la primera prueba o si es dudoso el resultado, se puede confirmar con una segunda prueba con provocación por inhalación, en la cual la persona inhala broncoconstrictores en aerosol a dosis demasiado bajas para afectar a una persona normal. Dado que dicha prueba intenta provocar un episodio de estrechamiento de la vía aérea, existe un riesgo leve de un ataque de asma severo (Behrman R, 2003). En primer lugar, el médico utiliza un espirómetro para calcular el volumen de aire que la persona puede expulsar de los pulmones en un segundo espirando intensamente; esta medición se conoce como volumen espiratorio máximo por segundo (VEMS1). A continuación, la persona inhala una solución muy diluida de un alergeno. Alrededor de 15 o 20 minutos más tarde, se repiten las mediciones con el espirómetro. Si el volumen espiratorio máximo por segundo disminuye en más del 20 por ciento después de haber inhalado el alergeno, se habla entonces de asma. Este instrumento, el espirómetro se utiliza también para valorar la gravedad de la obstrucción de las vías aéreas y para supervisar la evolución y tratamiento de esta enfermedad (Fernández A, 2004).
A menudo es difícil determinar cuál es el elemento que desencadena el asma en un sujeto en particular. Las pruebas de alergia cutánea pueden ayudar a identificar los alergenos que desencadenan los síntomas de asma, no obstante, una respuesta alérgica a una prueba cutánea no significa necesariamente que el alergeno que se está probando sea el causante del asma. El individuo y sus familiares deben observar si los ataques se producen tras la exposición a este alergeno. Cuando el médico sospecha de un alergeno en particular, para determinar el grado de sensibilización, puede hacer un análisis de sangre que mide la concentración de anticuerpos producidos contra la sustancia que provoca reacciones alérgicas (Behrman R, 2003).
En la prueba del asma inducida por el ejercicio, el médico utiliza el espirómetro para medir el volumen espiratorio máximo por segundo antes y después del ejercicio practicado en una cinta de andar o en una bicicleta estática. Cuando el volumen espiratorio máximo por segundo disminuye en más del 15 por ciento, es posible que el asma sea inducida por el ejercicio (Behrman R, 2003).
2.6 Prevención y tratamiento
Las crisis de asma pueden prevenirse cuando se identifican y se evitan los factores desencadenantes. Con frecuencia, estas son provocadas por el ejercicio y se pueden prevenir evitando la exposición al alergeno y/o tomando con antelación un medicamento (Behrman R, 2003).
Cualquier acción para reducir la exposición a los alérgenos más frecuentes puede disminuir el número de o la gravedad de las crisis de asma. Es posible reducir la exposición a los ácaros eliminando las alfombras, disminuyendo la humedad (por debajo del 50%) en los meses calurosos con el uso de aire acondicionado por ejemplo y con el uso de fundas protectoras para almohadas y colchones. Deben evitarse los perros y los gatos con el fin de disminuir las alergias ocasionadas por la escamilla de sus pelos. No debe haber exposición a humos irritantes como el de los cigarrillos. Usar sólo medicamentos que indique el médico, pues algunos como la aspirina y los analgésicos no esteroideos pueden desencadenar crisis de la enfermedad. Algunos conservantes químicos a base de sulfatos pueden desencadenar ataques en personas propensas, tras haber comido ensaladas en un restaurante o haber bebido cerveza o vino tinto (Hanley M, 2003).
La farmacoterapia permite que la mayoría de los asmáticos lleve una vida relativamente normal. El tratamiento inmediato para controlar las crisis de asma difiere del tratamiento sostenido para prevenirlas.
Los agonistas de los receptores beta adrenérgicos son los mejores fármacos para aliviar las crisis de broncoespasmos del asma y prevenir las que pueda causar el ejercicio. Dichos broncodilatadores estimulan los receptores beta adrenérgicos para que dilaten las vías aéreas; algunos como la adrenalina, causan efectos secundarios como taquicardia, intranquilidad, dolor de cabeza y temblores musculares. Los broncodilatadores que actúan selectivamente sobre los receptores beta2-adrenérgicos que se encuentran sobre todo en las células pulmonares, tienen pocos efectos en los demás órganos. Estos broncodilatadores, como el albuterol, causan menos efectos secundarios que los broncodilatadores que actúan sobre todos los receptores beta adrenérgicos (Behrman R, 2003).
La mayoría de los broncodilatadores actúa en pocos minutos, pero los efectos duran solamente de cuatro a seis horas. Se encuentran disponibles nuevos broncodilatadores de acción prolongada, pero debido a que no comienzan a actuar tan rápidamente, se usan en la prevención más que en los ataques agudos de asma. Los broncodilatadores se pueden administrar por vía oral, en inyecciones o por inhalación y son altamente eficaces. La inhalación deposita el fármaco directamente en las vías aéreas, de modo que actúa rápidamente, pero no puede alcanzar las vías aéreas gravemente obstruidas. Los broncodilatadores por vía oral o en inyecciones pueden llegar a estas vías aéreas, pero son más propensos a causar efectos secundarios y tienden a actuar más lentamente (Behrman R, 2003).
Cuando un paciente asmático siente la necesidad de aumentar la dosis recomendada de estimulantes beta adrenérgicos, debe recibir atención médica inmediatamente ya que el abuso de estos fármacos puede ser muy peligroso. La necesidad del uso constante indica un broncoespasmo grave que puede ocasionar una insuficiencia respiratoria, a veces con riesgo de muerte (Fernández A, 2004).
La teofilina es otro fármaco que produce broncodilatación. Por lo general se administra por vía oral y se encuentra en varias presentaciones, desde comprimidos de acción inmediata y jarabes, hasta cápsulas y comprimidos de liberación sostenida y acción prolongada. Tiene el inconveniente de alcanzar toxicidad con dosis bajas, por lo cual tiene un uso muy restringido en los pacientes, ameritando la realización de niveles de teofilina en sangre periódicamente para ajuste de la dosis. Cuando se produce un ataque grave de asma, se puede administrar un fármaco similar llamado aminofilina por vía intravenosa (Fernández A, 2004).
Los corticosteroides evitan la respuesta inflamatoria por parte del organismo y son excepcionalmente eficaces para reducir los síntomas del asma. Cuando se toman durante períodos prolongados los corticosteroides reducen gradualmente las probabilidades de los ataques de asma, haciendo las vías aéreas menos sensibles a ciertos estímulos. Sin embargo, el uso prolongado de corticosteroides, por vía oral o en inyección, da como resultado: escasa capacidad de curación de las heridas, desarrollo insuficiente del crecimiento en los niños, pérdida de calcio de los huesos, hemorragia del estómago, cataratas prematuras, elevadas concentraciones de azúcar en sangre, hambre, aumento de peso, trastornos mentales y en el peor de los casos puede originar insuficiencia adrenal con los problemas que eso acarrea. Los corticosteroides por vía oral o inyectados se pueden administrar durante una a dos semanas para aliviar un ataque grave de asma (Behrman R, 2003).
Por lo general se prescriben corticosteroides por inhalación para el uso prolongado dado que esta forma aporta 50 veces más fármaco a los pulmones que al resto del organismo. Los corticosteroides por vía oral se prescriben para un tratamiento de larga duración solamente cuando ningún otro tratamiento logra controlar los síntomas o si las crisis son muy severas (Behrman R, 2003).
El cromoglicato y el nedocromil inhiben la liberación, por parte de las células cebadas, de sustancias químicas inflamatorias y hacen que las vías aéreas sean menos propensas a constreñirse. Son útiles para prevenir los ataques pero no para tratarlos. Estos fármacos son especialmente útiles en niños y en los pacientes que padecen asma inducida por el ejercicio. Son muy seguros, pero relativamente costosos y deben tomarse regularmente incluso cuando la persona está libre de síntomas (Hanley M, 2003).
Otros tipos de fármacos, los anticolinérgicos, como la atropina y el bromuro de ipratropio, impiden que la acetilcolina cause la contracción del músculo liso y la producción de mucosidad excesiva en los bronquios. Estos fármacos ayudan a ensanchar aún más las vías aéreas en los pacientes que ya han recibido agonistas de los receptores beta2-adrenérgicos o cuando estén contraindicados los beta2-adrenérgicos. Sin embargo, son poco eficaces para el tratamiento del asma (Hanley M, 2003).
Los modificadores de leucotrienos, tales como montelukast, zafirlukast y zileuton, son la última generación de fármacos disponibles para controlar el asma. Previenen la acción o la síntesis de leucotrienos (citoquinas), que son sustancias químicas producidas por el organismo y causan síntomas de asma (Hanley M, 2003).
2.7 Tratamiento para las crisis de asma
Una crisis de asma se debe tratar lo antes posible para dilatar las vías aéreas pulmonares. Por lo general, se utilizan los mismos fármacos administrados para prevenir un ataque, pero a dosis más elevadas o en formulaciones diferentes. Cuando la dificultad respiratoria es aguda, los agonistas de los receptores beta adrenérgicos se administran con un inhalador manual o con un nebulizador. El inhalador manual dirige a presión el aire o el oxígeno a través de una solución del fármaco, produciendo una neblina que se inhala. Los nebulizadores producen una neblina constante, de modo que la persona no tiene que coordinar la respiración con la acción del nebulizador. Las formas menos eficaces de tratar los ataques de asma son las inyecciones subcutáneas de adrenalina o terbutalina e intravenosas de aminofilina. Los individuos que padecen ataques graves y aquellos que no mejoran con otro tratamiento pueden ser tratados con inyecciones de corticosteroides, generalmente por vía intravenosa (GINA, 2006).
Dado que los individuos con asma grave tienen con frecuencia una concentración de oxígeno en sangre inferior a la normal, pueden recibir oxígeno durante las crisis mientras se les administra otro tratamiento. En caso de deshidratación, el afectado puede recibir líquidos por vía intravenosa. Los antibióticos también pueden ser necesarios cuando existe sospecha de infección (GINA, 2006).
Durante el tratamiento de la crisis de asma, el médico puede controlar los valores de oxígeno y anhídrido carbónico en sangre. También puede medir la función pulmonar, habitualmente con un espirómetro o con un medidor de flujo máximo. En general, la radiografía de tórax se necesita solamente en las crisis graves. Las personas con asma suelen ser hospitalizadas cuando la función pulmonar no mejora después de habérseles administrado agonistas de los receptores beta2-adrenérgicos y aminofilina, o cuando tienen concentraciones de oxígeno muy bajas o concentraciones de anhídrido carbónico muy elevadas en la sangre. Los pacientes con crisis muy fuertes de asma pueden necesitar respiración asistida con ventilador mecánico (Behrman R, 2003).
2.8 Tratamiento crónico del asma
Uno de los tratamientos más corrientes y eficaces para el asma es un inhalador que se llena con un estimulante de receptores beta2-adrenérgicos. En general son inhaladores con dosímetro, cartuchos manuales que contienen gas a presión. La presión hace que el fármaco se pulverice con un contenido específico del medicamento. Los niños y las personas que tienen dificultad con el uso del inhalador, pueden usar aparatos espaciadores o de retención. En Venezuela se cuenta básicamente con el BottleMask®, el Aerochamber ® y los equipos caseros realizados con botellas plásticas (útiles sólo para niños mayores de tres años). Con cualquier tipo de inhalador, una técnica apropiada es fundamental, ya que si el dispositivo no se usa adecuadamente el fármaco no llega a las vías respiratorias. El uso excesivo de inhaladores puede indicar que la persona tiene asma potencialmente mortal (GINA, 2006).
Si un inhalador sencillo no contiene suficiente medicación para aliviar los síntomas durante cuatro a seis semanas, se pueden añadir al régimen diario el cromoglicato o corticosteroides por inhalación (GINA, 2006).
2.9 Uso adecuado del inhalador de dosis fijas (aerosol)
-
Agitar el inhalador
-
Exhalar durante uno o dos segundos
-
Poner el inhalador en la boca y comenzar a aspirar lentamemente
-
Mientras se comienza a inhalar, presionar el extremo del inhalador
-
Inhalar lentamente hasta sentir los pulmones llenos (todo el procedimiento debe durar alrededor de cinco a seis segundos)
-
Si el médico indicó dos inhalaciones, deben realizarse por separado con una diferencia de uno a dos minutos entre cada inhalación
Figura 3. Inhalador.
CAPÍTULO III. Marco Metodológico
3.1. Tipo y diseño de la investigación
El tipo de estudio permite emprender el sentido práctico para buscar respuestas al problema y a los objetivos estudiados (Castilla, 2000). Para lograr esto, los estudios descriptivos permiten describir un fenómeno o variable. Esto se puede realizar a través de un estudio de campo, recolectando datos en forma directa de la realidad analizada (Luna, 2001).
La presente investigación es de tipo transversal porque evaluará la realidad en un momento determinado, descriptivo y con un diseño de campo, ya que permitirá determinar el nivel de conocimiento que poseen los padres de niños menores de cinco años con asma sobre el asma infantil en el ambulatorio Nueva Caracas, ubicado en la parroquia Sucre - Caracas en el mes de junio de 2009.
3.2. Universo
El universo en este estudio estará constituido por los padres de todos los niños asmáticos menores de cinco años del ambulatorio Nueva Caracas, ubicado en la parroquia Sucre - Caracas.
3.3. Muestra
La muestra estará constituida por los padres de todos los niños asmáticos menores de cinco años del ambulatorio Nueva Caracas, ubicado en la parroquia Sucre - Caracas que asistan a consulta de emergencia por crisis de asma infantil en el mes de junio de 2009.
| POBLACIÓN | MUESTRA | % |
| 80 padres aproximadamente | 24 | 30% |
Distribución de la muestra
3.4 Tipo de muestreo
El muestreo del presente trabajo será aleatorio simple, pues cada elemento del universo tendrá la misma probabilidad de ser seleccionado (Castañeda, 2001).
3.5 Instrumento para la recolección de datos
El instrumento que se utilizará para la recolección de datos de primera mano en el presente estudio es una entrevista formalizada pues consta de una serie fija de preguntas cuyo orden y redacción permanece invariable. Estas preguntas serán de alternativas fijas o cerradas, pues solo se le otorgará al entrevistado un número limitado de respuestas: “SÍ” o “NO” (Sabino, 1992).
La entrevista cerrada constará de las siguientes preguntas:
Para la encuesta utilizar que, cuando, donde, porque, replantear todas las preguntas
1) ¿El asma infantil es una enfermedad que se cura? sí o no
2) ¿Las crisis de asma se pueden prevenir? sí o no
3) ¿En la casa donde vive su hijo existen animales, construcciones cercanas, colchones viejos, forros protectores para camas y almohadas? sí o no
4) ¿Cumple a cabalidad el tratamiento indicado por el médico para que no repita la crisis de asma? sí o no
5) ¿Utiliza cámaras de dispersión o espaciadores tipo BottleMask®, Aerochamber ® o los caseros realizados con botellas plásticas para los medicamentos inhalados? sí o no
6) ¿Su hijo mantiene contacto con perros o gatos? sí o no
7) ¿Su hijo mantiene contacto con alguna persona que fume: padres, abuelos, hermanos, amigos, vecinos u otros? sí o no
8) En el lugar donde vive su hijo, ¿existen cucarachas? sí o no
9) Si su hijo sufre de dermatitis atópica o rinitis alérgica, ¿lo mantiene en control estricto para su adecuado tratamiento? sí o no
10) ¿Cuándo su hijo corre, presenta crisis de asma? sí o no
11) ¿El lugar o las cercanías donde vive su hijo presenta mucho polvo o tierra? sí o no
3.6. Recolección de datos
Se aplico el instrumento a los padres de los niños con crisis de asma menores de cinco años en el mes de junio.
3.6. Categorización de los datos recolectados
Se considerarán los siguientes puntos para la categorización de los datos recolectados:
-
Las respuestas consideradas como SÍ se tomarán como una conducta adecuada y que favorece la prevención de las crisis de asma y se categorizarán como un (1) punto. Por el contrario, las respuestas marcadas como NO, se considerarán contrarias a la prevención de las exacerbaciones del asma y tendrán un valor de cero (0) puntos.
-
Los resultados se expresarán sobre la base de 10, se sumarán los resultados de cada pregunta.
Los datos recolectados se presentarán en tablas y gráficos adecuados para su comprensión.
Bibliografía
-
Behrman R, K. R. (2003). Nelson Textbook of Pediatrics. Saunders.
-
Castañeda. (2001).
-
Castilla. (2000).
-
Fernández A, N. A. (2004). PATOLOGÍA RESPIRATORIA. Manual de Actuación. Madrid: Ergon.
-
GINA. (2006). Global Iniciative for Asthma Management and Prevention. GINA EXECUTIVE COMMITTEE.
-
Hanley M, W. C. (2003). Current Diagnosis & Treatment in Pulmonary Medicine. McGraw-Hill.
-
Luna. (2001).
-
Mitchell R, C. R. (2007). Robbins. Basic Pathology. Séptima edición. Elsevier.
-
Moreno A, C. M. (2002). Evaluación del impacto familiar del asma bronquial infantil. Barcelona, España: Universidad Autónoma de Barcelona.
-
Sabino, C. (1992). El Proceso de Investigación. Panapo.
-
Sánchez M, A. V. (1998). Enfermería Comunitaria. Actuación en Enfermería Comunitaria, Sistemas y Programas de Salud. Tomo 3. Mc Graw-Hill/Interamenricana.
Vía respiratoria Broncoespasmo Mucosa Obstrucción
normal edematizada severa
Descargar
| Enviado por: | El remitente no desea revelar su nombre |
| Idioma: | castellano |
| País: | Venezuela |
