Psicología
Psicopatología
T1. HISTORIA DEL ESTUDIO DE LA CONDUCTA ANORMAL
LECTURAS OBLIGATORIAS:
-
Vázquez, C (1.990) “Hª de la Psicología” -> Web
-
Hare, T (2.002) “El origen de las enfermedades mentales” -> web
-
Parler, R (2.003) -> web
INTRODUCCIÓN
Tanto en la sensación del malestar, como la forma de verlo, va cambiando a medida que pasa el tiempo. Ej: antes se daban más alucinaciones, sobretodo visuales, y cada vez hay menos casos.
LA locura has ido siempre un elemento de fascinación, tanto en el arte como dentro de la sociedad. Por otra parte sentimos rechazo, cautela... sobre todo su lo tenemos cercano. Ej: un familiar... y Arthur Schopenhaver-> “Ensayo sobre la visón de fantasmas” (1.851-1.998).
LA REFORMA PSIQUIÁTRICA
Empezamos Por el final para entender el principio.
Es un movimiento que se inicia en EEUU con John Kennedy.
En el 1.961-62 Kennedy establece una ley que habla sobre los derechos de los pacientes con enfermedades mentales-> que no sean recluidos, puertas abiertas en los centros... Es una respuesta política a un problema importante: la saturación de las clínicas y el que no eran lugares terapéuticos sino lugares de reclusión, carcelarios... esto se hizo para aquellas personas de la burguesía que no quieren ver, como sistema de vigilancia y castigo. Gente con problemas y que no se sabía qué hacer con ellos. Este sistema psiquiátrico como emblema regresor, contenedor.
Años 60-70 en EEUU, 70 en UK, 80 en Italia-> oposición frontal a ese rol carcelario, se abren las puertas de los centros.
En España, en los 80 empieza la revolución psiquiátrica la cual, hoy en día, sigue vigente.
Ese cambio de modelo implica:
Modelo biopsicosocial-> los trastornos mentales se consideran causados por la combinación e interacción de:
-
Factores biológicos: enfermedades físicas o corporales
-
Factores psicológicos
-
Factores sociales
La ley General de Sanidad:
-
Integración en el SNS (sistema nacional sanitario?)
-
Equiparación enfermo mental-otros enfermos
-
Atención a prevención primaria en coordinación con servicios sociales
-
Atención comunitaria: ambulancias, asistencia a domicilio, hospitalización breve...
-
Hospitalización
-
RED DE DISPOSITIVOS DE SALUD MENTAL DEL ÁREA SANITARIA.
FLUJO DE LA DEMANDA
DEMANDA
El desarrollo de centros de salud mental en España ha crecido muchísimo (ej: en 1.976 no había ninguno y en el 2.000 hay 555). Uno de los objetivos de la Ley del 86 es dar mucha atención a la salud mental y a los niños, esto hace que del 1.993 hasta el 1.999 se dupliquen las plazas de hospital para los mayores y que surjan las plazas de hospital infanto-adolescentes.
El Centro de Salud Mental no recoge bien del todo los problemas de salud mental, ya que pasan antes por un filtro que es la atención primaria.
En los Centros de Salud Mental (C.S.M.) lo que más se ve son pacientes con problemas de estrés y depresión y también son los problemas más frecuentes en la población general (el 64% de los que vana al ambulatorio tiene n problemas psicológicos, el 15% acude a consulta por problemas psicológicos).
Madrid P.Vasco *T. Personalidad
100% *Neurosis
*AlcohoL y drogodep.
80% *Psicosis afectivas
(t.bipolar)
60% *Esquizofrenia
*Psicosis orgánicas
40%
20%
En los últimos 20 años el número de psicólogos ha crecido bastante en los Centros de Salud Mental (ej: 1.976 había 1.5 psiquiatras por 100.000 habitantes y 0 psicólogos y en 1.996 hay 5 psiquiatras por 100.000 habitantes y 2.7 psicólogos por 1.000 habitantes). Se piensa que lo razonable son 12 psiquiatras por 100.000 habitantes y 11 psicólogos por 100.000 habitantes.
Se da un declive sistemático debido a la cada vez mayor labor de los psicofármacos que lo único que hacen es paliar los síntomas sin curar el problema
Este consumo se ha duplicado en los últimos 10 años generando enormes beneficios a las empresas farmacéuticas que cada año aumentan sus precios sabiendo que crean adictos al Prozac, el serotax, riesperdal...etc.
APUNTES HISTORIOGRÁFICOS
Desde Los primeros tiempos, los hombres has creído que:
-
La cabeza era el centro de las emociones
-
Había distintos modos de influir sobre ello
-
La pérdida de cordura o conductas inexplicables estaban ligadas a buscar explicaciones a través de posesiones de espíritus o pérdida del alma. Esto se ha guardado hasta nuestro tiempo en forma de expresiones de lenguaje (ej: parece poseído).
En el poema sobre los locos-> mito sobre la locura que tuvo mucha repercusión, se dan explicaciones sobre la salud mental estableciendo que: se pueden identificar a los locos y hay que aislarlos
El concepto de la conducta anormal era un producta cultural, las conductas q transgredían las normas no-escritas eran consideradas anormales. El etiquetado cambia históricamente y surgen analogías por un procedimiento deductivo.
-
PROBLEMAS HISTORIOGRÁFICOS
-
<<La Nave de los Locos>>, la conducta humana cambia con respecto al tiempo, y cada vez se completa con estudios y datos, ya que antes, los elementos literarios carecían de datos empíricos son interesantes para estudios sociológicos sobre qué se entendía en ese momento.
-
Finalismo Muchos libros plantean la locura como una etapa de humanización en el que la ciencia va viendo lo que antes era sólo horror (finalismo). Pero no hay una línea continua de progreso, incluso en la actualidad. Idea de que la Historia evoluciona de forma ascendente hacia un fin mejor, pero un avance puede ser un retroceso realmente por eso es una idea equivocada
3.2. CREENCIAS COMUNES TRANSCULTURALES Y TRANSHISTÓRICAS
-
Poder de la palabra como elemento terapéutico. De esta idea surge la Psicología terapéutica
-
Medicina natural y mágica, ha convivido a través del tiempo. Prácticas a través de rituales, hechizos, rezos (mágica) o utilización de brebajes, unciones, ungüentos...(natural).
-
Deidades: universo dual conflicto entre dioses buenos y malos, influencia para curar y crear la locura
-
Explicaciones para la locura:
-
“robo del alma”: terapia para curar era el robo por medio de ritos
-
“posesión”: la terapia es exorcizar
-
Explicación del cosmos-> explicación de la locura -> tratamientos aplicados. La explicación de la locura se basa en elementos del cosmos, mitos...
HISTORIA EN EL ESTUDIO DE LA CONDUCTA
4.1 MUNDO ANTIGUO
1. GRECIA (coexistencia de los enfoques naturistas y espiritistas).
-
ESCULAPIO
-
Dios sanador. Fue hijo de Apolo y de Corónide
-
Enfermedad mental-> producto maléfico de los dioses.
-
Los pacientes pasaban la noche en el templo
-
Tratamientos basado en la importancia de los sueños
-
HIPÓCRATES, Aportaciones:
-
Observación y clínica-> tratar con elementos naturales enfermedades muy diversas
-
Teorías de los humores
-
Medicina fisicalista-> no parte de pruebas sino de axiomas en los que cree, así se revela contra la práctica mítica de la medicina mágica (no ir al templo, aplicar remedio natural)
-
Explicaciones físicas-> Histeria: aflicción típica femenina que consiste en quejas difusas, se basa en el desplazamiento de útero. Hasta el s. XIX (ej: vapores, J. Pinnel, 1.702)
| Elemento | HUMOR | TEMPERAMENTO | CUALIDAD COMÚN |
| TIERRA | Bilis Negra (Hígado) | Bilioso / melancólico (triste) | Frialdad y Sequedad |
| AGUA | Flema (Cerebro) | Flemático (lento, escéptico) | Frialdad y humedad |
| AIRE | Sangre (Corazón) | Sanguíneo (confiado, optimista) | Calor y humedad |
| FUEGO | Bilis Amarilla (estómago o bazo) | Colérico (Irritable) | Calor y sequedad |
-
Clasificación hipocrática:
-
Epilepsia
-
Manía: estados de agitación, pérdida de razón
-
Melancolía
-
Paranoia: ideas delirantes persecutorias
-
Histeria: se entendió después como quejas somáticas en épocas de Freud.
2. ROMA
-
GALENO
-
Sin cambios sustanciales
-
Importancia de las pasiones (no sólo razón)
-
Tratamientos somáticos más “psicoterapia” verbal-
-
LA medicina romana asumió cultura y creencia griegas también.
4.2 EDADES MEDIAS
-
2 Periodos, Baja y Alta Edad Media
-
Persisten las teorías Hipocráticas
-
No sólo oscuridad: brujería + creación de centros religiosos (la brujería como fuente original de lo anormal)
-
Locuras colectivas: Danza (s.XIV), licantropía...
-
Lento proceso de persecución de la heterodoxia (se apartaban de la ortodoxia religiosa)
-
Desde el s.XV: brujería = paganismo = heterodoxia (lo que supone un problema para la iglesia)
-
Santa Inquisición: Inocencio III (1.199). Guerra a las brujas (Inocencio VIII, 1.484)
-
¿Brujería = locura?
-
Quizás algunos casos pero no era la realidad
-
Bruja-> retrato robot-> mujer - viera - rara - ¿envidiada?
-
¿100.000 ajusticiados (1.550-1.600)?
-
España: Persecución heterodoxia
-
Última ejecución (decapitación): Suiza (1.792)
-
Maellus Malleficarum (1.489), fue un Best Seller que trata sobre cómo identificar a las brujas “martillo de brujas” en forma de entrevista diagnóstica estructurada
-
El poder del Demonio-> “manifestaciones clínicas”
-
Causar abortos
-
Causar enfermedades en humanos
-
Apropiarse de vidas
-
Privar de la razón
4.3 RENACIMIENTO
-
Paganos vs Heterodoxos: España vs Europa
-
“Clímax” de la persecución
-
Comienza la medicina naturista, fisiognomía (della Porte)... hasta el s. XIX (Wetchsmer, Sheldom, Galton, Lombroso,...)
-
Voces críticas hacia la persecución (L.Vives, Plotter, Weyer)
-
Primeros hospitales, aunque más bien eran asilos donde se les daba techo, eran centros de acogida para los enfermos mentales
-
Casas de Locos (Padre Jofré) <<Casa dels Fols de Valencia>>
-
Juan Ciudad Huarte (1.495-1.550): influjo en Reforma Revolución Francesa.
-
Trato humanitario
-
Expulsión judíos + autarquía = empobrecimiento
4.4 ILUSTRACIÓN
-
Fin persecución de brujas (a través de la expropiación de bienes por Luis XIV, 1.682)
-
Culto a la razón: pros y contras (enfermos mentales-> gente sin razón= animales)
-
Emergencia de las ciencias: zoología, botánica.... Taxonomización
-
Persistencia hipocrática de la clasificación de los problemas mentales
-
Hospitales generales con poca salubridad, las personas cogían más infecciones dentro del hospital que fuera. También acogen a los enfermos mentales lo que produce masificación.
-
Desaparición de órdenes religiosas: empeoramiento, ya que no hay elementos de motivación que sirvan de “colchón”
-
España: 900 internados en 1.797, todos los hospitales estaban lejos de la ciudad como parte del tratamiento = aislamiento.
-
La Revolución Francesa:
-
Pinel (1.745-1.826)-> participa y se hace cargo de la elaboración, clasificación y creación de documentos relativos a la psiquiatría. Bicetre (1.793)
-
Esquirol: universidad y Psicopatología. Discípulo de Pinel, se encargará de difundir su trabajo por las universidad; se pretende humanizar a los enfermos mentales.
-
William Tuke: Casas de Retiro-> es otra reforma institucional que surge en Europa, son casas alejadas de las poblaciones, son pabellones de reposo. Es un sistema nuevo en le que se da a los enfermos un tratamiento más moral, tiene un objetivo idílico, ya que , por el colapso y la falta de respaldo científico no lo sostuvo.
-
Aparecen prácticas científicas que intentan explicar las pasiones / características psicológicas en función de las protuberancias craneales -> Frenología (Gall), o bien sesiones para intentar modificar la composición magnética del cuerpo, entendiendo que el problema de las enfermedades son las diferencias de composición magnéticas del cuerpo -> Mesmerismo (Mesmer): cientificismo. - antecedente de hipnosis-
4.5 PENSAMIENTO CONTEMPORÁNEO S.XIX
-
Medicalizacion del hospital psiquiátrico: ideas biológicas en la enfermedad mental- son enfermedades del cerebro. Se ven los problemas mentales como otros problemas cualquiera
-
Asimilación de la psiquiatría a la medicina, se intenta igualar la psiquiatría con otras disciplinas de la medicina a través de la medicalización. En el último 1/3 de siglo XIX hay un gran desarrollo de la institución medica de los problemas mentales
-
Teorías somatógenas: ya no son Hipocráticas, comienza a introducirse elementos más científicos, se da el Fin del tratamiento moral. W. Griesinger.
-
Se pasa de la histofisología a la Psicopatología, se intenta determinar las bases anatómicas de la locura (Wernike, Jackson, Korsakoff, Broca…)
-
Persiste axiomatismo: Relaciona el problema mental con las teorías genéticas, generacionales. Morel.
-
E. Kraepelin:
-
Observación longitudinal de los síntomas.
-
Covariación de síntomas, no etiología (causas).
-
Visión negativa: debido a que vivía en el hospital y creía que los trastornos mentales eran crónicos - sesgo de observador.
-
Distinción de psicosis maniaco depresiva (PMD) y la demencia precoz (deterioro mental semejante a la demencia senil). Hizo una aportación que se mantiene hasta hoy, diversos tipos de cuadro: crea un conjunto de depresiones graves y trastornos bipolares esto es lo que llamó Psicosis Maniaco Depresiva.
-
Hace una clasificación por síntomas (es el primero, aun hoy los sistemas de clasificación son kraepelinianos). Además: Introdujo la fotografía en el estudio de los trastornos, dio mucha importancia a la observación, era antipsicoanalista y escribió “Cien años de psiquiatría” donde explica las practicas psiquiátricas inhumanas, no científicas (camas de fuerza, sillas de fuerza, “centrifugación”…de la época.
-
A caballo entre el siglo XIX y XX aparecen teorías psicológicas: histeria, Charcot (explicaciones biológicas), Freud (centró su atención en enfermedades mentales menores “neurosis”, es el creador de la concepción dinámica del modo de enfermo y del protagonismo de la vida inconsciente, hipnosis, catarsis…). Explicación de síntomas neurológicos a través de teorías psicológicas.
4.6 SIGLO XX
-
Emergencia del psicoanálisis:
-
Énfasis en la historia del sujeto, el psicoanálisis también toca problemas menores mentales que hasta ahora no había tocado.
-
Etiología y tratamiento psicológico.
-
Se instaura un modo de proceder terapéutico.
-
Se desinstitucionaliza la asistencia psicológica.
-
Proliferación de las escuelas psicológicas muy diversas: humanistas, conductistas…
-
Aparición de los psicofármacos:
-
Década de los 30: aparecen intervenciones muy cruentas y masivas aunque algo efectivas: psicocirugía, inducción de comas, electrochoques…
-
1953: clorpromazina (antipsicóticos efecto muy apaciguador actúan en sistema dopaminérgico: alucinaciones y delirios)
-
1957: imipramina (antidepresivos recaptación de serotonina)
-
1960: ansiolíticos
-
Clasificación y descripción perfeccionadas (Aparece en 1980 DSM - III)
-
Perspectiva comunitaria de los problemas mentales
-
Tratamientos más efectivos.
-- Uso terapéutico de la fiebre:
-
Observaciones accidentales de que la fiebre convulsiva puede asociarse con curaciones (Hipócrates, Galeno…)
-
Wagner: plantea tratar la psicosis inoculando con sangre con malaria.
-
Sakel: inyectó insulina a adictos y pacientes psicóticos (1921descubrimiento de la insulina, Banting y Best)
- Terapia convulsiva: convulsiones inducidas por metrazol.
-
Se pensaba que había un antagonista biológico entre esquizofrenia y epilepsia.
-
Terapia electroconvulsiva (TEC): Cerletti: alternativa menos peligrosa que el metrazol. Usada en depresiones con retardo psicomotor muy grave. El 70% de pacientes que no responden a otros tratamientos responden al TEC.
- Psicocirugia: práctica ancestral. Tepranaciones. Piedras de la locura.
-
Egas Moniz: angiografía cerebral consciente de efectos de la ablación frontal en la conducta del chimpancé (para pacientes agresivos).
-
Freeman: Popularizó la lobotomía con Watts. Desarrolló la lobotomía orbitofrontal. Servicio a domicilio de lobotomías. Sección de materia blanca en lóbulos frontales.
-
Hacia 1955 uso en niños o cualquiera con conductas molestas.
-
Cuando aparecen los neurolépticos las psicocirugías entran en declive.
-
Hay una disminución radical de los pacientes en psiquiátricos públicos debido a la política hospitalaria y a la aparición de psicofármacos efectivos.
Hay un incremento de prescripciones de psicofármacos.
-
El dinero que mueve es cada vez mayor.
-
El psicofármaco mas vendido es un antipsicótico.
-
Se ve un aumento en la prescripción de psicofármacos desde 40 millones de envases en el 1.993 hasta la actualidad 75 millones de envases anuales. Esto lo que hace es uqe ahora se descubran nuevas enfermedades para fármacos ya existentes (1 píldora de antidepresivo para la timidez)
TEMA 2. CONCEPTO DE LA CONDUCTA ANORMAL
LECTURAS OBLIGATORIAS:
-
Rosenhan, “Estar sano en lugares insano” -> Web
-
Blench, “Los inventores de enfermedades” -> web
-
DSM-IV, “Guía para la formación cultural y glosario de síndromes dependientes de la cultura” -> web
-
Paniagua “experiencias de inmersión total…”-> NO
1. INTRODUCCIÓN
¿Qué tienen en común?
- Oír voces - Pensamientos obscenos
- Comerse las uñas - Amnesia selectiva (Psicógena)
- Miedo a hablar en público - Ser perfeccionista extremo
- Creerse Jesucristo - Sentirse triste constantemente
- Ser despótico con los demás - tener ataques de sueño…
- Beber en exceso
Todos los rasgos descritos anteriormente tienes cosas en común:
-
No le ocurren a la mayoría de las personas-> no son frecuentes
-
Son desadaptativas, dificultan el funcionamiento en y el desarrollo de las capacidades o relaciones
-
Son conductas extremas (o mucho o nada), son conductas de excesos o de carencias
-
Se ligan al concepto de trastorno o enfermedad
-
Trastorno: solemos relacionarlo con aprendizaje y producido por desencadenantes contextuales, traumáticos…
-
Enfermedad: solemos relacionarlo con aspectos biológicos (alzheimer, esquizofrenia…)
Pero esto no es así, quizás la enfermedad mental no exista y sólo hablemos en sí de trastornos-> Para la mayoría de los trastornos hay correlatos fisiológicos pero eso no nos hace comprender cual es la fuente del obsesivo (por ejemplo).
OBJETO DE ESTUDIO DE LA PSICOPATOLOGÍA
El objeto de estudio de la psicopatología es la observación, descripción y evaluación de la conducta anormal (psicopatología descriptiva) como fundamentalmente, la investigación sobre su origen.
La psicopatología estudia lo psicológico mediante el examen de lo patológico (s.XIX).
Para esta tarea, la psicopatología se ha de valer necesariamente de los procedimientos y técnicas de investigación propios de disciplinas básicas (bioquímicas, Psicología Científica, Neurología, etc…)
TRASTORNO MENTAL
El DSM-IV (Manual Diagnóstico Estadístico de Trastornos Mentales) es la herramienta principal para intentar responder a esta pregunta.
Los psiquiatras autores del manual no se pusieron de acuerdo para definir qué era un trastorno mental y qué era una enfermedad mental, para especificarlo en le título. Se llegó a que una vía más aceptable para hablar era la de trastornos mentales (dentro de la psiquiatría no se acepta tanto como se espera la enfermedad mental).
Así ¿Qué es un trastorno mental?: es un patrón de conducta (síndrome psicológico o conductual) asociados a malestar actual (ej: síntomas de dolor) o discapacidad (ej: deterioro en una o más áreas importantes de funcionamiento) o incremento significativo del riesgo de sufrir muerte dolor, discapacidad, o una importante pérdida de libertad.
Esta definición nos hace reflexionar sobre le hecho de que -> La OMS dice que la depresión es el 2º problema en el mundo que causa discapacidad.
Según el DSM-IV-TR, APA, 2.000:
-
<<…Cualquiera que sea su causa, debe considerarse como la manifestación individual de una disfunción comportamental, psicológica o biológica. Ni el comportamiento desviado (ej: político, religioso, sexual) ni los conflictos entre el individuo y la sociedad son trastornos mentales, a no ser que la desviación o el conflicto sean síntomas de disfunción>>
Ante esto si nos paramos a pensar, ¿Cuál es la diferencia entre ansiedad y gripe?, la gripe se considera enfermedad y la ansiedad no. Esto se debe a que la gripe tiene un agente patógeno externo empírico que produce los síntomas. Por ello, no hay pruebas biológicas para ningún trastorno mental, no hay un patrón objetivo (aunque si hay correlatos fisiológicos).
3.1 LIMITACIONES RECONOCIDAS
-
<<… Lamentablemente, el término (trastorno mental) persiste en el título del DSM-IV, ya que no se ha encontrado una palabra adecuada que pueda sustituirlo>> (pág.xxi)>>
-
<<… No existe una definición que especifique adecuadamente los límites del concepto “trastorno mental” …>> (pág. xxi)
-
<< Los trastornos mentales han sido definidos (como enfermedades físicas) mediante una gran variedad de conceptos (p.ej: malestar, descontrol, limitación, incapacidad, inflexibilidad, irracionalidad, patrón sindrómico, etiología y desviación estadística). Cada uno es un indicador útil para un tipo de trastorno mental, pero ninguno equivale al concepto y cada caso requiere una definición distinta>> (Pág.xxi)
Tenemos que tener cuidado cuando se define un trastorno como enfermedad mental ya que de ese modo deja de actuar sobre él la psicología y se desvía hacia la medicina.
CRITERIOS PARA JUZGAR ANORMALIDAD
Infrecuencia estadística
Malestar subjetivo (sufrimiento personal)
Irracionalidad e incompresibilidad
-
Violación de normas y códigos: códigos consuetudianos, implícitos -no escritas pero que se aceptan y acatan- vs códigos explícitos (ej: código penal).
La conducta patológica tiene que ver con la violación de las expectativas de la conducta.
-
Malestar en le observador (p,ej: patología sexual)
Discapacidad y problemas de funcionamiento y adaptación
Ninguna conducta anormal en sí es indicadora de patología, hay que ver el contexto en el que se produce.
Síntoma experiencia subjetiva que está limitada a la introspección
Signo manifestación externa comprobable del síntoma
Insight percepción de los signos o síntomas
| CRITERIOS | CARACTERÍSTICAS | PROBLEMAS |
| Normalidad Subjetiva | Sufrimiento personal | La queja es también construida socialmente. No es suficiente |
| Funcionamiento | Capacidad de funcionar en diversas áreas | No se define el funcionamiento normal |
| Enfermedad | Ausencia de síntomas | Insuficiente cuadros “asintomáticos” ej: trastornos de personalidad |
| Legal | Imputabilidad y responsabilidad | Depende de otras definiciones. Poco operativo y borroso |
| Salud Pública | Presencia de elementos saludables | Difícil de evaluar. Demasiado inespecífico |
| Normalidad Como media | Criterio social (conducta adaptativa) | ¿Cómo se define el criterio? Definición aséptica y poco funcional |
4.1 PRINCIPIOS DE USO DE DICHOS CRITERIOS (Def. multifactorial de anormalidad)
-
PRINCIPIO 1-> No existe ningún criterio que siempre se requiera para definir la conducta anormal (necesariedad) .
-
PRINCIPIO 2-> No existe ningún criterio suficiente para definir la conducta anormal (suficiencia).
-
PRINCIPIO 3-> La anormalidad de una conducta dada viene siempre determinado por la combinación de varios criterios.
-
PRINCIPIO 4-> Ninguna conducta es por sí misma anormal
-
PRINCIPIO 5-> la conducta humana es dimensional. Las alteraciones son una expresión externa de variaciones de la población, es decir, variaciones llevadas al límite.
4.2 PAUTAS PRÁCTICAS DE DEFINICIÓN
-
Uso combinado de criterios:
-
¿Cuál es el contenido de la conducta?
-
¿En qué contexto sociocultural sucede?
-
¿Cuáles son las consecuencias para esa persona o para otros?
-
Foco en consecuencia sobre el funcionamiento->distinguir si es algo que se da en determinado momento o se da a lo largo del tiempo.
-
Especificidad e correlatos biológicos
-
La esquizofrenia es una enfermedad probablemente pero es un concepto muy difuso y hay una hipótesis que sostiene que puede que sean tres trastornos diferentes
NORMALIDAD, PATOLOGÍA Y SALUD
5.1.- ¿QUÉ ES LA SALUD MENTAL?
Hay dificultades para definir los límites de salud mental. No sólo es ausencia de enfermedad, malestar o discapacidad (salud negativa), sino también presencia de elementos que favorezcan el crecimiento y desarrollo de potencialidades (salud positiva).
Una persona con una buena salud mental presenta una serie de características y vive en un contexto que le permite desarrollar sus potencialidades y características. En psicólogo se espera que ayude a hacer a los demás más capaces, más autosuficientes... esta labor del psicólogo tiene que ver con la intervención primaria.
La OMS define salud mental como: “estado que permite el desarrollo óptimo físico, intelectual y afectivo del individuo en la medida en que no perturba el desarrollo de sus semejantes”.
5.2.-CRITERIOS DE SALUD MENTAL POSITIVA
Desde los años 40 ha habido pensadores (Maslow, Royers, Fromm…) que han reflexionado sobre la salud mental, aunque es difícil evaluar estas características.
-
Resistencia alta al estrés y la frustración. (El 50% de las personas que estaban en las torres gemelas el 11-S no mostraron síntomas post-traumáticos durante los 6 meses siguientes) (El 25% de la población tiene problemas de estrés y frustración).
-
Autonomía intelectual (también dependiente de lo económico) y en hábitos de autocuidado.
-
Competencia y ajuste a demandas del entorno.
-
Relaciones positivas interpersonales (recursos cognitivos, inteligencia emocional…sabe situarse, empatía, comprender))
-
Percepción correcta de la realidad.
-
Percepción coherente y realista de uno mismo.
Los dos últimos aspectos son difíciles de evaluar y es un campo de investigación nuevo. Qué características definen el capital humano? La percepción de la realidad? Ej: En una investigación entre estado de ánimo y memoria se vio que las personas deprimidas tenían un cierto sesgo a recordar más palabras negativas y que las personas sin patología también lo poseían pero a la inversa, es decir, recordaban más palabras positivas. Por lo que la normalidad no está vinculada a la ausencia de sesgos, no hay una percepción exacta de la realidad, quizás la normalidad está relacionada con sesgos:
ESTUDIO DE MATT, VÁZQUEZ Y CAMPBELL (1992)
Hicieron un estudio de metanálisis. La gente con depresión tiene cierto sesgo hacia la memoria de palabras negativas (recuerda palabras positivas pero recuerdan mas palabras negativas que positivas). Las personas no deprimidas muestran un sesgo exactamente igual que los deprimidos pero en dirección contraria (recuerdan más palabras positivas que negativas). Esto demuestra que la salud mental tiene algunas distorsiones mentales de atribuciones causales, de atención, de memoria… tiene un sesgo hacia lo positivo.
Los no deprimidos tienden a hacer atribuciones externas-> circunstanciales (lo que hace que se de una tendencia, sesgo positivo: justificación benigna) mientras que las personas deprimidas hacen atribuciones internas, personales (sesgo negativo), lo que lleva a más implicación psicológicas, más negatividad.
En los años 70 se hizo un estudio que afirmaba que con el paso del tiempo disminuye la salud mental, y también la percepción del estado de salud. Esto es que se da un sesgo positivo en le sentido de que a cualquier edad se piensa que se está mejor de lo que realmente está la gente de sus edad.
5.3.-MODELO MULTIDIMENSIONAL DEL BIENESTAR (Carol Ryff, 1989)
-
Control ambiental: Sentimientos de indefensión. Locus externo generalizado. Sensación de descontrol.
-
Crecimiento personal: Sensación de no aprendizaje. Sensación de no mejora. No transferir logros del pasado al presente.
-
Propósito de la vida: Sensación de estar sin rumbo. Dificultades psicosociales. Nivel de funcionamiento premórbido bajo.
-
Autonomía: Bajo nivel de asertividad (decir lo que se piensa). No muestra preferencias, actitud sumisa y complaciente continua. Dificultad para tomar decisiones.
-
Autoaceptación: Perfeccionismo. Uso de criterios externos, no internos, (no se puede decir que alguien tiene un buen estado de salud mental sino uno no se acepta)
-
Relaciones positivas con otros: Déficit en afecto, intimidad y empatía.
5.4.-CLASIFICACIÓN DE LAS FORTALEZAS HUMANAS (Peterson y Seligman,2004)
Hay que hacer un esfuerzo para saber cuales son las fortalezas humanas. Peterson y Seligman publicaron un libro que sintetiza el pensamiento desde hace unos años para identificar una clasificación de las fortalezas humanas. Formularon 24 fortalezas humanas universales divididas en 6 bloques. Desarrollaron un cuestionario de unos 200 ítems que evalúan estás fortalezas.
Sabiduría y conocimiento: creatividad, curiosidad / interés, apertura de mente, amor por el aprendizaje, perspectiva (sabiduría).
Valentía: valor, persistencia, integridad / honestidad, vitalidad / entusiasmo.
Humanidad: amor, amabilidad / generosidad, inteligencia social.
Justicia: ciudadanía / lealtad, equidad, liderazgo.
Templanza: perdón, humildad / modestia, prudencia, autocontrol.
Trascendencia: excelencia, gratitud, esperanza / optimismo, humor / juego, espiritualidad / propósito.
5.5.-PSICOLOGÍA POSITIVA (Seligman, 2002)
Escribió “La vida plena”. Dio una conferencia presidencial y ahí empezó la Psicología positiva, comenzó un cambio en el foco de la Psicología de la preocupación por reparar las peores cosas de la vida para también construir cualidades positivas. No sólo reducir sus síntomas sino hacer que disfrute de la vida, que vuelva a estar en sintonía de las cosas, darle herramientas para que pueda ser autosuficiente.
-
Vida agradable: placer y emociones positivas.
-
La buena vida (Eudaimonía): Fluir (flor), satisfacción (fullfilment), dedicación…
-
La vida con sentido: significado y propósito.
-
EL fluir abstracción en lo que se está haciendo sin darse cuenta del paso del tiempo; para fluir necesitamos capacidades y herramientas. Las condiciones que favorecen el flujo: estar con la gente, actividades activas.
-
LA satisfacción está relacionado con las capacidades personales
6.-CULTURA Y PATOLOGÍA
La cultura ejerce una gran presión sobre la expresión y creación de la patología. Hay diversidad cultural en el mundo y esa diversidad también existe en las respuestas ante las dificultades.
6.1.- ¿SON UNIVERSALES LOS PROBLEMAS MENTALES?
En principio sí, pero:
-
¿expresiones diferentes del mismo trastorno?¿o expresiones que en si mismas suponen cuadros diferentes?
-
¿Puede definirse un trastorno fuera de los significados, metáforas e interpretaciones? Ej: ataque de nervios, koro (sureste asiático, cree que el pene le desaparece), latah…
-
Lenguaje y construcción de la realidad. Ej: la palabra depresión no existe en chino.
-
Internacional Pilot Study of Schizophrenia (WHO): aproximadamente el 1% de la población mundial, pero hay diferencias notables.
-
Existen diferencias importantes en genero (sesgos diagnósticos? Diferencias reales?) y en nivel socioeconómico (pobreza y patología).
-
Dentro de los países también hay diferencias importantes en función del entorno (urbano/rural), en el genero, en el nivel socioeconómico: pobreza y patología (depresión, ansiedad, psicosis... ej: negros caribeños de Londres, Brugha Left vio que las tasas de de psicosis en negros caribeños eran mucho más altas por la presión que la sociedad industrializada ejercía en el desarrollo de las ideas persecutorias), en las tasas de recuperación, prevalencia…
6.2.-INFLUENCIA DE LA CULTURA Y PSCIOPATOLOGÓIA
-
Determina criterios de normalidad (excentricidad inglesa) hay distintos umbrales para la normalidad según las culturas
-
Determina estresores ambientales (rural vs urbano, pobreza…) . Ej: horarios
-
Configura patrones de personalidad (resistencia a catástrofes, emancipación…)
-
Configura epistemología personal (percepción de causalidad, cosmovisión, religión…). Los elementos culturales construyen nuestra visión de la realidad y del mundo. Ej: sociedades orientales=hipertrofia del yo VS individualismo de las sociedades occidentales.
-
Configura patrones de expresión (más expresivos o no)
-
Configura patrones de tratamiento.
VARIABLES CULTURALES
-
Género: determina los roles configurando distintas sintomatologías. Ej: mujeres sufren más depresiones
-
Nivel socioeconómico: países pobres tienen mayor vulnerabilidad frente a las patologías (cultura te da recursos para afrontar los problemas, por eso menos patologías). Las tasas de recuperación para problemas graves es mayor en países en desarrollo que en países desarrollados.
-
Entorno urbano VS rural: rural tienen menos estresores
MODULADORES DE AFROTAMIENTO
-
Concepto de tiempo
-
Comunicabilidad de emociones
-
Patrones de expresión emocional
-
Significación social del síntoma
-
Pensamiento
-
Construcción causal (locus de control)
-
Rango de normalidad
-
Permisividad individual
T3. CLASIFICACIÓN Y DIAGNÓSTICO
INTRODUCCIÓN
-
En 1.999 “Fundamentos teóricos de la clasificación”
-
Hay muchos modos de clasificar por similaridades:
-
Homología: mismo origen
-
Paralelismo: misma vía
-
Convergencia: mismo destino final
-
CAROLUS LINNAEUS (1.707 - 1.778), padre de los sistemas modernos de clasificación científica, establece:
-
Clasificación por similaridades
-
Realiza una jerarquía de agrupación:
-
Especies
-
Géneros
-
Familias
-
Taxones
-
Phylum
-
Universo
-
Pero todavía es parcialmente válido por: datos que se han ido aportando de la evolución y el análisis del ADN
-
FENOMENOLOGÍA
-
La descripción de los fenómenos internos se hace a través de la Observación y la Introspección (síntomas)-> según esta corriente puede ser el mejor arma para acceder al mundo interno del sujeto.
-
Lo que interesa conocer de un sujeto son los signos (malestar externo) y síntomas (manifestaciones subjetivas-> quejas del sujeto). También es importante las consecuencias de las enfermedades. En base a esto se ha basado: la descripción (Kraepelin, Jaspers, Bleuler, Sheneider... PSE, SCAN) y la operacionalización (DSM, CIE)
-
La validación se realiza a través de:
-
Observaciones clínicas
-
Convergencia de resultados
-
Consecuencias
PRINCIPIOS TEÓRICOS DE LA CLASIFICACIÓN
Las categorías son mutuamente exclusivas y conjuntamente exhaustivas (es un criterio muy difícil, el DSM y el CIE no lo llevan a rajatabla)
Los miembros de una clase deberían poseer las características definitorias de una clase y de sólo una de ellas (diagnóstico dual, comorbilidad)
Las características definitorias nunca deberían estar presentes parcialmente (politéticas) sino que deberían estar dicotómicamente, presentes o ausentes (monotéticas).
Si nos centramos en el principio 3º, teóricamente parece deseable pero en la práctica a lo mejor no lo es tanto. Cuando hablamos de patologías y trastornos es un clasificación con gran variabilidad de rasgos (polítetica) ”se tienen que cumplir 5 de los 9 síntomas”, lo que lleva a una clasificación flexible. El que se haga una clasificación tan flexible provoca que a individuos con distintas conductas se les incluya en la patología.
Es un sistema abierto con una desventaja: es difícil establecer el equilibrio y por ello se aparta de una visión nomotética; esto provoca que bajo una etiqueta se incluya gente muy diversa (a lo mejor excesivamente diversa) entre sí y por ello no podamos encontrar resultados fuertes.
Quizás esto de deba a que la tendencia en Psicología es llevar esta visión politética hasta sus últimas consecuencias.
2.1 FUNCIONES DE LOS SISTEMAS DIAGNÓSTICOS
<<La búsqueda de 1 taxonomía ideal descansa en la asunción de un orden intrínseco en el universo>> T. Millon, 1.987
Las Funciones Ideales De Los Sistemas Diagnósticos Son:
-
Organizar “eficazmente” la información clínica, es decir, ayudar a racionalizar la información, categorizarla...
-
Facilitar la comunicación entre profesionales.
-
Facilitar la información fiables sobre el funcionamiento, discapacidad y limitaciones asociadas al trastorno.
-
Predecir el juicio clínico y respuesta al tratamiento (pronóstico).
-
Seleccionar tratamientos adecuados.
-
Clasificar etologías.
-
Facilita el desarrollo teórico (grupos homogéneos).
-
Guía la investigación.
-
Facilita la epidemiología.
2.2 LIMITACIONES RECONOCIDAS (DSM-IV, APA, 1.994)
<<En el DSM- IV no se asume que cada categoría de los trastornos mentales sea una entidad completamente>>
Zigler & Phillips realizaron una investigación en 1.961 en la que estudiaron a más de 700 pacientes bipolares, depresivos, ansiosos y esquizofrénicos. Intentaron ver qué tipo de síntomas estaban ligados a determinados trastornos (¿Hay síntomas específicos de los trastornos? ¿Hay síntomas patognomónicos? - exclusivos de determinados trastornos-), concluyendo que no había valor diagnóstico de los síntomas, no existían síntomas que por sí mismos tuvieran un valor diagnóstico.
2.2.1 FUENTES DE ERROR DIAGNÓSTICO
En Psicología los sistemas de diagnóstico son fiables si en ellos hay acuerdo interjueces.
En este cuadro se muestra un estudio realizado por Beck, a pesar de que la mayoría de las categorías ya no existe, el valor de los resultados es importante. Así muestra que la coincidencia interjueces es muy baja entre los diagnósticos, hay más casos en los que hay desacuerdo que acuerdo.
| CATEGORÍA | Nº DIAGNÓSTICOS | COINCIDENCIA |
| Depresión neurótica | 92 | 64 |
| Reacción de ansiedad | 58 | 55 |
| Sociopatía | 11 | 54 |
| Reacción de esquizofrenia | 60 | 53 |
| Melancolía involutiva | 10 | 40 |
| Perturbaciones de la personalidad | 26 | 38 |
Beck también estudió porque no había acuerdo interjueces, es decir porque dos personas no se podían poner de acuerdo en un diagnóstico, y llegó a la conclusión de que esto se debía a:
-
Las inconsistencias del paciente en un 5%.
-
Las inconsistencias del entrevistador en un 32%.
-
Y a las definiciones imprecisas en un 63% -> los terapeutas no se ponían de acuerdo antes a la hora de definir las patologías.
Por ello podemos concluir que la fiabilidad interjueces es muy baja incluso en aspectos como la deficiencia mental (considerados tan fáciles de detectar a través de pruebas objetivas), y en un caso excesivamente bajo, en la depresión.
SISTEMAS ACTUALES DE CLASIFICACIÓN
3.1 DESARROLLO DE LOS SISTEMAS DE CLASIFICACIÓN DIAGNÓSTICA
La corriente del NeoKraepelianismo influirá en la elaboración de la DSM-III (1.980), su sistema de clasificación será el que se imponga a partir de esta fecha u guie los sistemas diagnósticos del DSM y del CIE.
OMS APA
CIE - 5
CIE - 6 (1.948) DSM I (1.952)
CIE - 8 (1.968) DSM II (1.968)
CIE - 9 (1.975) DSM III (1.980)
DSM III-R (1.987)
CIE - 10 (1.992) DSM IV (1.994)
DSM IV-TR (2.000)
3.2 SISTEMAS ACTUALES
La gran aportación del DSM-III es la instauración de los sistemas de diagnósticos actuales con determinadas características:
-
En ellos se especifican criterios operativos
-
Exigen una inferencia minimizada intencionalmente por parte del clínico.
-
Son sistemas Neo-kraepelinianos basados así en síntomas, síndromes y en la observación.
-
Aterocismo etiológico: las causas quedan aparte, el sistema se basa en la clasificación del trastorno no en la etiología del problema, excepto en el TPET, Trastorno De Estrés Postraumático, y el TT Adaptación, Trastorno De Adaptación.
-
Son Politéticos, sistema que plantea que no existen síntomas absolutamente necesarios para hacer un diagnóstico.
-
Son “Horizontales”: todos los síntomas tienen el mismo peso diagnóstico. Así, por ejemplo: si hablamos de depresión vale lo mismo que haya pensado en suicidarse que el que no tenga amigos.
-
Tienen una cobertura muy amplia: intentan ser exhaustivos, es decir, que todos los individuos se encuentren en el sistema.
-
No se centran en decisiones terapéuticas, son ineficaces en terapias, no recomiendan tratamientos sólo definen el problema.
El DSM IV no evalúa la gravedad del trastorno sólo si existe o no
USO DE UNA EVALUACIÓN MULTIAXIAL
-
Novedad incluida en el DSM III
-
Multiaxial = atendiendo a diversas áreas para obtener una información más integrada.
-
Facilitar una evaluación integral y sistemática
-
Organizar y comunicar la información clínica
-
Capturar la complejidad de las situaciones clínicas
-
Describir la heterogeneidad de los individuos
-
Promover la aplicación del modelo bio-psico-social
3.4 SISTEMA MULTIAXIAL: evaluación multiaxial
No sólo es basarse en el diagnóstico, sino tener un diagnóstico más amplio, utilizando los distintos ejes. Por ello la evaluación clínica se hace en distintos ejes:
-
EJE I: es el área diagnóstica fundamental. Consiste en anotar el diagnóstico principal del individuo, es describir y prestar atención al problema a detallar (ejemplo: Trastorno De Pánico Sin Agorafobia, 369.10, F369.05). Así se trata de trastornos clínicos y de otros problemas que pueden ser objeto de atención clínica.
-
EJE II: es el reservado a Trastornos de Personalidad (ejemplo: Trastorno de Obsesión-> muy ordenador, muy inflexible son sus criterios, no comete errores, muy puntual... síntomas por debajo del umbral clínico, no se perciben fácilmente). Antes también se incluía aquí el retraso mental, pero ahora se incorpora en el eje I. En ambos se especifica que por su naturaleza comienzan en la infancia o adolescencia del individuo.
-
EJE III: es el que señala alguna condición médica o discapacidad o enfermedad que pensamos que es interesante indicar, pero no necesariamente implica una relación causal. Así se trata de enfermedades relacionadas etiológicamente o no con ese problema mental.
-
EJE IV: en él se señala la información de estresores que el individuo ha vivido en los últimos meses o año, se da una valoración subjetiva rápida de dificultades del paciente en el trabajo, familia, relaciones... Señala los problemas psicosociales y ambientales del paciente (muy importante en Psicología, no tanto en la Psiquiatría).
-
EJE V: es la Escala de Evaluación de la Activación Global (AEG/GAI), hace referencia al nivel de actividad o funcionamiento global o general del individuo, para ello se crea una escala de 0 a 100 donde el clínico lo valora para puntuar al sujeto en base a este criterio. 0 representa un funcionamiento mínimo mientras que 100 es un funcionamiento máximo.
Así por ejemplo:
-
Una puntuación de 91-100 implica una actividad satisfactoria, nunca parece superado por los problemas de la vida, es valorado por los demás a causa a sus cualidades. Sin síntomas.
-
Una puntuación de 50-41 implica síntomas graves por ideas suicidas, rituales obsesivos graves, robo de tiendas, o cualquier alteración grave de la actividad social, laboral o escolar.
CARACTERÍSTICAS GENERALES DEL DSM-IV
Las características generales del DSM-IV son:
-
Desde 1.988 (13 comités de 5/8 miembros cada uno).
-
Misma función de Trastorno Mental que DSM-III
-
Criterios no taxonómicos (no criterios racionales, lógicos)
-
No hay una clasificación por causas (excepto en el Trastorno Adaptativo y en el TPET)
-
No clasificado por edad siempre (excepto en los trastornos que se especifica que se inician en la infancia)
-
Se clasifica por síntomas (ej: esquizofrenia)
-
No hay apartado para trastornos orgánicos. (porque la diferencia de orgánico y no orgánico sería dualista “cuerpo-mente”)
-
Menos narrativo que el CIE-10 (criterios VS directrices)
4.1 ESTRUCTURA GENERAL DEL DSM-IV
-
Contiene criterios operativos-> el hacer explícito los criterios de exclusión y de inclusión de un trastorno (inclusión: tiene que presentar A, B y C y exclusión: si tiene D y E no tiene X).
-
Contiene rasgos asociados al cuadro diagnóstico.
-
Contiene datos sobre edad, sexo y diferencias entre culturas
-
Contiene datos sobre la prevalencia (ej: el 58% se muerde las uñas), incidencia (ej: este es el % de casos que se diagnostican -cómo progresa el trastorno- ) y riesgo.
-
Contiene el curso del trastorno (ej: tiende a ser crónico).
-
Contiene las complicaciones que se pueden originar.
-
Contiene el Patrón familiar que se puede dar.
-
Contiene Diagnóstico Diferencial.
-
Contiene la predisposición bio-psico-social.
En los últimos años el DSM-IV (1.994) determina casi 400 categorías diagnósticas (casi 100 más que en le DSM-III en el 1.987).
El sistema de clasificación del DSM-III surge de un estudio sobre la depresión y la esquizofrenia en el que se ve que es muy difícil determinar estar enfermedades por lo que se inventan reglas muy específicas de exclusión y de inclusión para determinar qué es depresión y esquizofrenia. Así, Feighner y RDC se inspiran en un sistema de criterios operativos que estaban encaminados a una investigación únicamente.
4.2 REVISIONES DEL CIE: CAMBIOS DE PARADIGMA
EL primer CIE aparece en el 1.900. En el 2.011 se cree que se publicará el CIE 11 en el que se quiere hacer un cambio de paradigma.
Ahora se clasifican los trastornos en función de:
-
Fenomenología
-
Psicopatología
-
Síndromes
-
Intuición clónica
-
Consenso de expertos
Sin embargo, el CIE 11 los va a querer clasificar en función de:
-
Características fenotípicas: poder dar a cada uno de los cuadros características manifiestas de carácter psicobiológico que obedezcan a una estructura fenotípica particular (ej: movimientos oculares rápidos en los esquizofrénicos). Hace referencia a la expresión manifiesta.
-
Neurociencia
-
Fisiología
-
Validación epidemiológica
-
Evidencia bio-psicológica
Lo importante es que se pasa del síntoma a la enfermedad. Ej, si me muerdo las uñas, tengo un trastorno?. EL síndrome de Humpty-Dumpty: ¿Qué hay detrás de un nombre?, una etiqueta no explica nada, no explica la conducta
ideología, ciencia y diágnostico
Las características culturales influyen en el diagnóstico de los trastornos, un ejemplo de esto son:
-
DRAPETOMANÍA (1.843), consistía en diagnosticar ataques de locura en esclavos negros que deseaban escapar de los campos de recogida de algodón. Se patologizaba una conducta totalmente normal.
-
DIESTESIA ETIÓPICA
-
LOCURA MASTURBATORIA, locura como consecuencia de una masturbación compulsiva pero tiene que ver con ausencia de estrategias para evaluarlo
-
“PSICOPATÍA” (Boston 1.920) era un trastorno con el que se relacionaba a las mujeres muy independientes y desinhibidas, que se ajustaban al canon.
-
HISTERIA, ha estado siempre asociado a un problema femenino, aunque este relación a lo largo del tiempo ha estado decantada por rasgos culturales. Si parece existir un sesgo sexual.
-
Estrés POSTRAUMÁTICO (DSM-III), se introduce porque los americanos hacen presión para que determinados síntomas que sufren se diagnostiquen como un trastorno.
-
PÁNICO (DSM-III).
-
FOBIA SOCIAL (DSM-IV), lo que ahora se llama fobia social y se ha convertido en un trastorno antes lo llamábamos timidez.
-
TRASTORNO DISFÓRICO (del estado de ánimo) DE FASE LUTEÍNICA (ciclo hormonal, menstrual), propuesta del dsm-iv en le que se explica un trastorno ligado al ciclo menstrual.
-
¿DEPRESIÓN, ESQUIZOFRENIA?
5.1 DIAGNÓSTICO, CIENCIA E IDEOLOGÍA EN ESPAÑA
Podemos resaltar dos libros que hacen referencia a este tema:
-
“Ciencia Y Fascismo” (1.997)
-
“los niños perdidos del Franquismo” en este libro se cuenta cómo entregaban los hijos de las mujeres “rojas” de las cárceles para limpiar a los niños de sus genes y del infierno.
También resaltamos a Antonio Vallejo-Nájera, primer catedrático de Psiquiatría en España en la UCM, en su libro “Psiquismo del fanatismo Marxista” se puede apreciar sus ideas sesgadas por la ideología debido a que aseguraba que le marxismo estaba ligado al retraso mental.
alternativas eN LA clasificación
1) ALTERNATIVA 1: CAMBIOS EN SISTEMAS DIAGNÓSTICOS
ALTERNATIVA 2: modelos dimensionales
Hace referencia a saber situar a los sujetos en variables clínicamente evaluadas dimensionalmente. Esto tiene una limitación, el enfoque categorial (como dice el DSM) es más adecuado cuando todos los miembros del grupo son homogéneos, pero en nuestro caso no es así; la población con la que trabajamos es muy dispar.
CONTINUO NORMALIDAD-PATOLOGÍA
Esta perspectiva aporta una visión más humanizadora, más que la categorial. Considerar la patología desde un continuo en la normalidad (“él está más depresivo que yo”) frente a la consideración única desde la patología (“es una enfermedad distinto a mi”).
NORMALIDAD PATOLOGÍA
IDEAS
Ideas Paranoides SOBREVALORADAS Ideas Delirantes
(ej: fanatismo religioso) paranoides
sistemas categóricos vs sistemas dimensionales
-
Categóricos se expresa en forma de presencia / ausencia de trastorno. Ej: “presencia o no de depresión”
-
¿Tiene el paciente la tensión alta?:
-
SI
-
NO
-
Dimensionales se expresan a través de la puntuación en una dimensión continua. Ej: “indica el grado de ansiedad en una escala de 0 a 100”
-
¿Tiene el paciente la tensión alta?
-
Para encontrar la respuesta debemos establecer un umbral diagnóstico de hipertensión
3) alternativa 3: la vuelta la síntoma
Un modo de solucionar la gran mayoría que se incluye en una categoría diagnóstica con miles de diferencias, es volver a los síntomas.
A principios del siglo XX, finales del XIX, se centraron mucho en los síntomas. La idea es intentar tomar cómo unidades de análisis no las categorías conceptuales (cuadro) sino los síntomas: “Dejemos de estudiar cómo se diagnostica la depresión y estudiemos porque se ponen tristes”. ----- SÍNTOMAS VS CATEGORÍAS
Síntomas evita problemas de clasificación, facilita desarrollo teórico, aísla elementos de estudio olvidados, reconoce la continuidad entre lo normal y lo patológico
Categoría hay más variedad entre sujetos en cuanto a síntomas, intensidad, duración...
4) alternativa 4: foco del funcionamiento
No sólo saber cómo funciona la gente con trastornos mentales sino también esquivar el etiquetamiento.
Hay veces que es más importante un problema de ansiedad que de esquizofrenia dependiendo del grado en que afecta al funcionamiento del individuo.
Ante esto el DSM señala una limitación: el diagnóstico no dice le nivel de discapacidad al que se somete la persona ante el trastorno.
Este criterio de funcionamiento al que hacemos referencia, hace que en el estudio posterior al 11-M el 15% posible de TEPT se transformase en un 1'9% , ya que, respondieron que a pesar de presentar determinados síntomas, estos no interferían en su funcionamiento diario.
5) alternativa 5: evaluación funcional
Evaluación funcional de los sistemas que no etiquetan sino que toman como tesis los problemas individuales de las personas, es decir, se convierten en unidades de análisis fundamentales independientes (surgen las teorías conductuales-cognitivas)
Centrarnos en los problemas concretos de una persona y hacer registros de ella:
EVALUACIÓN CONDUCTUAL
-
Registro y observación conductual
-
Énfasis en observaciones in situ si son posibles.
-
Autorregistros: registros por otras personas.
-
Permite información continuada en situaciones naturales.
-
Uso de checklists y escalas
-
Modelo dimensional implícito.
-
Proporciona feedback al propio actor de las conductas.
-
Buena relación costes beneficios.
-
Modelo ABC: antecedentes - conducta - consecuencias
-
Análisis fucional de la conducta
-
Identificación de factores mantenedores y principiantes
T4. PSICOPATOLOGÍA DESCRIPTIVA.
ALTERACIONES PERCEPTIVAS
PUNTOS DE PARTIDA
-
Percepción es un proceso CONSTRUCTIVO por lo tanto las alteraciones de esta son un proceso constructivo ( influye en las emociones...).
-
Procesos arriba—abajo y viceversa(pensamientos ciencias; procesos sensoriales...).
-
Distinción básica:
-
DISTORSIÓN: Hay una percepción distorsionada de un objeto real (Ej: me doy la vuelta cuando alguien llama a Noelia).
-
ENGAÑO: Hay un percepción nueva no dependiente de objetos (Ej: oigo mi voz en mi casa cuando estoy sola).
DILEMA PERCEPTUAL
-
Conexión intermódulos (percepción --- memoria --- creencias -emociones...). “Me intentan envenenar. Lo sé por que la comida me sabe a arsénico. Está amarga” ( alteración perceptiva ligada a una idea delirante no déficit sensorial, gustantivo...).
-
Énfasis perceptivo (Falret, Ball, ....) vs intelectual (Ey....).
2. PAUTAS DIAGNÓSTICAS
-
Basado mas en informes verbales e introspección
-
Explorar delirios:
-El 90% sufre delirios pero solo el 30% de los delirantes presenta alucinaciones
-
En una minoría (1/4 paciente) son multimodales (son en una mayoría de una modalidad sensorial).
-
Mayor cronicidad menor perturbación emocional.
-
Mayor simplicidadmayor probabilidad de organicidad
-
Reacciones adversas: (casi siempre negativas)
Miedo — desagrado (másfrecuente) — indiferencia — agrado — curiosidad — aislamiento — huida - seguimiento de órdenes-.........
3. TRANSTORNOS PERCEPTIVOS: DISTORSIONES
CAMBIOS CUANTITATIVOS
La intensidad de lo percibido es mayor o menor de lo habitual:
-
Hiperestesia: especial sensibilidad a una modalidad sensorial (Ej: “los colores resaltaban de tal manera que creía que los había iluminado con reflectores escondidos” , hipersensibilidad a la luz cuando se tienen migrañas)
-
Hipoestesia: contrario a la hiperestesia (Ej: los rayos del sol palidecen entre mi cuando les hablo”)
-
Anestesia: caso extremo de hipoestesia: no sentir nada
CAMBIOS CUALITATIVOS
-
Forma:
- Dismorfosias distorsión de un objeto (EJ: ver una campana cuadrada)
-
Tamaño (pueden deberse a las drogas):
-
macropsias percepción exageradamente grande
-
micropsia visiones liliputienses
-
Aglutinaciones (pueden deberse a las drogas), son combinaciones atípicas de 2 o más modalidades sensoriales:
- Sinestesias percepción distorsionada en la que un estímulo se percibe a través de una modalidad sensorial diferente a la que le corresponde ”ver los colores de la música”). Se puede producir por sustancias (LSD), pero no está ligado a patología.
-
Escisiones (separaciones anómalas de la realidad):
-
Metacromias (separar los colores de los objetos)
-
Morfolisis (separar las formas de los objetos)
-
Disociación, recuerdo y familiaridad
-
Despersonalizaciónsensación de irrealidad con uno mismo
-
Desrealización sensación de irrealidad con la realidad
4. TRANSTORNOS PERCEPTIVOS: ENGAÑOS
4.1 NORMALIDAD Y ANORMALIDAD PERCEPTIVA
¿Son frecuentes las experiencias perceptivas anómalas? SI-> lo que crea un modelo de causas o génesis de las mismas para explicar las anomalías perceptivas.
-
No hay buenas medidas de predisposión
-
Escuchar voces ocasionalmente parece frecuente (Posey y Lunch, 1.983):
-
75% estudiantes
-
39% han oído su pensamiento
-
5% han oído conversaciones
Cuando oímos voces nuestras cuerdas vocales siguen los mismos movimientos.
Muchas veces alucinamos por faltas de estímulos -deprivación sensorial-
-
Hay pautas culturales:
-
Sensación de que las imágenes visuales van el declive (Diethelm, 1.956). Se dan más en países no industrializados
-
Visionarios (E.Media, Época victoriana -Inglaterra-, en nuestros países se dan más alucinaciones de tipo cognitivo)
-
Hay culturas en las que se da una búsqueda activa de alucinaciones (chamanes...)
-
En relación con el sueño
-
Hipnagógicas: cuando estás adormeciéndote
-
Hipnopómpicas: cuando vas a despertarte (esto le ocurre mucho a las
personas con narcolepsia-> no salen bien del sueño)
NO LÍMITES CLAROS ENTRE PSICOPATOLOGÍA Y NORMALIDAD
Encuestas-> síntomas psicóticos más frecuentes de lo que se infiere de las admisiones en hospitales
Ratios de prevalencia vital para síntomas con criterios DSM -IV:
1) Alucinaciones: 9'9% (Sidgewick, 1.894), 11'1% (E-Teim)
2) Delirios: 12% (Van Os et al 2.000), 12'6% Paranoia (Paulton)
4.1 ILUSIONES PERCEPTIVAS
El DSM -IV (APA, 2.000) entiende por alucinación perceptiva: la percepción o interpretación errónea de un estímulo externo real. Ej: ver a una amiga en el coche cuando esperamos a que nos recoja.
4. 2 ALUCINACIONES
4. 2. 1 HISTORIA
Etimológicamente ligadas al términos de Hallucinatio---> engaño, error, equívoco, abuso. HAsta el siglo XIX, las alucinaciones designaban un trastorno más que un síntoma.
Esquirol (1.938), definía alucinación como un momento en el que "un hombre tiene la convicción íntima de una sensación que percibe actualmente, cuando ningún objeto exterior capaz de despertar esta sensación llega a sus sentidos, sufre un estado de alucinación: es un visionario".
J. P. Falret "la alucinación es una percepción sin objeto" (no lo distingue del sueño, por lo que no es muy preciso)
Según Castilla esta definición era una contradicción, ya que, una percepción necesita un objeto externo
Hashish: Moreau de Tours (1.845), él mismo se utilizó para ver que efectos tenía.
4. 2. 2 CARACTERÍSTICAS DE LA ALUCINACIÓN
¿Qué características fenomenológicas tiene una percepción normal? ¿Cuál es la diferencia entre lo que percibo ahora y un sueño? ¿Cómo sé que no es imaginación? Imaginación->control propio, implica menos sentidos y más funciones psíquicas. Percepción actual->imagen nítida, es continua-estable
Percepción normal Alucinación
Consenso popular Se da en el espacio externo (diferencia
para Jaspers de la pseudoalucinación
que se daría en el interno)
Tangible Son corpóreas (no subjetivas)
Incontrolable Son claras
Son constantes
No son compartidas
Se refieren a temores
4. 2. 3 DEFINICIÓN (Bentall & Slade, 1.988)
Definen alucinación como: cualquier experiencia que ocurra en ausencia de un estimulo adecuado, tenga el impacto de una percepción real (aunque el sujeto sepa que no es real) y no esté sujeta a control voluntario y directo de quien lo experimenta.
4. 2. 4 CAUSAS DE LA ALUCINACIÓN (ORGÁNICA Y FUNCIONAL)
-
Emocionales: ansiedad, estrés...
-
Por sugestión: Hipnosis, experimentos de sugestión (Experimento de Seashore en el que informó a los transeúntes de un hospital que en el momento en el que vieran una luz dieran un paso, pero nunca la encendió a pesar de que muchos dieron varios pasos. Tiene que ver con las expectativas de ver o sentir algo que al final no sucede)
-
Patologías en órganos sensoriales periféricos: ej: la Hipoacusia aumenta la probabilidad de oír voces
-
Deprivación Sensorial
-
"la enfermedad del parche negro" tras las cataratas (Síndrome de Charles Bounet, en 10-15% de pacientes con daño visual se dan alucinaciones en personas con cataratas)
-
Experimentos de deprivación (sólo el 10% lo experimentan)
-
Trastornos en el SNC:
-
Lesiones en diencéfalo y córtex, tumores, migrañas...
-
Hipnogógicas, Hipnapómpicas... (65% de los estudiantes)
-
Deprivación del sueño
-
Intoxicación por fármacos, como los antidepresivos, antiparkinsionianos, antibióticos hormonas...)
-
Trastornos psicológicos
-
Esquizofrenia -> 75% de los casos de ingreso tienen más alucinaciones auditivas
-
Depresión -> alucinaciones simples, no son frecuentes, más congruentes con el estado anímico que en la esquizofrenia
4. 2. 5 CLASIFICACIÓN DE LAS ALUCINACIONES
-
Por complejidad
-
Simples (ligadas a trastornos nerviosos): típicas en migrañas, neuritis óptica, desprendimeintos de retina, epilepsias... Ej: fotopsias (flashes, leces), ecotomas (zonas sin visión y acoasmas (ruidos simples).
-
Por contenido (tipicamente relacionado con temores, creencias,
preocupaciones, delirios... no son patognomonicos.
-
Por etiología: funcional VS orgánica
-
Por modalidad sensorial a la que pertenecen (no tienen valor diagnóstico)
-
AUDITIVAS
Los contenidos típicos son de amenaza, acusaciones... No suelen afectar emocionalmente el reconocer la fuente (interior o exterior), el sexo. Son más típicas de problemas psicológicos. No son patognomónicas (solo el 35% tiene esquizofrenia).
Hay distintos tipos:
- Pensamiento sonoro: oye el propio pensamiento, este suena
- Eco del pensamiento: sensación de que retumba, invasivo y molesto; audible y hacia el exterior
Hallazgos sobre las voces en estudios con esquizofrénicos :
- Si hay relación íntima es más difícil resistirse
- El 85% cree que son omnipotentes y omniscientes
- A mayor poder conferido, mayor resistencia
- Indefensión y depresión frecuentes (2/3)
- Voces benévolas o malévolas: menor resistencia salvo ante imperativos de daño propio o a otros
-
VISUALES
Más típicas de problemas orgánicos agudos (intoxicaciones -alcoho-, trastornos afectivos -depresiones-). La más frecuente en occidente son las alucinaciones complejas: Ej:es ver personas en tamaño normal o zoopsias (ver animales). Se dan casi siempre en color. Son estáticas, más típicas en epilepsias. Son raras como única modalidad en trastornos mentales
-
OLFATIVAS Y GUSTATIVAS
Muy ligas a delirios (depresión, esquizofrenia). Frecuentemente asociadas a epilepsias. Ligadas a delirios monotemáticos y a creencias extrañas o anómalas
-
TÁCTILES O HÁPTICAS
Hídricas (pegajosidad de los líquidos) y típicas sensaciones de insectos(fornicación), parásitos (delinoparasitación), sexuales...Miembros fantasma: 95% adultos (Ramachandran "los agujeros negros de la mente").
-
SOMÁTICAS
Dolores cuando los demás hablan, delirios zoopáticos
-
CINESTÉSICAS
Percepción de cambios en posición...
-
AUTOSCÓPICAS
Tienen que ver con uno mismo, Ej: ver las propias vísceras, no verse
en el espejo
-
EXTRACAMPINAS
Ver u oír lo que está fuera del campo perceptivo/sensorial. Ej: ver cabezas a nuestra espalda.
-
DE DOBLE CONTABILIDAD
Ej: decir que su padre no existe pero nunca choca con él en el pasillo
4. 2. 6 CONDICIONES DE FORMACIÓN
-
Edad
-
Muy infrecuentes antes de los 10 años, ya que , estas alucinaciones tienen que ver con una falta de capacidad de discriminación. Son más comunes en ancianos (relación con déficit de sensación)
-
Defectos sensoriales
-
Sordera y ceguera progresiva, no dan respuesta a fármacos
-
Deprivación sensorial
-
"Enfermedad del parche negro" tras las cataratas
-
Experiencias de deprivación
-
Condiciones organísmicas
-
Hipo e hipertermia (fiebre alta)
-
Deprivación de agua, comida o sueño
-
Reducción del ritmo respiratorio
-
Intoxicaciones / síndrome de abstinencia: LSD (geométricos), alcohol, cocaína...
-
Condiciones médicas
-
Hemodialisis, hipotiroidismo, cánceres...-> el 30% de las personas
-
pasan por un estado de delirium
-
Lesiones en diencéfalo y cortex, tumores, migrañas..
-
Hipnagógicas e hipnopómpicas
-
Intoxicación de fármacos
-
Por sugestión: hipnosis, experimentos de sugestión...
-
Emoción por estado organísmico debido a las expectativas hacia unas creencias: metacognición.
-
Por trastornos psicológicos
-
Esquizofrenias:
-
En más del 75% en primeros ingresos
-
No suele haber variaciones circadianas
-
Más auditivas (70%) que visuales (30%)
-
Depresiones
-
Síntoma no muy frecuente
-
Normalmente sencillas (ruidos alguna vez)
-
Más congruentes con el estado de ánimo que en la esquizofrenia:
el contenido y el significado tiene que ver con la depresión "voz
de Dios que le dice culpable" "oír el ruido de las cadenas del fin
del mundo".
4. 2. 7 DIAGNÓSTICO DIFERENCIAL
-
Alucinosis -> alucinaciones orgánicas sin juicio de realidad. Ej: alcoholismo
-
Percepción delirante-> juicio delirante sobre una percepción correcta (lo que es incorrecto es la interpretación). Ej: el profe lleva camisa de rayas porque me odia.
-
Alucinación negativa-> no percibir algo existente. Ej: fenómenos de doble contabilidad: dice que no ve a su padre pero no se choca con él.
-
Pareidolias-> ligadas a la imaginación (ver caras en las nubes), se dan en estados emocionales no alterados. Desaparecen con el cambio de foco atencional.
-
Pseudoalucinaciones-> más insight (conciencia) y por tanto menos impacto. Es una alucinación en la que el individuo sabe que él es la causa de algo que es una experiencia perceptiva incorrecta.
-
Ilusión-> fenómeno dimensional que puede variar según el contexto.
-
Típica del delirium: estado de mal funcionamiento cognitivo-transitorio debido a un elemento orgánico. Ej: fiebre extrema, delirium tremens (delirio con temblor)
-
Emoción por expectativas por ambiguedad estimular
-
Fenómeno normal aunque puede ser prodrómico
4. 2. 8 EVALUACIÓN DE LAS ALUCINACIONES
-
Nuevo interés en los sistemas dimensionales y el Análisis funcional (A-B-C)
ANTECEDENTES ----> CONDUCTA-----> CONSECUENTES
-
Descripción (contenido de las voces, qué dicen, de dónde vienen, quien hablan...)
-
Antecedentes (cuando aparecen?, cuando son más o menos activas?)
-
Conducta / consecuencias (que hace cuando las oye?, hay algún remedio? sigue sus instrucciones? cuando? porqué?)
-
Significados (porqué le hablan a usted? le ayudan? le aconsejan?)
-
Análisis de poder (puede hablar con ellas? obedece? son poderosas? porqué?
4. 2. 9 DIMENSIONES DE LAS ALUCINACIONES (PSYRATS, Escalas que miden gravedad)
-
Frecuencia
-
Duración
-
Localización
-
Convicción de que es real
-
Intensidad
-
Contenido negativo
-
Frecuencia negativa
-
Ansiedad (frecuencia e intensidad)
-
Repercusión en funcionamiento cotidiano
-
Control percibido
4. 2. 10 TEORÍAS DE LA ALUCINACIÓN
-
DESTILACIÓN (West): "Imput sensorial bajo por arousal anómalo (ej: deprivación) <<La experiencia perceptiva anómala es una percepción de un producto mental que debería haber sido "destilado" por la conciencia>>. Cuando alguien escucha voces, los filtros que tenemos en nuestra conciencia hace que lo destilemos en el no funcionamiento.
-
REPRESENTACIONES MENTALES ATRIBUIDAS AL EXTERIOR (Horowitz). <<Incapacidad para distinguir objetos reales de imaginados; déficit en una habilidad metacognitiva de la discriminación de la realidad>>. Dificultades para identificar quién da la información. La gente con más vulnerabilidad para percibir tiene más incapacidad para atribuir al interior o exterior el estimulo. Ej: pensar en hacer algo y tener sensación de ya haberlo hecho.
-
HABLA SUBVOCALICA (Hoffman, 86)
Las personas con más vulnerabilidad de ilusiones perceptivas tienen más problemas de monotorización (Ej: te levantas 3 veces para comprobar si has cerrado el coche, la puerta... pero sabes que si lo has hecho) Con estado emocional alterado, emociones de estrés y arousal bajo---> hay más probabilidad de fenómenos alucinógenos.
T5. TRASTORNOS DE LA COMUNICACIÓN:
ALTERACIONES DEL PENSAMIENTO Y DEL LENGUAJE
INTRODUCCIÓN
La buena comunicación tiene distintas características:
-
Las conexiones entre palabras, frases y oraciones son lógicas y están orientadas hacia una meta.
-
No hay tantas disgresiones como para dificultar al interlocutor seguir una línea de pensamiento
-
El número de elementos informativos por unidad de tiempo que sea adecuado
-
Las palabras y frases usadas son apropiadas y comunican un contenido significativo
-
La comunicación es dirigida al interlocutor
-
La comunicación fluye rítmicamente y no está cortada o desarticulada
DILEMA CONCEPTUAL
-
Entre pensamiento vs lenguaje vs habla (el problema es que el modo de acceder a su pensamiento es a través del lenguaje).
-
Trastonos en el curso (rapidez, fluidez)
-
Trastornos en la forma (sintaxis -ej: hablar de si mismo en 3ª persona dejando entrever que tiene un delirio-, gramática, uso inapropiado de palabras -ej: crear palabras-) pueden tener significado psicopatológico.
-
Trastornos de contenido.
-
Trastornos de posesión (creencias metacognitivas)
TRASTORNOS EN EL CURSO DEL LENGUAJE
-
No hay violaciones sintácticas/semánticas graves
-
Años 50 “pérdidas de asociaciones” (concepto impreciso)
Dislalias orgánicas:
-
Disartia (lesión motora del SNC + déficit movimientos organos articulares)
-
Dispraxia (dificultad movimientos bucales voluntarios) Ej: aprendizaje de un nuevo idioma palabras nuevas difíciles de pronunciar.
-
Disglosia (anomalías o malformaciones en los órganos del habla)
| TRASTORNOS PRIMARIOS | DEL LENGUAJE | ||
| DISTORSIONES (Dislalias, Disartias, Dispraxias) | + Trastornos neuromusculares + Patología bucal + Déficit auditivo | ||
| FRACASOS DE ADQUISICIÓN | + Sordera + Falta de estimulación + Deficiencia mental + Autismo + Disfasia evolutiva | ||
| TRASTORNOS SECUNDARIOS DEL LENGUAJE | |||
| TASA | Incrementada (aceleración) | + Trastorno Afectivo (fuga de ideas -saltar de una idea a otra, tiene gran necesidad de hablar- pobreza del habla) + Trastorno de Ansiedad, logorrea, verborrea, presión del habla | |
| Disminuida (retardo) | |||
| CANTIDAD | Incrementada | + Trastornos Afectivos, Trastornos de Ansiedad, TOC, soledad... | |
| Disminuida | |||
| FLUJO | Disartia Secundaria | + Pobreza de pronunciación. Ej: intoxicación etílicas | |
| Tartamudez | |||
| Mutismo | |||
| Afasia | + Broca (Expresión) + Wernicke (Reconocimiento) | ||
2.2. TRASTORNOS EN LA FORMA DEL LENGUAJE
Se da la violación de las normas sintáctico-semánticas a través de la aparición de:
-
Neologismos: Usar palabras con significados nuevos/derivados que solo conoce el emisor. Se da en Esquizofrenia, manía, autismo...
-
Perseveración: repetición de palabras. Se da en TOC, epilepsias, alzheimer...
-
Resonancias, asonancias o asociaciones sonoras: conexiones entre palabras y/o frases determinadas por asociaciones fonéticas en lugar de semánticas. Se da en manía. Ej: Qué día es hoy? Hoy es un buen día porque temprano me he cogido mi mano y he dicho….
-
Verbigeración: Repetición de palabras o frases de forma anárquica, sin plan, hasta que invaden la producción del habla del sujeto.
-
Parar respuestas: Respuesta errónea a preguntas simples. Se da en Síndrome de Gansen, esquizofrenia, hebefrénicos... Ej: ¿Qué día es hoy? Tomates
-
Incoherencia: (ensalada de palabras, jerga...) Se da en Delirium, esquizofrenia, después de anestesia...
DISCURSO NORMAL A B
(Hay un punto de partida y de llegada, ¿Cuántos años tienes? 20)
ALOGIA A B
(Pobreza de pensamiento, hay un pto de partida pero no se llega a ningún sitio, no hay gran productividad)
PERSEVERACIÓN A C C C
(Da vueltas a las mismas cosas, es un bucle)
DESCARRILAMIENTO A B
(el sujeto se olvida de lo que pregunta y se
aparta del pto de partida y llega a otra C D E
meta)
CIRCUNSTANCIALIDAD A B
(El sjto tiene un pto de partida, se aparta
de él y luego vuelve) C D E
TANGENCIALIDAD A B
(el sjto da una R directa xo q no tiene q
ver con el objetivo: ¿Cuántos años tienes? C
Octubre)
INCOHERENCIA A B
(No hay buen control cognitivo y el interlo-
cutor no puede entender)
2.3. TRASTORNO DE LA COMUNICACIÓN
Lenguaje que no tiene en cuenta al interlocutor.
-
Pobreza de pensamiento o contenido: (alogia): delirium, esquizofrenia...
Del habla: sólo monosílabos o signos.
-
Bloqueo: Ansiedad, esquizofrenia...
-
Descarrilamiento, fuha de ideas: Pérdida de asociaciones. (Fuga de ideas)
Esquizofrenia, manía...
-
Tangencialidad: Modalidad de descarrilamiento espontáneo, sin preguntas previas.
-
Ecolalia y palilalia: restringida a la última parte de la vida. Se da en Demencia, autismo.
Nota: ECOLALIA es repetir las últimas palabras del interlocutor.
-
Circunstancialidad: Dar demasiados detalles (detallismo). TOC, epilepsias...
-
Lenguaje acelerado: manía, ansiedad...
2.4. TRASTORNO EN LA POSESIÓN DEL PENSAMIENTO
2.4.1. CREENCIAS DE ALIENACIÓN. (90 % esquizofrénicos: OMS, 1973)
-
Inserción de ideas o emociones, “ mi pensamiento ha sido insetado”.
-
Robo del pensamiento, produce bloqueo mental “pienso en mi madre, y de repente, mis pensamientos son succionados fuera de mi cabeza por un aspirador extractor cerebral. Y allí no queda nada, estoy vacía”
-
Difusión o transmisión al exterior del pensamiento, “ no puedo pensar porque mi pensamiento lo ven los demás”
-
Voces que comentan acciones (entercera persona y hacia ¿metas?).
-
Percepciones delirantes.
Aquí la voluntad no se percibe como algo propio, sino algo de su vida que controlan los demás
Síntomas de primer rango. (Kurt Scheneider, 1887-1967)
Argumentaba que existían tres grandes grupos de síntomas definitorios de la esquizofrenia:
-
Eco del pensamiento - voces que comentan acciones.
-
Percepción delirante.
-
Experiencias de influencia corporal.
-
Experiencias de control o imposición.
-
Robo de pensamiento.
-
Difusión.
2.4.2. EXPERIENCIAS DE BLOQUEO
Ligadas al robo de pensamiento. EL pensamiento está bloqueado, no fluye, pero también hay otras experiencias.
2.4.3. OBSESIONES
Con más frecuencia a personas responsables, correctas...normales.
-
Vivencia de ideas intrusivas, ajenas, parásitas, (vivencia de que hay un elemento que a pesar de tu voluntad, aparece)
-
Contenido ansiógeno (sexual, agresivo, obsceno, profano...)
-
Suelen ser aberrantes para quien las tiene por lo que intenta no tenerlas consiguiendo el efecto contrario.
-
Sabe que las crea él pero no son suyas porque van en contra de su moralidad.
2.5. TRASTORNO EN EL CONTENIDO
Hace referencia a qué se está diciendo y su expresión máxima es el delirio .
-
Psiquiatría: El delirio está vacío de significado “actos vacíos del habla cuyo contenido no hace referencia ni al mundo ni a uno mismo”.
-
Nietzsche: “Siempre hay un poco de razón en la locura”
2.5.1. DEFINICIÓN DE DELIRIO
a) Def. Clásica de Jaspers para el delirio (1913-1993):
-
Una idea falsa que
-
se mantiene con una enorme convicción subjetiva extraordinaria (no piensan en ello en términos de probabilidad)
-
y se mantiene ante contra-argumentaciones o experiencias en contra, y
-
tiene un contenido imposible.
b) Def. DSM-IV (1994):
-
Falsa creencia
-
basada en una inferencia incorrecta
-
relativa a la realidad externa
-
que es firmemente sostenida, a pesar de que todo el mundo cree y a pesar de cuanto constituye una prueba o evidencia incontrovertible y obvia de lo contrario.
Existen Problemas a la hora de diagnósticar el delirio, ej: Efecto Marta Mitchell (caso Watergate), ella sabía el complot contra el partido demócrata pero nadie la creyó, creían que eran delirios
2.5.2. CARACTERÍSTICAS DEL DELIRIO. (Muller, 1979; Oltmanns, 1988)
-
Absoluta convicción.
-
Inmodificables.
-
Contenido fantástico/imposible.
-
Evidentes por sí mismos; no necesitan explicación para el sujeto que lo tiene. Se entiende, no como creencia, sino como un conocimiento del individuo, no se discute (Ej: 2 y 2 son 4); no se somete a prueba.
-
Gran trascendencia personal, son ideas con las que se siente arrastrado, no son ajenos, están implicados.
-
No compartidos culturalmente. -- EL DELIRIO TIENE UN DESARROLLO
-
Preocupan o interfieren subjetivamente. HAY VERLO EN ESTADIOS --
-
No hay oposición a la idea ni a su existencia.
2.5.3. EJEMPLOS DE CONTINUOM
-
DELIRIOS:
-
Eaton et al: delirios extravagantes se dan en un 2% y delirios paranoides/poderes especiales se dan en un 4-8%
-
Peters: según la escala de Ideación Delirante, el 10% del grupo normal sano puntuaba por encima de la media del grupo psicótico. Los rangos de respuesta fueron además parecidos en ambos grupos.
-
ALUCINACIONES
-
Ohayon - el 27% tiene alucinaciones diurnas
-
Tien - el 10-15%
-
TRASTORNOS DEL PENSAMIENTO
-
Spence - existía un continuo en inserción del pensamiento- pensamiento espontáneos.
-
Cox y Cowling- el 50% creen en la transmisión de pensamiento en la gente.
-
FALTA DE INSIGHT
2.5.4. DIAGNÓSTICO DIFERENCIAL DEL DELIRIO.
¿Qué diferencia las ideas delirantes de las creencias religiosas o de las creencias de delgadez extrema de las anoréxicas? Peters no hay diferencias formales (términos de convicción), la mayor diferencia está en el sufrimiento personal y la disforia asociadas.
A) Obsesiones: Insight (saben que son ideas absurdas, un producto de la mente, pero no se las pueden quitar, evitar) y resistencia (luchan contra ellas y puede convertirse en otra obsesión).
-
Comparte con el delirio que se repiten y crean estado emocional negativo.
-
Se diferencia en que el obsesivo sabe que necesita ayuda y se resiste a estos pensamientos.
B) Ideas sobrevaloradas: Mayor consenso social (se le da más importancia socialmente), menor autorreferencia (no está llamado personalmente) y más comprensibles (más inteligibles).
-
Ideas normales valoradas en exceso por el sujeto (pueden dar lugar a fanatismos).
C) Ideas deliroides (no manifestadas claramente, menos convicción. Un delirio no extremo según el nivel de cognición del individuo) vs ideas delirantes genuinas (Jaspers, 1913): Explicables VS no explicables.
-
El clínico puede entender porque piensa eso, como por ejemplo saber que a causa de drogas tiene depresión.
-
Efecto Marta Mitchell: una idea parece delirante pero resulta verdad.
D) Confabulaciones: Son intencionales. Hay dos tipos: fantásticas y de relleno.
Fantásticas: Crear una historia intencionada para aumentar o disminuir autoestima (El delirio no tiene un fin). Ej: Mentir.
De relleno: Crear una historia para rellenar huecos en la memoria. Ej: Borrachos, amnésicos...
F) Percepción Delirante: interpretar delirantemente cosas que tienen otra explicación, delirando sobre algo
--- TEMPLE DELIRANTE: algo ocurre alrededor de tal modo que se empieza a dar una multiplicación de significados-> algo que se está empezando a gestar (extrañeza, perplejidad)
2.5.5. FORMAS DE DELIRIO
-
Primario-Secundario
Se puede explicar por la biografía del sujeto.
Es súbito y sin explicación.
-
Idea delirante repentina.
-
Percepción delirante.
-
Estado de ánimo delirante: justo previo a la eclosión del delirio, la realidad parece esconder significados ocultos.
-
Compartidos (en familias) - Individuales
-
95% individuales.
-
Compartido suceden con alguien muy próximo y con gran carga de dependencia (hijo, esposo...). Ej: “Folie à deux”.
c) Delirio monosintomático: (ej: dismorfobias, delirios olfativos, erotómanos o de celos...)
2.5.6. TIPOS DE DELIRIOS POR EL CONTENIDOS
-
Paranoide / de persecución (muy frecuente o el mas frecuente): En estudio si es una sobrecompensación de una vida insulsa y penosa. Se pierde confianza en los demás.
-
De control o pasividad: cree que está siendo manejado por los demás
-
Religiosos. Ej: creerse jesucristo
-
De infidelidad o celos (celotípicos).
-
De amor: ejemplo “De Clérambault” (creencia de q estás siendo acosado generalmente por un famoso, perdidamente enamorado de tí).
-
De grandiosidad (riqueza, linaje, inteligencia...)
-
Depresivos (basados en culpa, ruina, enfermedad)
-
Hipocondríacos (creen que tienen enfermedades).
-
Nihilistas (Delirio de Cotard: Jules Cotard, 1840-1889). Niegan la propia existencia, piensan que están muertos.
-
Falsa identificación (lesiones amígdala pueden ocasionarlos):
Delirio de Capgras: “L'illusion des sosier” (creencia de que las personas de tu entorno no son ellas realmente que es un impostor, “mi madre es el diablo disfrazado”).
Delirio de Fregoli (creencia de que diferentes personas son en realidad una misma que se disfraza “mi padre, mi madre y mi hermana son el diablo disfrazado”).
Se da una perplejidad inicial que transforma la falta de familiaridad en una explicación necesaria para explicar esto.
Diversidad aparente de contenidos en función de lo que se teme, conoce o espera. Estudio de IPSS vio que los delirios tenían el tema persecutorio pero el contenido era diferente según el contexto social.
| Año | Contenido |
| 1850 | Demonio |
| 1880 | Prusianos |
| 1920 | Socialdemócratas |
| 1940 | Nazis |
| 1960 | Comunistas |
Contenido
67% Referencia
Esquizofrenia 64% Persecución
48% Control
(IPSS, Who, 1973)
TEMAS DE LOS DELIRIOS
- Persecución.
Temas comunes: - Grandiosidad.
- Enfermedad.
( M. Spitzer, 1995)
-
Paranoia=Locura
Para nous: “Una mente detrás de uno mismo”.
-
Variaciones temporales:
Estudios de los delirios en el siglo XIX, del 1850-1920 en Europa: la principio delirios de fantasmas, brujas -> luego evolución-> hipnosis, espiritismo -> evolución -> delirios de radio, coches, aviones-> evolución ahora en -> delirios de rayos X, microondas ...
Las creencias delirantes de tener enfermedades también van evolucionando: Plagas, sífilis, sida...
2.5.7. DIMENSIONES DE LAS IDEAS DELIRANTES.
A tener en cuenta para su estudio y tratamiento.
2.5.8. ANÁLISIS FUNCIONAL DEL DELIRIO (EJEMPLOS).
| CAUSAS | CONDUCTAS | CONSECUENCIAS |
| Bocina en la calle. | “Han venido a por mí, me quieren matar”. | Miedo. |
| Pensamiento intrusivo. | “No es mío, me lo han metido en la cabeza”. | Miedo, impulso a esconderse. |
| No siento satisfacción y antes sí me pasaba. | “Estoy muerto, no siento nada”. | Tendencia al suicidio. |
Condiciones de formación
-
En tratamiento hay que conocer esta secuencia para atacar a las causas.
-
75 condiciones asociadas:
Cortisona, malaria, hemodiálisis, distrofia muscular, intoxicaciones, epilepsia lóbulo temporal, corea, encefalitis, alzheimer...etc
-
Trastornos mentales: en 811 casos de esquizofrenia los delirios que se presentan son: el 70% son de referencia, el 64% de persecución, el 48% de control…
-
Trastornos afectivos: en 227 casos los delirios son de grandiosidad en un 92% PMD
-
Trastornos delirantes: aparición de delirios sin que el comportamiento del sujeto se vea afectado y sin alucinaciones. En 21000 pacientes: el 76% presentaba delirios de autoreferencia, el 83% de persecución y el 98% de celos.
-
Estados tóxicos: anfetaminas, cannabis, LSD-25. En Psicosis anfetamínica: aislamiento, sospecha, claridad de conciencia, cognición conservada…remite a los 3-4 días
2.5.8. TEORÍAS EXPLICATIVAS DEL DELIRIO. (COGNICIÓN Y DELIRIO).
-
Razonamiento silogístico. (Von Domarus, 1944). Ejemplo:
Jesús fue rey de los cristianos Ho: Mal razonamiento.
Yo soy Jesús Pb: Pruebas de razonamiento son bien hechas.
Yo soy rey de los cristianos
El delirio es un razonamiento erróneo y falso, es el resultado de emplear una serie de proceso de razonamiento silogísticos inadecuados. Crítica a esta teoría: demostrar la veracidad, no se puede fácilmente realizar inducciones con personas delirantes, no presentan dificultad en el razonamiento silogístico.
-
Razonamiento probabilístico bayeriano. (Garety, 1999) Actualmente.
Las personas delirantes necesitan de menos ensayos y tienen mayor sensación de convicción al tomar una decisión: “salto a conclusiones” (sesgo). Las personas delirantes:
1) Tendencia más acusada de saltar a las conclusiones, con más rapidez y menos datos. Para llegar a una conclusión necesitan menos evidencias.
2) Están más convencidos de haberlo hecho bien que las personas sin delirios, más sensación de certeza.
-
Atribuciones causales El delirio es 1 explicación que le da una situación de su vida
-
Modelos basados en experiencias anómalas.
De Clérembault.(Cuando a alguien le ocurre algo se pueden dar explicaciones causales que pueden llegar a un delirio. EL delirio es un proceso explicativo causal normal frente a una experiencia anormal.
B. Maher.
-
Razonamiento motivado.
R. Bentall. (Patrones parecido a sujetos normales pero más exagerado y hacia el exterior, al contrario que los depresivos q son hacia interior).
DELIRIO COMO EXPLICACIÓN ATRIBUCIONAL.
--------------------- escuchar una voz (Ejemplo)
Escucho voces porque la virgen me ha elegido (se da el efecto EUREKA ¡aja! El delirio hace encajar las piezas)
Ho: El delirio surge de un proceso atribucional normal pero cuyo inicio fue una experiencia anómala.
Pb: La mayoría de las personas con delirios no sufrieron primero la experiencia anómala.
-- SÍNTOMAS POSITIVOS: algo que aparece pero que no debería aparecer
-- SÍNTOMAS NEGATIVOS: consisten en la no aparición de algo uqe debería aparecer, por un déficit en el funcionamiento de algo.
EXAMEN DEL ESTADO MENTAL
-
Apariencia, Actitud, conducta y habla
-
Curso y contenido del pensamiento
-
Fluidez
-
Contenidos: preocupaciones, delirios…
-
Atención y concentración
-
Percepción
-
Alucinaciones, ilusiones…
-
Despersonalización, derealización…
-
Nivel ce conciencia
-
Afecto y regulación emocional
-
Estado de ánimo
-
Afecto; adecuación, capacidad de descripción…
-
Orientación (saber dónde está)
-
Memoria
-
Control de impulsos
-
Información e inteligencia
-
Capacidad de juicio (se le puede dejar solo, si es peligroso)
-
Insight (introspección)
TEMA 6: ALTERACIONES DE CONCIENCIA
1.- ATENCIÓN
1.1.- Introducción
Existe un problema de indefinición:
-
Relatado por Broadbant (1988): canales y limitaciones
-
Atención, concentración y conciencia; no subsumibles.
-
Metáfora de la luz (conciencia) vs foco (atención).
-
Atención no implica morbidez o patología.
-
¿síntoma, marcador, elemento central…?
ALERTA: respuesta psicofisiológica y conductual ante la entrada de un estimulo. Desde sueño a la hiperactivación
ATENCIÓN: clásicamente ligada a la concentración o focalización perceptiva, que incrementa la conciencia clara de un núcleo de estímulos. Efecto selectivo de procesamiento.
CONCIENCIA: capacidad de reacción de forma comprensible y apropiada a estímulos externos intensos “sensorium”
1.1.1. MODELOS DE ATENCIÓN
-
FILTRO (o estructural: cuello de botella): Escucha Dicótica. Se debate si el filtro es temprano o tardío o si es semántico o episódico.
-
CAPACIDAD (O de recursos limitados): Atención dividida
1.2.- Tipo de atención (Modalidades)
-
Sostenida: Más ligada al funcionamiento neurológico. Para medirlo se hace una prueba de ejecución continua para detectar problemas en capacidad atencional (CPT). Se da más en esquizofrénicos.
-
Dividida: Atender a 2 tareas o más a la vez.
-
Alternante: Cambiar foco de atención continuamente.
-
Selectiva: Más ligada al procesamiento de contenidos (análisis de sesgos).
1.3.- Ansiedad e hipervigilancia
Atiende a cualquier estimulo irrelevante para la tarea (amplia el foco atencional).
Aumento del escudriñamiento ambiental (rastreo ocular).
Hipervigilancia especifica para estímulos amenazantes.
Ensanchamiento de la atención para detectar estímulos sobresalientes relevantes.
Estrechamiento de la atención para procesar la información mientras se procesa el estimulo sobresaliente
1.4.- Patología de la atención
-
Fatigabilidad: cansancio según avanza el tiempo
-
Estrechamiento: mucha atención en algo olvidándose de lo demás
-
Fluctuante: atención difusa, cuesta atender a cualquier estimulo
-
Distracción: Menos mórbido, más habitual
-
Dificultad para cambiar el foco atencional a otro problema.
-
Concentración desmedida en un estimulo o en aspectos parciales del mismo.
-
Reducción de foco desproporcionada.
(Ej: excesivamente concentrado en el futbol distracción)
-
Distrabilidad o hiperprosexia:
-
Dificultad para mantener el foco atencional durante un tiempo suficiente.
-
Dificultad para seleccionar, según su importancia, la información entratante.
-
Amplitud de foco desproporcionada que impide la fijación.
-
Más típica en orgánicos.
-
Problemas para detectar dianas en listas auditivas.
[Síndrome atencional infantil (B C M L T A M), ansiedad, manía, lesiones límbicas y frontales, intoxicaciones…]
-
Autofocalización:- capacidad para dirigir la atención a nosotros mismos, se relaciona con Autoconciencia (estado) y Autocosnciencia (rasgo)
-
Self-awaneness / self-conciousness / estado / disposición (rasgos)
-
La autofocalizacion: Es la distracción centrada en uno mismo, es un estado de autoconciencia.
-
Muy ligada a la rumiación atención excesiva a sí mismos, Favorecer un estado de autofocalizaciín induce a estados depresivos. Regodearse en uno mismo repetidamente generalmente en síntomas depresivos, sucesos molestos y problemas. La rumiación ansiosa-> atención excesiva con elf uturo.
-
La investigación demuestra que la autofocalizacion hace que aumenten las cogniciones de estados de ánimo negativos.
-
La autofocalización depresiva exarceba cogniciones y estados de ánimo negativos (tristeza, ira, ansiedad). En estudios prospectivos, predice el comienzo, duración y gravedad de diferentes trastornos como depresión, ansiedad y estrés post-traumático (Ej: una persona rumiadura tiene más probabilidades de desarrollar depresión y en caso que así sea, más larga y más grave)
-
Consecuencias de la autofocalizacion:
-
Mayor tendencia a la autoevaluación.
-
Mayor tendencia a atribuciones personales negativas.
-
Disminución de la autoestima y aumento de afecto engativo
-
Autoinformes más adecuados a la realidad.
-
Tendencia a evitar tareas tras un fracaso.
-
Amplio efecto negativo hacia las expectativas anticipatorios sobre motivación y rendimiento.
[Obsesiones, depresión, suicidio, preocupación, abstracción del entorno, hipocondría, ansiedad, delirios, alucinaciones…]
2.- CONCIENCIA
2.1.- Alteraciones en el nivel de alerta
-
Alteraciones súbitas de conciencia (ataques), ESCALA Glasgow de Coma:
-
Escala Glasgow de coma
-
Abrir ojos: espontáneo, a ordenes, al dolor, sin respuesta (4)
-
Mejor respuesta verbal: orientado, confuso, palabras inapropiadas, sonidos incomprensibles, sin respuesta (5)
-
Mejor respuesta motora: obedecer sin ordenes (6)
-
Causas de crisis tónico-clásica:
-
Cambios en dosis de anticompulsivos
-
Tricíclicos o neuroléticos
-
Cese repentino de benzodiacepinas, barbitúricos
-
Abuso de alcohol, disolventes, pegamentos
-
Estimulación visual o sensorial (Ej: cepillado de dientes)
-
Alteraciones en el nivel de conciencia: intervienen el Sist. Reticular, hipotálamo y Cortex en la vigilancia. Problemas:
-
Obnubilación: fatigabilidad, disminución de la atención y la concentración. Reactividad a estimulos externos. Hipovigilancia, bradipsiquia (brad disminución)
-
Letárgia-Adormecimiento: alternancia de periodos de conciencia (la mayoría) y de inconsciencia. Requiere estimulación continua para mantenerse despierto, reducción tono muscular, actividades reflejas disminuidas…
-
Sopor - Estupor: Contenidos de la consciencia inexplotable, predominan los estados de inconsciencias. No tiene conductas espontáneas. Las respuestas verbales son inteligibles. Necesita estímulos enérgicos para despertarse. Es precursor del coma.
-
Coma: No puede estar alerta ni con estímulos intensos. Niveles (I-VI): sistema vegetativo, organización EEG, alteraciones del patrón de sueño…
-
Muerte cerebral: EEG, isoeléctrico...
-
Alteración de la conciencia: menor capacidad para focalizar, sostener o cambiar de foco.
-
Cambio en el rendimiento cognitivo (memoria, lenguaje, orientación…) no explicable por demencia (posibilidad de restituto ad integrum/volver al funcionamiento)
-
Se desarrolla en horas-días y suele haber fluctuaciones diurnas. Los delirium suelen tener mas intensidad por la tarde
-
Evidencia de causa orgánica.
-
Subjetividad, privacidad
-
Unidad (identidad personal, global y única)
-
Intencionalidad (la conciencia se dirige a metas, es propositiva)
-
Integración y síntesis (reconocimiento del propio cuerpo, del yo, del espacio y del tiempo circundante)
-
Despersonalizacion “no soy yo” - desrealizacion “no es real” (Meyer Gross, 1935)
-
Conciencia corporal:
-
Anosognosia: (Babinski, 1914): Ej: síndrome de Anson (negación la ceguera), mas lesiones en el hemisferio derecho.
-
Miembro fantasma: privaciones sensoriales parciales que son compensadas por el cortex enviando hacia la periferia mensajes extras del mapa del miembro representado.
-
Disociación o restricción (o desagregación): Pérdidas significativas y no explicables del flujo del pensamiento, amnesia, atención… aparece típicamente desorientación, conductas automáticas (Ej: cantar cuando se mantienen relaciones sexuales- recuerdo de violación en la infancia, se disocia el episodio traumático para intentar superarlo), no delirium, reactividad conservada, amnesia post-critica.
-
fuga disociativa, el sujeto aparece en un sitio diferente de donde vive. Va unido a la amnesia macular (de laguna).
-
amnesias disociativas, pérdida de memoria de sucesos significativos más allá de la pérdida normal.
-
trastornos de identidad disociativo, (antes personalidad múltiple) estas personalidades no son conscientes de las demás, ni de que hay un sujeto supervisor de todo; es muy infrecuente.
-
trastorno de despersonalizacion, muchas experiencias continuas de perplejidad
-
Tipos de orientación:
-
Orientación Autopsiquica: relativa a uno mismo (saber quien es uno, donde vives…)
-
Orientación Alopsiquica: espacio y tiempo, a lo externo (saber en qué fecha estamos, que año es…)
-
Tipos de alteraciones:
-
Desorientación orgánica: el paciente ignora donde está, insiste estar en casa o que el personal son sus familiares.
-
Doble orientación: orientación errónea, delirante o con doble contabilidad. Ej: dice que está muerto pero come.
-
Falsa orientación: ignora las coordenadas temporo-espaciales reales.
-
Aceleración-enlentecimiento del tiempo
-
Nivel de actividad: acinesia, estupor (falta de movimiento), hipocinesia (poca actividad, es típico de la depresión grave y las obsesiones “tener los pies siempre simétricamente puestos”. retardo psicomotor) y hipercinesia (agitación, rictus - mucha movilidad tras síndrome de abstinencia por ejemplo-, tics, acatisias -mas localizada en las piernas, incapacidad para estar sentado, necesita caminar siempre-.
-
Tono muscular: tensión- tetania (contracción muscular), cataplejía (pérdida súnita del tono muscular)
-
Gesto: hiponimiaausencia de gestos (depresión, gesto omega…),
-
TRASTORNO POR DÉFICIT ATENCIONAL, HIPERACTIVIDAD-- hiperactividad o inatención
-
TRASTORNO DE HABILIDADES MOTORAS
-
TRASTORNO EVOLUTIVO DE COORDINACIÓN
-
TRASTORNO DE MOVIMIENTOS ESTEREOTIPADOS - no TOC, no funcional
-
TRASTORNOS DE TICS: Gilles de la Tourette (tic motor y vocal, mas de 12 meses), tic transitorio (único o recurrente, motor o vocal, de 1 a 12 meses), tic CRÓNICO (motor o vocal, mas de 12 meses). Los tics son movimientos motores rápidos que se reproducen a voluntad, se instalan por un aprendizaje poruqe en un primer momento sirvieron para algo. Se pueden controlas pero aumentan la tensión (no hay tics durante el sueño!!!!!)
-
TRASTORNO POR CONTROL DE IMPULSOS:
-
tricotilomanía (arrancarse el pelo) / trocotilofagia (mordisquear el pelo)
-
onicofagia
-
TRASTORNO CATATÓNICO
-
Catatonia en episodios de trastorno de animo
-
Trastorno debido a enfermedad médica
-
Trastorno esquizoafectivo catatónico
-
TOC
-
Conductas compulsivas motoras
-
PARASOMNIAS
-
Bruxismo (se suele dar en épocas de estrés, rechinar de dientes)
-
Sonambulismo
-
Somniloquia
-
Balanceo de cabeza
-
TRASTORNO EN EL MOVIMIENTO INDUCIDO POR LA MEDICACIÓN:
-
Trastornos inducidos por neurolépticos:
-
Acatisia (subjetiva y objetiva)
-
Parkinsonismo (temblores, rigidez…)
-
Distonía aguda (espasmos o posiciones raras de cuello, tronco…)
-
Discinesia tardía (movimientos coreiformes de lengua, mandíbula…)
-
Síndrome maligno (rigidez, fiebre, incontinencia, disfagia)
-
Temblor postual a causa de antidepresivos al intentar mantener una postura, en trastornos bipolares.
-
Restaurar el depósito de glicógeno y fortalece el sistema inmunitarios
-
Reparación corporal, la gente altamente activa duerme mas
-
Los ritmos corporales pueden que hayan evolucionado para protegernos de los depredadores nocturnos
-
Consolidación del aprendizaje: la falta de sueño interfiere con el almacenamiento anémico, produce irascibilidad
-
Los adultos necesitan una media de 82? Horas de sueño cada 24 horas
-
El deterioro en el. Rendimiento ocurre con solo 2horas menos de sueño de lo normal
-
La deuda de sueño de dormir 5 horas por las noches se acumula con el tiempo y la conciencia de la somnolencia baja
-
La importancia de los ritmos circadianos se tiene en cuenta cuando se consideran los cambios en turnos de trabajo (15 % trabajadores en turnos diurnos)
-
El echo de no poder dormir (insomnio inicial)
-
El echo de despertarse en la noche (insomnio intermedio)
-
Despertar y luego no poder dormir en toda la noche ( insomnio postdormir o tardío)
-
Vigilia: ondas beta y alfa, bajo voltaje , rápidas y aleatorias, ondas rápidas
-
Fase 1: ondas theta , ya esta dormido , no reacciona frente al exterior
-
Fase 2: complejos k y husos del sueño
-

Fase 3 y 4: ondas delta. Sueño de ondas lentas. Los somníferos empeoran la latencia del sueño (tiempo en quedarse dormidos) cambian la arquitectura del sueño haciéndolo mas ligero. Este tipo de sueño se da en las 2, 3 primeras horas ( sueño reparador) en las siguientes horas casi no hay -
Músculos relajados, atonia muscular. (excepto respiración y ojos)
-
Cerebro activo ( suelo activo)
-
Gran variabilidad en parámetros biológicos , sistema simpático , etc
-
Sueño REM : la fase REM es la fase mas difícil de despertarse a pesar de la máxima actividad cerebral
-
Pickwick
-
Síndrome de apnea obstrucción del sueño : paradas respiratorias
-
Sueño atrasado o sueño adelantado: se queda dormido a las 8, otro dia a las 9… le cuesta mucho antes de las 3 de la mañana
-
Jet Lag : cambios horarios , este/oeste
-
Trastornos del sueño relacionados con un ciclo
-
Insomnio o hipersomnia por factores ambientales
-
Somnolencia por sueño insuficiente
-
Síndrome piernas inquietas
-
Mioclonos nocturno
-
Pesadillas
-
Terrores nocturnos
-
Sonambulismo
-
Otros
-
enuresis nocturnas
-
trastornos de la conducta asociados a REM
-
Jactatio Copins
-
Bruxismo
-
Somniloquio
-
INSOMNIO PRIMARIO (DSM-IV)
-
Tienen mas F1 y F2 y menos en F3 y F4 que los normales
-
Latencia de comienzo grande
-
Mas cambios de fases durante la noche
-
Eficiencia disminuida
-
Mas despertares durante la noche
-
Sueño escaso o de pobre calidad
-
Dificultad para quedarse dormido (30min)
-
Despertamientos con dificultad para volverse a dormir ( 30 min)
-
Despertarse demasiado pronto
-
Sueño no reparador
-
Dificultades para conciliar o mantener el sueño
-
Eficiencia menor del 85 % (tiempo que duerme con respecto al que esta en la cama)
-
Malestar clínico o repercusión
-
Sueño transitorio: menos de 30 días
-
Sueño subagudo-corto plazo: 1-6 meses
-
Sueño crónico: + de 6 meses
-
En la mitad de los adultos
-
En 1/6 - 1/3 de los niños
-
2:1 mujeres, pero los de los hombres suelen ser mas serios
-
En 10 -15% en adultos
-
El 5% se autocalifica como insomne
-
Busca ayuda :1/3
-
El 82 % medicado (60% hipnóticos; 12 ansiolíticos, 11% antidepresivos)
-
14 años de insomnio
-
Latencia de comienzo del sueño (SOL) medio de 90 min
-
Tipos de problemas
-
50% hipersomnia
-
30 % de insomnio
-
15 parasomnias
-
5 % TSV (ciclo sueño - vigilia)
-
EGG. Mas proporción de F1 y F2 y mas cambios de fases
-
Cambios objetívales en el dormir ( 30-30-90)
-
Patrón irregular del sueño
-
Cansancio diurno
-
Miedo a dormir, irascibilidad
-
Sensación de indefinición
-
Cogniciones negativas interferentes
-
Conductas incompatibles tonel buen dormir
-
Uso/abuso de medicamentos , de alcohol
-
Expectativas negativas sobre el dormir
-
Siestas
-
Malos hábitos
-
Grandes cantidades de cafeína
-
NARCOLEPSIA
-
TRASTORNOS DE RESPIRACIÓN ASOCIADOS CON EL SUEÑO
-
Los que lo sufren roncan mucho
-
No todos los roncadores sufren apnea
-
La relajación durante el sueño conduce a un bloqueo de vías respiratorias
-
La persona se despierta brevemente, jadea
-
pede suceder 500 veces en una noche
-
Se produce este trastorno si ocurren mas de 5 episodios en una noche
-
De la población en general
-
El 4 % hombres
-
El 2% mujeres
-
2 %adolescentes
-
el 2 %de lo adolescentes roncan, ligado a TDAH
-
TERRORES NOCTURNOS
-
Ocurren en la fase 4 del NO-REM
-
Es mas común entre los 4-7 años de edad
-
Lloran y terror pero no pueden despertar, cuesta mucho q responda a preguntas y a estímulos visuales
-
Puede o no darse cuenta de lo que ha soñado cuando despierta
-
Gran actividad neurovegetativa
-
SONAMBULISMO
-
Mas común en niños
-
Normalmente desaparece hacia los 15 años
-
Ocurre en fases NO-REM
-
Peligro de caídas, no por despertar
-
SÍNDROME DE PIERNAS INQUIETAS
-
Ligado a trastornos metabólicos y neurológicos
-
Transmisión familiar
-
Asociado a miodinias nocturnas o a movimientos periódicos durante el sueño (en F1 y F2)
-
Asociado a apnea, problemas remoto, parasomnias, diabetes, antidepresivos
-
Reducción del sueño profundo , falta de descanso
-
As típico de cuando se permanece mucho tiempo quieto ( no solo en la cama)
-
Afecta a las dos piernas
-
Peor si se tiene fatiga
-
SÍNDROME DE JET LAG
-
no ocurre en el eje norte /sur
-
hay insomnio y sueño fragmentado
-
somnolencia diurna, apatía, fatiga
-
descanso durante el día
-
síntomas gastrointestinales
-
por cada hora que se adelanta o atrasa , se necesita un día para el ajuste
-
es peor hacia el este , se acorta el ritmo circadiano ( es como ir antes a la cama)
-
es peor en niños de 5 años
-
numero de noches semana
-
numero de minutos latencia con / sin insomnio
-
se levanta si se despierta?
-
Hora de levantarse
-
Circunstancias de mejora/empeoramiento
-
¿mejor fuera de casa?
-
¿que ha pasado cuando no ha podido dormir?
-
¿le preocupa?
-
¿Cuándo empezó? Agudo Vs crónico
-
¿condiciones medicas o psiquiatritas que puedan causarlo?
-
Exploración la higiene del sueño
-
¿de queja el paciente de calambres , estiramientos, sensaciones de molestias es las piernas que se activan con el movimiento ¿
-
¿se queja que duerme con alguien que le da patadas?
-
¿ronca sonoramente, se ahoga, o deja de respirara durante el sueño?
-
¿cambio de turno de trabajo? ¿cuales son sus horas de trabajo?
-
¿ es adolescente? Estos tienen el ciclo mas amplio
-
¿toma alcohol, cafeína, teina o tabaco?
-
¿Toma algún fármaco por prescripción medica? ( ansiolíticos o antidepresivos?
-
¿interfiere lo que hace por el día con lo que descansa por la noche?
-
Se dan en registros de estudios terapéuticos
-
Alta correlación con auto informes
-
Es una situación artificial: no es representativo del problema del sueño del sujeto
-
Los estímulos ambientales no están presentes
-
Util ante sospecha de problemas secundarios como apneas, mioclonias (Contracción brusca, breve e involuntaria, que afecta a un fascículo muscular, un músculo o un grupo de músculos, determinando o no un efecto motor.), bruxismo (hábito involuntario de apretar y rechinar los dientes inconscientemente)
-
Latencia
-
Numero de interrupciones
-
Hora despertar definitiva
-
Evaluar el tiempo total del sueño cuando se esta en la cama
-
Eficiencia del sueño
-
Calidad del sueño
-
Otras instrucciones
-
Dificultad subjetiva para quedarse dormido
-
Mal tensión al acostarse
-
Actividad diurna
-
Pensamientos antes de dormir
-
se le deja solo el tiempo en la cama que de media duerme para que se vea “obligado” a dormir ( se ve a través del registro)
-
se le delimita el nuecero de horas de sueño para que no duerma ni mas ni menos
-
Intensidad del suceso (¿Objetivable?)
-
Exposición/dosis
-
Tipo de suceso
-
Repetición, acumulación de estresares
-
Emociones peritraumáticas (ej: intensidad inicial, disparo de rumiaciones…)
-
Evaluación de la amenaza (Evaluación Primaria)
-
Control percibido
-
Predecibilidad percibida
-
Valoración del daño a uno mismo o a otros
-
Pérdidas ocurridas
-
Evaluación de los recursos para afrontarlo (Evaluación Secundaria)
-
Disponibilidad para…
-
ANSIEDAD COMO FENÓMENO MULTIMODAL
-
Respecto a su marco temporal-espacial: entiende la ansiedad como estado (magnitud de la reacción frente a un elemento concreto) o rasgo (nivel habitual de ansiedad).
-
Respecto a los temas que la provocan: amenazas personales (situaciones que se refieren al daño o integridad física) y elementos relacionados con la incertidumbre, lo novedoso y lo que no podemos controlar (ambigüedad).
-
Respecto al tipo de respuesta: subjetiva (inquietud, temas…), fisiológicas (signos de agitación) y componentes conductuales (evitacion, escape…). Son respuestas complejas ayudan a establecer perfiles analizando los problemas individuales.
-
Respecto a la diversidad de mecanismos de aprendizaje: por condicionamiento clásico de experiencias traumáticas, por transmisión de información (aprendizaje vicario) y algunas personas que no recuerdan el inicio.
-
Episodios poco frecuentes
-
Intensidad leve o media
-
Duración limitada
-
Episodios repetidos
-
Intensidad alta
-
Duración prolongada
-
Amnesia significativa
-
Depresión clínica (anhedonia + tristeza + funcionamiento)
-
Ansiedad clínicamente significativa:
-
Agitación
-
Recuerdos intrusitos, pesadillas
-
Esfuerzos infructuosos por luchar contra las intrusiones
-
Preocupación excesiva, rumiaciones persistentes…
-
Uso problemático de alcohol / drogas /fármacos
-
Pensamiento categorial
-
Los síntomas pesan lo mismo
-
Poco énfasis en funcionamiento
-
Poco énfasis en contexto
-
Se centra en síntomas y síndromes
-
Es ateórico aunque sabemos mucho de teorías y mecanismos
-
CONCEPCIÓN DE LOS TRASTORNOS MEDIANTE UN SISTEMA DIFERENTE:
-
FOBIAS____________________________________________
-
Probos (hijo de Ares, dios de la guerra), ligado a terror, caos…
-
La descripciones de miedos se dan ya desde Hipócrates hasta R.Burton (s. XVII)
-
La palabra fobia ligada a miedo aparece en el siglo s. XIX en el trastorno de AGORAFOBIA.
-
Hay después muchas fobias: tafafobia (enterrarse vivo), ailurofobia (gatos), belonofobia (agujas), siderodromofobia (railes de tren), triscaidecafobia (número 13), pantafobia (a todo)…
-
Cuando se ha hablado de fobias en el pasado se ha pensado que tenían que ver más con problemas de ansiedad y con obsesiones (Janet y Kraepelin) y con trastornos afectivos (Maudseley).
-
La evolución es peor si comienza en la vida adulta
-
El género no afecta a la evolución
-
Aparición: Diferente según el tipo de fobia. En la específica aproximadamente entre los 9 y los 16 años. Y en la social en la pubertad y adolescencia. La máxima incidencia es de los 8 años
-
Cronicidad: Máxima en hematofobia (sangre) y acrofobia (alturas).
-
Cronología: Animales (5 años), Sangre (6-7 años), social (adolescencia), situacionales y agorafobia (20-30 años).
-
Las fobias se adquieren en su mayoría por el aprendizaje condicionado, aunque también por aprendizaje vicario o NS/NC (basta una única exposición).
-
La fobia clínica es más emocional, una única experiencia traumática puede desarrollar la fobia.
-
La fobia clínica tiene menos tipos de fobias (sólo a los que parece que estamos biológicamente preparados para sentir miedo).
-
PÁNICO____________________________________________
-
Se cumplen:
-
Crisis de pánico inesperadas reincidentes
-
Al menos una crisis seguida de: inquietud ancipatoria, preocupación por las consecuencias o cambio significativo del comportamiento.
-
Presencia / Ausencia de agorafobia
-
No debido a la ingesta de fármacos o enfermedades
-
No debido a otros trastornos mentales
-
Ansiedad a situaciones de difícil escape o socorro.
-
Evitación de situaciones
-
No es otro trastorno mental
-
COGNICIONES AGORAFOBIAS:
-
Anticipación de consecuencias negativas (“Si entro ahí, me voy a marear”).
-
Autoevaluación negativa (“Me voy a caer y voy a dar el espectáculo”).
-
Automonitorización continua y mala interpretación (“Mis latidos indican que me va a dar un infarto”)
-
Rumiacciones de escape-evitación. Adjetivizacion (“No aguanto, tengo que salir de aquí, me ahogo, quiero irme”)
-
Centros comerciales * Subir corriendo escaleras
-
Coches * Caminar por la calle con calor
-
Trasnporte público * Aeróbic, deportes, bailar
-
Avenidas * Levantar objetos pesados
-
Restaurantes * Ver películas emocionantes
-
Salas de espectáculos * Bañarse con la puerta cerrada
-
Cine, teatros… * Saunas
-
Estar lejos de casa * Café, chocolate…
-
Estar en casa solo * Levantarse de repente
-
Esperar en fila * Enfadarse, discutir
-
Supermercados * Sexo
-
Escaleras automáticas… * Lugares de aire viciado
-
Patrón de síntomas y de frecuencia variable intersujeto (entre persona y persona). Mucha variación en el ataque entre individuos pero muy similares los diferentes episodios de una misma persona
-
Cada paciente de pánico suele tener su propio patrón de síntomas
-
Los síntomas físicos suelen amortiguarse con el paso del tiempo. Cuantos más ataques de pánico, menos efectos físicos y mas psicológicos
-
Los ataques se producen más en la mitad de la noche
-
Síntomas comunes:
-
cardiorrespiratorios, gastrointestinales y musculoesqueletales
-
Sensación de muerte
-
Desesperación
-
Complicaciones asociadas: depresión, abuso de alcohol, de tipo social.
-
No confundir con ataques al corazón (dolor mas agudo e intenso en pecho y extremidad izquierda), o hipocondría (teme estar enfermo, no a los ataques en si).
-
La edad media de aparición son los 25 años
-
Aparece bruscamente
-
Suele ser en hipocondríacos
-
Laborales, afectivas y sociales
-
Anorgasmia, depresión (alcoholismo)
-
Depresión: la tienen hasta un 40-50% (pero moderada)
-
Casi siempre hay antecedentes de pánico en muestras clínicas
-
Puede ser muy incapacitante
-
Puede haber riesgo de suicidio
-
Muerte + inexplicabilidad + incapacidad
-
Anticipa consecuencias negativas
-
Escasa sensación de autoeficacia
-
Alta autobservación o inadecuada interpretación de síntomas somáticos
-
Rumiaciones de escape/evitación.
-
El 25% son falsos positivos de angina de pecho
-
Prolapso válvula mitral
-
4- 17% población general VS 30-50% trastorno de pánico
-
Episodio coronario
-
Dolor en centro del pecho (“corbata”)
-
Irradiación brazos y cuello
-
Naúseas +
-
Disnea + (dificultad para respirar)
-
Taqui/bradicardia (esta última no se da en una persona con ansiedad)
-
Evaluar factores de riesgo coronario (Obesidad, diabetes, hipertensión, fumador…)
-
Pericenditis (inflamación (vírica) pericardio)
-
Trombosis pulmonar Pánico
-
Acumulación de gases
-
TRASTORNOS FÓBICOS 50/70%
-
No se teme la propia reacción Ansiedad Depresión
-
No tan inesperados y recurrentes Generalizada Mayor
-
Menos evitación de situaciones
-
Más ansiedad interestado
-
TRASTORNOS AFECTIVOS
-
Criterio cronológico, edad, síntomas
-
HIPOCONDRÍA
-
Los hipocondríacos no confían en médicos
-
Tienen una larga historia médica (pero menos que hipocondría)
-
Los hipocondríacos piensan más en enfermedades a largo plazo, no miedo a muerte inminente
-
Preocupación más allá de los síntomas de un ataque
-
ANSIEDAD DE SEPARACIÓN
-
Sólo una persona (en el pánico, no! Se quiere estar acompañado y no estar sólo por si te pasa algo)
-
Miedo a la separación en sí
-
TRASTORNOS SOMATOMORFES
-
Mas operaciones, más síntomas sexuales, síntomas más diversos
-
SÍNDROME DEL RESTAURANTE CHINO
-
Se produce como consecuencia de la ingesta masiva de comida china, debido a que es rica el glutamato monosódico que aumenta rápidamente la tensión y puede iniciar los ataques de pánico.
-
CAFEINÍSMO, HIPOGLUCEMA, HIPERTIROIDISMO, SÍNDROME DE Cushing (cirtisol elevado) son variaciones fisiológicas que pueden propiciar ataques de pánico en personas predispuestas.
-
Modelos Biológicos: Klein y Sheahan:
-
Basados en el concepto de espontaneidad (impredecibles) son síntomas que surgen de la nada
-
Antidepresivos más efectivos que los ansiolíticos para los ayaques VS Benziodiazepinas eficaces para otros tipos de ansiedad. Habitualmente los fármacos que se utilizan no son los ansiolíticos para disminuir la ansiedad, sino los antidepresivos.
-
Experimentos: personas que ya han sufrido antes ataques son inyectadas con lactato sódico (sustancia que se produce en los músculos, a través de procesos de combustión muscular que produce dolor, ante un esfuerzo continuo cuando no tienen reservas de otro tipo) y en el 60-70 % sufren otro ataque. También se da con la ingesta de Yohimbina o inhalando CO2 - pero se produce pánico SÓLO si el sujeto no tiene expectativas en el experimento, es decir tendrá pánico sino le informamos de lo que es la sustancia.
-
Lo que este modelo no explica es que sólo suceden los ataques cuando no reciben información sobre los efectos de la sustancia que les inyectan (solo hay pánico si hay expectativas).
-
Modelos Psicofisiológicos - Cognitivos:
-
Modelo de Salkovskis:
-
TRASTORNO OBSESIVO COMPULSIVO (TOC)______________
-
Siglo XVI-XVII: en la literatura religiosa aparecen los cuadros con conductas “escrupulosas”, siempre creen haber pecado.
-
Taylor (S.XVII): hablaba de personas “irresolutas”
-
Freud: La “neurosis obsesiva” se presenta como: la mente del paciente que está ocupada con pensamientos que no interesan realmente, siente impulsos que vive como ajenos, y se siente empujado a realizar actos que no solo no le proporcionan placer, sino sobre los que se siente impotente para resistirse a ellos. Los pensamientos (obsesiones) pueden carecer en absoluto de significado, o no tienen ningún interés para el paciente; a menudo son sencillamente estúpidos.
-
Obsesiones, han de cumplirse todos:
-
Pensamiento, imágenes o impulsos persistentes experimentados como invasores y sin sentido, y causan ansiedad o malestar.
-
No son meras preocupaciones de la vida real (suelen ser temas tabú o desagradables para la persona que las sufra)
-
Intentos de ignorarlos, suprimirlos o neutralizarlos (pero solo consiguen que se repitan una y otra vez). A veces esto se hace a través de crear imágenes que son contrarias a las obsesiones.
-
Reconocimiento de que son propios (salen de mi pero no están en correlación con mis calores).
-
Compulsiones:
-
Conductas o actos mentales repetitivos que responden a una obsesión.
-
El objetivo de la conducta es conjuratorio pero resulta excesiva o irreal. La conducta tiene un objetivo y es impedir o evitar un peligro.
-
CRITERIOS DSM PARA TRASTORNO OBSESIVO COMPULSIVO
-
Presencia de obsesiones o compulsiones.
-
Reconocimiento de excesividad o irracionalidad en algún momento.
-
Interferencia en la vida cotidiana o malestar (mucha discapacidad e interferencia con la vida social)
-
No circunscrito a otro trastorno mental (ej: tricotilomanía, parafilia, abuso de sustancias, sentimientos de culpa en depresivos…)
-
No debido a ingesta de fármacos o enfermedades.
-
Se lava o limpia con mucha frecuencia?
-
Comprueba las cosas una y otra vez?
-
¿hay algún pensamiento que le cause molestias reiteradas y que quisiera quitárselo de la cabeza y no puede?
-
¿Le lleva mucho tiempo llevar a cabo actividades cotidianas normales?
-
¿Le preocupa o tiene un especial cuidado con las cosas relacionadas con le orden o la simetría?
-
Obsesiones:
-
Hacer daño a los demás (31%)
-
Obsesiones de contaminación (50%)
-
Obsesiones sexuales (24%)
-
Obsesiones religiosas (escrupulosidad)
-
Obsesiones de exactitud simetría
-
Obsesiones somáticas
-
Miedo a cometer pecado o haberse portado mal.
-
Compulsiones:
-
De limpieza/lavado (50%)
-
De comprobación (61%), se cree que esto pasa debido a un déficit de memoria, se cree que las personas con TOC tienen problemas en recordar las cosas que hacen inmediatamente (efecto de recencia)
-
De ordenar /arreglar (28%)
-
De acumular -coleccionar (18%)
-
De repetición
-
Son más autoiniciadas y precipitadas por elementos normales de la vida
-
Contenidos normalmente más cercanos a cosas cotidianas
-
Más predominio de actividad verbal
-
Menor grado de existencia y más aceptabilidad
-
Mas egosintómicas (no te sientes tan molesto por el contenido de los pensamientos que por las obsesiones) están más en sintonía con los valores propios.(Egodistónico- te repele, va en contra de ti- obsesiones).
-
ECA-USA (80%), 2'4% (Trastorno grave frecuente)
-
1-2% es la mejor estimación
-
Respecto a otras patologías, mayor CI, educación… Generalmente tienen un nivel socio-económico y educativo alto, vienen de familias donde la perfección, la obstinación, la limpieza y la rectitud son características muy valoradas. Son personas rígidas que han evolucionado hasta TOC, algunas tuvieron demasiadas responsabilidades de pequeños para con la familia. Si estudiamos sus familias suele haber un gran índice de personas con trastornos de ansiedad.
-
La edad media de inicio es de los 18 - a los 25 años
-
Es más característico de mujeres que de hombres.
-
Ayuda por depresión, ansiedad o incapacidad
-
Queja común: miedo a dañarse
-
No delirios: lucha e insight. Lo normal es que nunca desarrollen una psicosis.
-
No se suele ir a la consulta hasta 5 ó 6 años después, y de va por los efectos secundarios de sus compulsiones: depresión, problemas afectivos, problemas físicos…
-
El riesgo al suicidio es el mismo que el de una persona normal.
-
Ninguna obsesión es mas grave que otra pero sí es más fácil el tratamiento cuando no van acompañadas de compulsiones.
-
Ideas/ frases/ palabras
-
Imágenes
-
Rumiaciones (más indecisión, mas comprobación)
-
Impulsos obsesivos
-
Orden
-
Limpieza/ contaminación (más en mujeres)
-
Meticulosidad
-
Están ausentes en un 30-50% de TOC, son en realidad “obsesiones puras”- no materializan sus pensamientos
-
Lavadores o limpiadores
-
Verificadores
-
Repetidores (típicos contenidos mágicos) -> aquí se puede dar problemas de alucinación de los fenómenos de primacía y recencia, sobre todo recencia.
-
Ordenadores
-
Acumuladores, menos insight
-
Ritualizadotes
-
Lentitud obsesiva (Raciman, 1.974): a veces residuales de obsesiones previas (perfección, etc.) ( no se considera tipo de TOC)
-
La mayoría son menores de 25 años (solo en el 15% son mayores de 35).
-
Primer contacto clínico, 7 y 8 años es el comienzo.
-
Curso y comienzo variable. Tendencia a la cronicidad.
-
Hospitalizados: pero pronóstico, largo plazo (mas del 30% de mujeres)
-
30-50% de comorbilidad con otros trastornos. Depresión (30-50%), fobia social, fobia específica...dependiendo de sustancias
-
No riesgo de suicido, psicosis o drogadicción
-
Perfeccionismo, instrucción
-
Más en familias con trastornos de ansiedad en general
-
Asumir responsabilidades desde pequeños
-
Mono VS dicigóticos: 85% VS 50%
-
Personalidad obsesiva
-
Fobias: normalmente no se da la ritualización en fobias
-
Depresión: culpa, rumiación, pero menos disforia en TOC que en la depresión. No confundir con depresión, ya que ésta tiene también ideas obsesivas pero son más amplias y generalmente relacionadas con la muerte, las sienten como parte del significado de la vida.
-
Ansiedad: los problemas de ansiedad suelen anteceder al TOC. No se debe confundir con ansiedad generalizada, el TAG es una excesiva preocupación por hechos cotidianos
-
Desde la biología: Explican el TOC como una alteración en los circuitos de serotonina, por eso recetan antidepresivos. El problema es que no se sabe si los cambios en la serotonina son el origen o la consecuencia del cambio (los datos experimentales parecen señalar que son otro síntoma mas de TOC).
-
Desde la psicología: Hay varios modelos que intentan explicar el origen del TOC: EL modelo conductual, el cognitivo y el metacognitivo.
-
En EL MODELO CONDUCTUAL, Mowrer explica el TOC como proceso de reforzamiento negativo. A través de la compulsión elimina la obsesión (reforzamiento negativo), por eso en el tratamiento intentamos que se expongan a la obsesión. El problema de este modelo es que sigue sin explicar el origen de las obsesiones, lo que parece ocurrir es que al tener esa imagen o idea el cuerpo la señala como fuente de peligro erróneamente y eso es lo que denominamos falsa alarma.
-
EL MODELO COGNITIVO:
-
EL MODELO METACOGNITIVO
-
TRASTORNO DE ANSIEDAD GENERALIZADA_______________
-
Preocupación no realista por diversas circunstancias durante al menos 6 meses.
-
Dificultad por controlar esa preocupación (aspecto clave en el trastorno)
-
Tres o mas de los siguientes síntomas (algunos >6 meses):
-
Inquietud o impaciencia
-
Fatigabilidad
-
Irritabilidad
-
Concentración difícil o “mente en blanco”
-
Tensión muscular
-
Insomnio
-
Ansiedad no limitada a un trastorno del eje I
-
Interferencia con la vida cotidiana o malestar
-
No debido a causa farmacológica o enfermedad.
-
Se asocia con una gran ansiedad-rasgo con elementos de preocupación. En este trastorno hay una preocupación excesiva por diversas circunstancias o con un exceso de respuesta a las circunstancias; las preocupaciones te desbordan y no se puede controlar.
-
Comorbilidad alta con otros trastornos de ansiedad, depresión… se parece mucho a la depresión
-
Aumenta con la edad y en función de la cantidad de responsabilidades, roles…
-
Problemas de definición.
-
Demasiado cerca de la normalidad, este trastorno es lo más cercano a las dificultades de la vida real o los límites de la vida cotidiana.
-
MODELO DE DUGAS ET AL.
-
No tienen buenos mecanismos de solución de problemas
-
Se dan evitaciones cognitivas. Ej: madre que ve a su hijo coger la moto para irse con sus amigos, y se imagina que tiene un accidente, se ve en el hospital, al médico llamándola por teléfono para darle la noticia… Por eso en terapia tenemos que hacerles ver que esa es sólo una de las posibilidades, que hay más alternativas de solución a la situación, ya que poseen un cierto sesgo a que ante la incertidumbre la solución que vislumbran es la negativa.
-
MODELO DE BARLOW Y DURAND
-
TRASTORNO POR ESTRÉS POST-TRAUMÁTICO (TPT)_________
-
Modelos biológicos de los años 60 y 70
-
Modelos monotónicos de sucesos vitales
-
Modelos “protectores de las víctimas”
-
La persona experimentó o le han contado un suceso o sucesos que implicaron muerte, amenaza de muerte, lesión grave o una amenaza para la integridad física de uno mismo y de otros.
-
Ante ese suceso la persona ha respondido con temor, desesperanza u horror intenso. Experiencia directa o vicaria. Respuesta inicial intensa. Vulnerabilidad. Experiencia de muerte o amenaza para la integridad física.
-
La diferencia entre los extresores inducidos por los humanos (exposición tóxica, accidente aéreo, accidente industrial…) y los inducidos por causas naturales (huracanes, terremotos, inundaciones).
-
Los individuos expuestos de manera intencional o no intencional; esto es importante de especificar dado que cuando eres víctima de un suceso traumático intencional se rompen creencias vitales como la sensación de vivir en un mundo justo, la confianza en los demás, la valía personal… De manera intencional enfermedades, accidentes, heridas. O Individuos expuestos con intencionalidadasaltos, robos, violación, violencia política.
-
Emociones olvidadas: ira, labilidad emocional, incomprensión, vergüenza, repugnancia…
-
Pérdida del sentido de la vida
-
Tambaleo de los supuestos básicos del ser humano (Janojf-Bulman):
-
Caracterizado por muertes o amenazas, personales o no, y
-
Respuesta de temor o desesperanza intensos
-
Recuerdos invasores
-
Sueños desagradables
-
Cogniciones o conductas de flash-back
-
Malestar ante situaciones semejantes.
-
Respuestas fisiológicas internas ante situaciones semejantes.
-
Esfuerzo para evitar cogniciones asociadas.
-
Esfuerzo para evitar situaciones asociadas.
-
Amnesia psicógena (memora fragmentada)
-
Anhedonia, falta de motivación.
-
Sensación de desapego con los demás
-
Afecto restringido o bloqueado.
-
Expectativas reducidas o negativas
-
Insomnio
-
Irritabilidad
-
Dificultad de concentración.
-
Hipervigilancia.
-
Respuestas de alarma o sobresalto.
-
Duración de síntomas (B, C y D) al menos 1 mes
-
INTERFERENCIA con la vida cotidiana o malestar
-
No debido a la ingesta de fármacos o enfermedades
-
Inicio:
-
Amenaza subjetiva para la vida
-
Gravedad del estresor.
-
Nivel de activación durante el trauma.
-
Acumulación de traumas y estresores.
-
Sensación de descontrol y fracaso personal.
-
Patología previa.
-
Abuso infantil
-
Género.
-
Separación temprana de los progenitores.
-
Mantenimiento:
-
Realojamiento
-
Pérdida del trabajo
-
Pérdida de identidad o valores.
-
Comunicación.
-
Buscar la lógica.
-
Estilos rumiativos.
-
Suposición, pensamientos, evitación.
-
Comparación presente-pasado.
-
Percepción de indefensión.
-
Necesidad de buscar culpables.
-
Ruptura de vínculos afectivos (desapegos)
-
Gran variabilidad de síntomas aunque es habitual
-
Reacción inicial de bloqueo o “embotamiento”
-
Sensación de distanciamiento afectivo, alejamiento o incluso “reacciones disociativas”
-
Síntomas de ansiedad muy intensos (incluso ataques de pánico), suelen aparecen de modo inmediato y dejan de presentarse a los 2-3 días
-
En la mayoría de los casos la evolución es de autorrecuperación en los primeros 2 o 3 meses.
-
La evitación es más característica del TEPT crónico
-
El 30-40% de los casos: TEA--- TEPT
-
Funcionamiento: problemas laborales (1/3), problemas matrimoniales (1/2), conflictos con hijos, más violencia familiar. (Jordan et al n=3000)
-
Factores de riesgo:
-
Tendencia a la ansiedad (más mujeres)
-
Vivencia de incontrabilidad
-
Falta de apoyo social
-
Trastornos mentales previos y consumo de drogas y alcohol
-
Experiencias previas (espiral traumática- situaciones en las que el suceso estresante llega en situaciones que las que tiene más probabilidad de crear un trastorno; Ej: en Nueva Orleáns, ya que antes de la inundación hubo un huracán)
-
Factores previos de vulnerabilidad biológica
-
Mayor labilidad noradrenérgica
-
Mayor activación crónica autónoma
-
Gravedad del trastorno (dosis / respuesta)
-
Inesperabilidad (cuanto más inesperable es el suceso la respuesta es mas automática)
-
Incontrabilidad
-
Humano /No humano
-
Atribuciones causales. Aquellas mujeres que hacen atribuciones causales personales cuando han sufrido un suceso traumático, son los casos más graves y más complejos y por tanto, más difíciles de solucionar (culpabilidad “me lo merecía” “sino hubiera hecho…”)
-
Percepción de controlabilidad
-
Aspectos simbólicos (Ej: violencia de género)
-
Caracterizado por muertes o amenazas, personales o no, y
-
Respuesta de temor o desesperanza intensos
-
Sensación de desapego o falta de reactividad
-
Sensación de aturdimiento, incredulidad
-
Desrealización
-
Despersonalización
-
Amnesia disociativa
-
Generado por un estresor externo.
-
Trastorno reactivo.
-
Duración de más de 3 meses.
-
Generado por situaciones cotidianas (despido, problemas con la pareja…)
-
Síntomas de tipo depresivo, ansiedad, agresividad…
-
Los síntomas desaparecen al desaparecer la situación circunstancial estresante.
-
Duración de menos de 6 meses.
-
HISTORIA
-
Histeria: Hipócrates
-
Conversiones: conflictos inconscientes que se expresan en forma de síntomas somáticos
-
Presente en la nomenclatura médica a mediados de 1.600
-
Conocidos indistintamente- histeria, hipocondría, melancolía
-
Reorganización DSM III--- trastornos somatomóficos
-
DEFINICIÓN
-
Presentar quejas somáticas indicadoras de enfermedad pero que no pueden aplicarse mediante ninguna condición médica conocida, producción o amplificación inconsciente de síntomas pero no intencional.
-
Factores o conflictos psicológicos, papel en el inicio o mantenimiento de síntomas o preocupaciones
-
EPISTEMOLOGÍA
-
Muy frecuente en atención primaria
-
Alta comorbilidad médica o psicopatológica
-
Comienzo en la adolescencia y en la juventud temprana normalmente de curso crónico.
-
RESULTADOS
-
Difícil de tratar
-
Difícil de identificar y de diagnosticar
-
El gasto sanitario que conllevan es elevado, consumen muchos recursos estos pacientes
-
TIPOS
-
Cambios somáticos:
-
Trastorno por somatización (presencia de síntomas somáticos variados en ausencia de una razón médica)
-
Trastorno por conversión (expresión psicológica de una necesidad o conflicto psicológico que implica la alineación o pérdida de una función física)
-
Trastorno de dolor somatoforme
-
Preocupaciones somáticas
-
Hipocondría
-
Trastorno Dismórfico Corporal
-
NO SON TRASTORNOS SOMATOMORFOS
-
Condiciones médico/físicas
-
Factores psicológicos en problemas médicos (conocidos como enfermedades psicosomáticas)
-
Simulación: engaño intencional para conseguir una meta específica (Ej: bajas laborales…)
-
Trastornos ficticios o facticios
-
Engaño intencional sin otra razón que obtener atención
-
Síndrome de Münchhausen
-
Síndrome de Münchhausen por delegación
-
PSICOLOGÍA Y SÍNTOMAS MÉDICO INEXPLICABLES (SMI)
-
En la práctica general, al menos 15-30%
-
Incluso cuando los síntomas responden a enfermedades médicas son percibidos según el estado psicológico del paciente
-
1/3 de los pacientes de neurología no tienen una patología orgánica detectable (¿Problemas psicológicos o que todavía no se han descubierto?)
-
En consulta- Gastroenteritis (53%), Neurología (42%), Cardiología (32%)
-
LUCHA DE LOS MÉDICOS
-
Encuentra 15% pacientes complicados
-
Tienen el doble de probabilidades de tener un trastorno mental
-
El 25% con trastorno mental, solo el 8% de los pacientes sin trastornos mentales son etiquetados como difíciles
-
COMPONENTES DE LA CONDUCTA DE ENFERMEDAD
-
Papel del enfermo (Pearson 1.951)
-
Persona enferma que manifiesta actitudes y conductas específicas
-
No tiene intención de mentir o engañar
-
No tiene control sobre el comportamiento
-
Suele tener ventajas derivadas del sufrimiento: ganancias secundarias
-
Puede convertirse en su rol principal de vida
-
Conducta de enfermedad (Mechanic): modos diferenciados en que unos síntomas dados pueden ser percibidos y evaluados y sobre lo que se actúa (o no). Tiene distintos componentes:
-
Cognitivos: información y conocimiento y estilo cognitivo.
-
Afectivo: significado simbólico de los síntomas y estado de ánimo o afecto presentes
-
Conductuales
-
TRASTORNO POR SOMATIZACIÓN_______________________
-
Historia larga de quejas multiorgánicas y con muchas incógnitas médicas. Si es en edades avanzadas siempre suele ser un problema médico
-
Presentación dramáticas
-
Elementos típicos: estilo de vida caótica, historia de abuso, personalidad impulsiva
-
Síntomas comunes de ansiedad o depresión
-
Menos frecuentes en hombres
-
En general es desconocido
-
Aproximaciones explicativas
-
Teoría psicosocial: los síntomas son una forma de comunicación para evitar obligaciones, expresar emociones cortadas por la cultura o simboliza creencias o sentimientos
-
Teorías conductuales: aprendizaje social (padre o pares), se da en el 10-20% de las familias de primer grado de parientes
-
Teorías biológicas: percepción distorsionada del imput sensorial
-
Cuatro síntomas dolorosos: historia de dolor relacionada con al menos cuatro zonas del cuerpo o cuatro funciones (p. ej., cabeza, abdomen, dorso, articulaciones, extremidades, tórax, recto; durante la menstruación, el acto sexual, o la micción)
-
Dos síntomas gastrointestinales: historia de al menos dos síntomas gastrointestinales distintos al dolor (p. ej., náuseas, distensión abdominal, vómitos [no durante el embarazo], diarrea o intolerancia a diferentes alimentos)
-
Un síntoma sexual: historia de al menos un síntoma sexual o reproductor al margen del dolor (p. ej., indiferencia sexual, disfunción eréctil o eyaculatoria, menstruaciones irregulares, pérdidas menstruales excesivas, vómitos durante el embarazo)
-
Un síntoma pseudoneurológico: historia de al menos un síntoma o déficit que sugiera un trastorno neurológico no limitado a dolor (síntomas de conversión del tipo de la alteración de la coordinación psicomotora o del equilibrio, parálisis o debilidad muscular localizada, dificultad para deglutir, sensación de nudo en la garganta, afonía, retención urinaria, alucinaciones, pérdida de la sensibilidad táctil y dolorosa, diplopía, ceguera, sordera, convulsiones; síntomas disociativos como amnesia; o pérdida de conciencia distinta del desmayo)
-
Tras un examen adecuado, ninguno de los síntomas del Criterio B puede explicarse por la presencia de una enfermedad médica conocida o por los efectos directos de una sustancia (p. ej., drogas o fármacos)
-
Si hay una enfermedad médica, los síntomas físicos o el deterioro social o laboral son excesivos en comparación con lo que cabría esperar por la historia clínica, la exploración física o los hallazgos de laboratorio
-
Los síntomas no se producen intencionadamente y no son simulados (a diferencia de lo que ocurre en el trastorno facticio y en la simulación).
-
TRASTORNO DE CONVERSIÓN_________________________
-
Tratamiento hipnosis
-
Prevalencia en mujeres
-
Aumentan y disminuyen en hipocondríacos, no hay diferencias en umbrales de sensibilidad al dolor para el calor. Estos no son mejores a la hora de discriminar sensaciones cardiacas fisiológicas normales.
-
Se consideran más sensibles pero no lo son.
-
Existe la hipocondría en trastorno de pánico.
-
Miedo a envejecer y a la muerte
-
Historias de enfermedades graves en la infancia o adolescencia en los miembros de la familia
-
Baja tolerancia al malestar físico
-
Cambios Corporales sin curso de enfermedad
-
Cada síntomas tiene que tener una causa física explicable
-
“Sino se va al médico ya puede ser muy tarde”
-
“Sino me preocupo de mi salud, … puedo enfermar de verdad”
-
Somatización- quejas multisistemas
-
Conversión- síntomas específicos aislados
-
Dolor- dolor
-
Hipocondría- miedo a una enfermedad
-
Trastorno dismórfico corporal- defecto
-
Síntomas
-
Cuerpo: expresión de conflictos
-
1% de casos hospitalarios y es visto por servicios de salud mental
-
Frecuente en trabajadores de la salud u hospitales
-
Final adolescencia, único en edad adulta
-
Curso: temporalmente episódico
-
Deseo de recibir atención con los doctores
-
Conocedor de la terminología médica y rutina hospitalaria
-
Sin colaboradores, no reciben muchas visitas del hospital
-
Distinguirse de trastornos auténticos
-
Somatomórficos
-
Cuadro de exageración crónica de las propias enfermedades
-
Someterse a diagnóstico médico constantemente
-
Por proximidad
-
95% madres, colaboradora y cómoda en el hospital
-
lactantes a preescolares
-
Gran peligro de daño, mortalidad 6-10%
-
Prevalencia: UK 65-100 anuales, USA 1200 anuales
-
Sospechas: problemas médicos raros, poco frecuentes
-
Ingresos múltiples en diversos hospitales. No se aparta de él (FBI)
-
Antecedentes de enfermedades
-
La pareja: conflicto, ausente, distante
-
PSICOSIS
-
Solo visual, alucinaciones sin delirios. Síntomas verbales
-
Déficit de memoria: mal rendimiento memoria, malas tareas de reconocimiento. Responde mal a preguntas obvias.
-
Si se quiere hacer el loco- alucinaciones auditivas
-
¿Ves niebla al leer?- si, mentira, las alucinaciones visuales no se interponen entre sí.
-
Cuando el rendimiento en memoria es peor que el azar, hay que sospechar. (Sucibilidad es un modo patológico de buscar atención)
-
TEPT- recompensa
-
SIMULACIÓN (sospechar si)
-
Hay datos medicolegales, Quejas sobredramatización
-
Discrepancias entre informes y lo que ve
-
Falta de cooperación. Respuestas evasivas, se siente contraatacado si le dice que tiene arreglo
-
Autolesiones aparentes, incentivos externos
-
Todos olvidamos cosas (desagradables normalmente)
-
Todos cambiamos de un estado a otro de conciencia: dormir, despertarse, ensoñaciones…
-
Muchos experimentan disociación intensa durante la oración, ceremonias sanadoras, concentraciones religiosas
-
Estados hipnóticos
-
Estados de flow?(de flujo) -Mihcky (sikseentmihay)- estado de suspensión mientras haces algo, de absorción.
-
Trastornos disociativos
-
Amnesia
-
Fuga
-
Trastorno identidad
-
En otros trastornos
-
TEPT y TEA
-
Trastornos de somatización
-
Trastornos de conversión
-
Trastorno de pánico
-
Expresiones culturales (ej: crisis de nervios)
-
Experiencias religiosas
-
La disociación no es intrínsecamente patológica (Peterson, 1.996), quizás desde el punto de vista funcional es adaptativo. Mas que un problema es una característica o síntoma de otra cosa. No es patológico. Por ejemplo:
-
El 60% son capaces de ignorar el dolor
-
El 45% recuerdan algo tan vívido que parece ocurrir de nuevo
-
EL 40% no parecen diferenciar si algo ha sucedido o soñado
-
El 40% han conducido y luego se han dado cuenta de que no sabían que había pasado durante el viaje
-
El 35% han estado en un sitio conocido pero de repente, les ha parecido extraño o desconocido
-
EL 25% han encontrado notas que no recuerdan haber escrito
-
Parecer ser un problema cuando:
-
Se da una pérdida de control global o integrada
-
Se es incapaz de acceder a información importante
-
Pérdida de sensación coherente del yo (de uno mismo)
-
Mesmerismo, hipnosis, magnetismo animal… Charcot, Javea, W. James, Tourette, Brever, Freíd
-
Journal of Abnormal Psychology (1.906): Cubierto con temas de disociación, histeria, hipnosis…
-
Olvidada en la investigación empírica desde la irrupción del psicoanálisis. El concepto de “represión” de contenidos agresivos y sexuales se impuso como mecanismo general explicativo.
-
Histeria: Conversión y disociación
-
Retomado en los 40 con los estudio sobre el trauma, pero otra vez en declive (Pope et al, 2.005 sólo 32 trabajos en 2.003 -Pscyinfo- y 13 casos probables informados)
-
La mayoría:
-
Son activados por un desencadenante psicosocial
-
Aparecen de modo repentino
-
Finalizan de modo repentino
-
El tipo de alteración en la función sirve para clasificar
-
Amnesia <----- conciencia, memoria para sucesos personales
-
Fuga <----- identidad y conducta motora
-
TID (Trastorno de Identidad disociativo) <----- memoria, conducta y sentido de quién es uno
-
Despersonalización <----- sensación y percepción
-
AMNESIA DISOCIATIVA___________________________________
-
Las más comunes son: amnesia localizada (periodos de tiempo) y amnesia selectiva (sucesos específicos acontecidos)
-
Menos comunes: Amnesia generalizada (la vida entera), Amnesia continuada (a partir de un determinado suceso) y Amnesia sistematizada (circunscrita a 1 categoría determinada). - DSM-IV aunque la clasificación está basada en P.Janet -
-
Casi siempre anterógrada
-
Buena orientación temporo-espacial y buen funcionamiento intelectual
-
No muestra gran preocupación por la amnesia
-
Normalmente se vive como saltos en el tiempo o como cosas “borradas de la mente”
-
En general suelen recuperarse los recuerdos aunque de modo fragmentado o inconcluso
-
Los olvido son de memoria episódica, no procedimental ni declarativa
-
¿Qué suele olvidarse?
-
Víctimas: escenas, personajes, etc… relacionadas con el trauma o el estrés
-
Perpetrador:
-
Violencia
-
Intentos de suicidio
-
Auto-mutilaciones
-
FUGA DISOCIATIVA______________________________________
-
Aparición repentina + amnesia
-
Puede que expresen nuevas identidades, profesiones, etc. total o parcialmente. Pueden parecer a un mejor estado psicológico que antes de la fuga. Comportamiento aparentemente normal.
-
Tras la recuperación, puede tener amnesia (lacunar) sobre lo sucedido
-
Suele ser transitorio, de duración breve y sin recurrencias
-
Se suele pedir ayuda tras el episodio
-
A veces se utiliza en defensas penales:
-
No hay métodos fiables para diferenciar la simulación
-
Hay que valorar cuidadosamente la gravedad del síntoma
-
Los disociativos son irracionales
-
TRASTORNO DE IDENTIDAD DISOCIATIVO____________________
-
ALTER (Personalidad secundaria)= Identidad o personalidad en TID
-
Cuando presentan al menos un impulsivo
-
Es común hospedar alter egos de otro sexo
-
Algunas personalidades aparecen con poca frecuencia
-
La amenaza es un síntoma añadido - x lo general, al menos una no es consciente de las otras.
-
A veces las voces son experimentadas como alucinaciones
-
Algunos alter-ego suelen dar apoyo, otros pueden se la voz de un perpetrador
-
ANFITRIÓN (personalidad primaria)= identidad que busca tratamiento y normalmente intenta mantener integrada las otras identidades
-
CAMBIO= transición a una identidad diferente
-
2 o más personalidades diferentes (el rango es de 2 hasta 100)
-
Anfitriona y alters
-
Mediana: 10 personalidades (mujeres: 15, hombres: 7)
-
El control de la conducta suele rotar entre personalidades
-
A menudo, disparada por estresores
-
Puede cambiar repentinamente, en segundos
-
Mucha variabilidad entre casos
-
Normalmente cada identidad es especialista en diferentes áreas de funcionamiento y encapsula distintos recursos
-
Generalmente hay tres tipos de relaciones:
-
Mutuamente amnésicas
-
Mutuamente conocedoras
-
Amnesia en una dirección: la más común. Algunas personalidades son conscientes de las otras pero el conocimiento no es recíproco.
-
Las personalidades que son conscientes de las demás permanecen como “observadores”
-
Entre 3 y 9 veces más frecuente en mujeres
-
Es frecuente que tengan pérdidas de memoria para amplios periodos de la infancia
-
El abuso sexual grave y repetido en la infancia se supone frecuente en algunos estudios hasta el 95% pero para otros la evidencia en mínima -Pipper 2.004-)
-
Se ha sugerido que el número de personalidades depende de:
-
Número de abusadores
-
Uso de fuerza
-
Duración del abuso
-
A veces se observan síntomas postraumáticos
-
La mayoría son altamente sugestionables y/o hipnotizables
-
¿Comportamientos “inducidos” por terapeutas? Tº de Spanos
-
¿Recreación del pasado?: Síndrome de los falsos recuerdos (Elisabeth Loftus)
-
Las cifras mayores se dan, con enorme diferencia, en USA y Australia.
-
¿Hay mayores cifras de abuso sexual infantil?
-
¿Es ese trastorno una creación de los medios de comunicación? (Las tres caras de Eva, Sybil...)
-
¿Tiene que ver con un procesos de “victimización” de la sociedad? (La cultura de la queja)
-
British Journal Psychictry (Marzo 1995): la declara no científica
-
Prevalencia
-
Muy infrecuente, aunque se diagnostica cada vez más casi sólo en USA y por grupos especializados en el trastorno
-
Comorbilidad con depresión
-
TRASTORNO DE DESPERSONALIZACIÓN______________________
-
Sentimientos frecuentes de ser como un autómata o un observador de sí mismo
-
Sentimientos de distanciamiento o frialdad
-
Sentimiento de desconexión con un mismo
-
Puedo sentirse sin control de sus actos o de su habla
-
PSICODINÁMICAS
-
Janet
-
Alivio de ansiedad
-
Amnesia disociativa = represión (Freud)
-
Fuga y TID implica actuación y deseos reprimidos
-
CONDUCTUAL
-
Respuesta de afrontamiento aprendido
-
Los síntomas son reforzados y/o alivian ansiedad
-
SOCIOCULTURAL
-
Se adopta un “papel social” que es reforzado social y profesionalmente (iatrogenia)
-
COGNITIVAS
-
El trastorno tiene que ver con mecanismos de procesamiento emocional y
-
Funcionamiento de memoria y estado de ánimo
-
NEUROCIENCIAS
-
Epilepsias no diagnosticas
-
Daño inducido por estrés en el hipocampo - activa diferentes modalidades
-
Alteraciones serotoninérgicas
-
Salud mental como parte del SNS
-
Modelo biopsicosocial
-
Servicios comunitarios
-
Psicología clínica
-
Actuación por programas
-
Pensamiento
-
Rumiaciones
-
Emociones primarias y secundarias
-
Padres hipocondríacos
-
Reactividad cultural
-
Hª de las enfermedades
-
Activación del SNA
-
Ansiedad
-
Mecanismo de refuerzo
-
Ganancias derivadas
| ANTES | DURANTE | DESPUÉS | |
| Sincope simple (desmayo) | Nauseas, dolor, mareo | Desmayo, bradicardia (disminución de la tasa cardiaca) | Recuperación rápida |
| Pánico | Hiperventilacion, ansiedad | Sudor, tensión, setania (rigidez muscular) | Recuperación mas lenta |
| Arritmias, trastornos cardiacos | Desmayos | ||
| Narcolepsias | Emociones positivas o negativas | Cataplejía (perdida del tono muscular), perdida parcial o total de la consciencia | Recuperación rápida |
| Epilepsias | Posible aura (síntoma breve previo al ataque que depende de la persona). Alucinaciones olfativas, auditivas, gustativas o sensación de hormigeo | Generalizadas *Tónico-clónica (convulsiones incontinencia urinaria, inconsciencia) *Ausencias (más frecuente) Parciales o focales Cuando esa descarga masiva afecta solo a unas áreas | Recuperación lenta: sopor, confusión, desorientación….Amnesia sobre el episodio epiléptico en todas las clases… |
| Convulsiones no epilépticas | Conductas dramáticas | Aparentemente no consciente pero responde, actividad extravagante. “No puedo tranquilizarme, olvídeme” | Variable |
2.3.- Alteraciones globales en el conocimiento
Delirium o confusión (DSM-IV-TR)
2.4.- Alteraciones de propiedades
Antecedentes: asociacionismo filosófico y psicológico en general, el sonambulismo y en el siglo XIX, personalidades dobles- literatura Doctor Jekyll y Mr Hyde
Para el DSM-IV la disociación: Ruptura en las funciones integradas normalmente, en consciencia, memoria, identidad o percepción del entorno
[Presunción de la existencia de un estresor importante ocurrido en un corto periodo de tiempo antes de que se de el trastorno]
2.5.- Alteraciones en la orientación
TEMA 7: ALTERACIONES MOTORAS
1.- ALTERACIONES CUANTITATIVAS
hiperonimiahipergestualidad (comportamiento histriónico)
disimiafalta de congruencia entre gestos corporales-emociones
2.- ALTERACIONES MOTORAS
Ataxia: Incapacidad para coordinar músculos necesarios para ejecutar movimientos voluntarios.
Apraxia: Dificultad para ejecutar movimientos complejos que exigen coordinación.
Dispraxia: Incapacidad para adquirir hábitos.
Acatisia: Deseo irrefrenable de ponerse en pie y andar.
Cataplexia, cataplejía: Pérdida del tono muscular. Estado transitorio de gran debilidad muscular generalizada (Ej: tras ataques mantenidos de risa)
Catalepsia: Rigidez muscular en las extremidades pero mantienen diferentes posiciones durante un tiempo. Ligado a algunas esquizofrenias, brazos rígidos pero si se los pueden mover auqneu lo dejan en el mismo lugar
Catatonia: Estado que combina rigidez física, negativismo (no sigue órdenes), el mutismo, excitación y estupor, ecolalia (repetición de palabras), ecopraxia (repetición de movimientos) parálisis de los movimientos… ligado a algunas esquizofrenias
Estupor o acinesia: Paralización motora y de reactividad ante estímulos ambientales.
Temblores: Movimientos involuntarios, rítmicos, alternantes y oscilantes que se producen cuando los músculos se contraen y relajan de forma repetida. En reposo (4-5 ciclos/segundo) lentos, sensibilidad y sin rigidez. En estado de ansiedad (8-12 ciclos/segundo) rápidos.
Ecopraxias: Repeticiones
Estereotipia: Movimientos repetidos de cierta complejidada que aparecen siempre en la misma secuencia pero sin ninguna finalidad (tics- más rápidos, más automáticos y menos secuenciasl). También puede ser del lenguaje
3. TRASTORNOS DEL DSM-IV CON ELEMENTOS MOTORES
3.1.- INFANTILES
3.2.- ADULTOS
TEMA 9. TRANSTORNOS DEL SUEÑO
ALGUNOS HECHOS DEL SUEÑO
PSICOLOGÍA Y SUEÑO
Estos trastornos del sueño son inducidos en otros trastornos como el de ánimo y el de ansiedad. Factores de riesgo en el inicio de trastornos depresivos y otros
El reloj biológico es de 25 horas (en adolescentes 26,27), si metes a alguien enana cueva sin reloj cada día va a retrasar una hora sus costumbres (un día se dormirá a las 11, otros a las 12, el siguiente a la 1…)
El insomnio por si solo no tiene diagnostico pero el insomnio de un depresivo tiene más valor que el de otra persona, es una dificultad para dormir y mantener el sueño.
La ansiedad sobre el propio insomnio es la base de las preocupaciones,
FISIOLOGÍA DEL SUEÑO:
FASES DEL SUEÑO
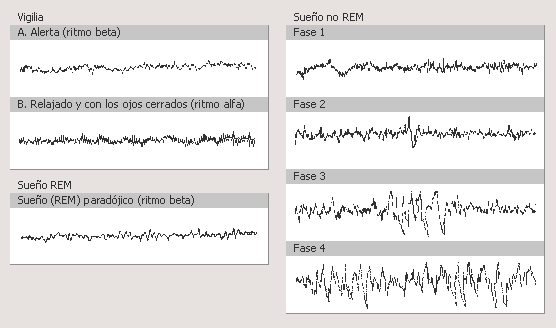
SUEÑO REM
Rapid eyes movement (REM) si se despierta el 90% de las veces se esta soñando (el 20-25% del sueño total). Sueño paradójico:
Es un sueño necesario, sino lo es suficiente, la noche siguiente se recupera este tipo de sueño. Los ansiolíticos suprimen el suelo REM, si se dejan de tomar se produce en efecto rebote, se sueña el 100%-150% del suelo REM
Se produce una fase como tal: 1º F1, 2º F2, 3º F3, 4º F4, 5º F3, 6º F4, 7º Fase REM
El insomne sano necesita dormir mas de 5 horas, tiene muy bien conservado su sueño profundo, muy activos
La mayor parte del sueño REM aparece en la segunda mitad de la noche, el porcentaje de sueño REM no varia desde los tres años , y suele haber 1 o 2 despertares durante la noche aunque sean inapreciables
TIPOS DE TRASTORNOS
HIPERSOMNIA PRIMARIA: dormir muchas horas que dificulta la vida cotidiana y causa sensación de somnolencia diurna (se duerme en todos los sitios) el diagnostico es un poco arbitrario
NARCOLEPSIA
TRASTORNOS RELACIONADOS CON LA RESPIRACIÓN
TRASTORNOS DEL RITMO CIRCADIANOS
OTROS TRASTORNOS
TRASTORNOS SECUNDARIOS (PARASOMNIAS) : SUCEDEN DURANTE EL SUEÑO
1. TRASTORNOS PRIMARIOS (DISOMNIAS)______________________
INSOMNES VS NORMALES
INSOMNIO
El alcohol favorece el sueño de F1 y F2 pero no de F3 y F4 que es el verdaderamente importante para descansar. Los accidentes de tráfico y los errores de rendimiento tienen el mismo patrón
EXTENSIÓN DEL TRASTORNO DEL SUEÑO
AUTO-PERCIBIDOS COMO SANOS
PACIENTE TIPO:
SÍNTOMAS CARACTERÍSTICOS
INSOMNIO FACTORES CONTRIBUYENTES
APNEA DEL SUEÑO
2. TRASTORNOS SECUNDARIOS (PARASOMIAS)__________________
En este tipo de trastorno del ritmo circadiano endógeno de sueño-vigilia es normal, y la alteración nace del conflicto entre este patrón endógeno de sueño-vigilia y el vigente en una zona con distinto huso horario. Estos individuos aquejan una desincronización entre el horario de sueño que ellos desean y el que les viene impuesto por la zona donde se encuentran.
La intensidad de esta descoordinación es proporcional al número de horas de diferencia existentes entre el lugar donde se encuentran y el lugar del que provienen, apareciendo a menudo las máximas dificultades cuando se supera la diferencia de 8 horas en menos de 1 día. Los viajes en sentido este (que conllevan un adelantamiento de las horas de sueño y de vigilia) suelen representar un problema mayor que los viajes hacia el oeste (ritmo de sueño-vigilia retrasado).
3. EVALUACIÓN Y ANÁLISIS FUNCIONAL
| EVALUACIÓN GENERAL | ENTREVISTA |
| | |
| REGISTROS PSICFISIOLOGICOS | AUTO INFORME |
| | |
En la terapia
4. MODELOS DE LOS TRASTORNOS DEL SUEÑO
MODELO DE LOS DOS PROCESOS
Hay dos procesos combinados determina las tendencia a dormir y su eliminación
| IMPULSO DE DORMIR HOMEOSTÁTICO | RITMO CIRCADIANO |
| Proceso dirigido por la cantidad de tiempo despierto | Proceso ligado a nuestro reloj biológico |
| Proceso lineal | Periodo cíclico |
MODELO CONDUCTUAL DE LA FUNCIÓN DEL SUEÑO (SPELMAN)
TEMA 10. TRASTORNOS DE ANSIEDAD
1. INTRODUCCIÓN
La ansiedad suele manifestarse con una sensación subjetiva de futuro apremiante, angustiante.
Nivel sindrómico: combinación de síntomas o protección elevada en un test.
Nivel de los trastornos: condición clínica por la apercepción de signos y síntomas de ansiedad, que conducen a una categoría diagnostica por la duración, frecuencia, interferencia.
ANSIEDAD NORMAL Y CLÍNICA
Un elemento importante es la respuesta de miedo presente en la ansiedad. Hay trastornos de ansiedad ligados a elementos externos: fobias, estrés postraumátco…; pero también a elementos internos: obsesiones.
ESTRÉS: es el estado o experiencia física, cognitiva y emocional de amenaza que ocurre cuando nos enfrentamos a situaciones que requieren cambio o movilización. Componentes: estresor (suceso objetivo que genera demandas) y respuesta de estrés (reacción ante las demandas):
Valoración R de
Primaria / afrontamiento R
secundaria
La valoración primaria se refiere a la evaluación sobre la amenaza y la valoración secundaria a la valoración sobre los recursos que tengo para afrontarlo. (Lazarus)
¿Qué una respuesta sea más o menos intensa depende de?: FACTORES QUE REGULAN LA RESPUESTA:
1) CARACTERÍSTICAS DEL SUJETO
Selye utilizó por primera vez el estrés para sucesos traumáticos y crea el SGA “Síndrome general de adaptación”. Es síndrome consistía en que se exponía a animales a situaciones de mucho estrés, donde el propio estresor podría explicar la proporción de la respuesta (idea que perdura hasta el siglo XIX donde se baraja la posibilidad de que hay otras cosas que explican la respuesta también).
2) PROCESO DE AFRONTAMIENTO
3.- ESTADOS DE ANSIEDAD
1) Emoción de miedo o similar
2) Vivida como algo desagradable
3) Orientada hacia el futuro (componente anticipatorio, miedo por lo que pueda ocurrir)
4) Amenaza real pequeña o desproporcionada
5) Sensaciones corporales desagradables (con diferencias individuales, ya que, tenemos distintas sensibilidades de ansiedad, distintas tolerancia a la tensión…)
6) Síntomas físicos manifiestos.
Los estados de ansiedad pueden verse alterados por la influencia de la sensibilidad del sujeto, es decir, se susceptibilidad a la ansiedad.
Ansiedad no es lo mismo que depresión (en la ansiedad se puede disfrutar de la vida mientras que en la depresión no).
3.1 PATRONES DE RESPUESTA / AFRONTAMIENTO
| VOLAR | LUCHAR | BLOQUEARSE |
| Ansiedad y evitación elevadas | Ligado a ira y agresividad | Síntomas disociativos Bloqueo emocional Despersonalización Incapacidad Toma de decisiones |
Ante un estímulo inmediato e inevitable la respuesta biológicamente preparada es la de bloqueo, tiene una función adaptativa.
SÍNTOMAS FÍSICOS
- Dolor en el pecho - Aceleración del ritmo cardiaco
- Dificultad para respirar - Sed
- Estado de shock - Dolor de cabeza
- Fatiga - Sensación de micción
- Nauseas/vómitos - Alteraciones visuales (ver borroso)
- Temblores - Espasmos musculares
- Mareo - Parestesias
- Sudoración - Dolores difusos
SÍNTOMAS EMOCIONALES
- Ansiedad - Pérdida del control emocional
- Culpa - Depresión
- Aflicción - Sentimiento de fracaso
- Negación - Sentirse abrumado
- Pánico grave (raro) - Culpar a los demás y a sí mismo
- Miedo - Distanciamiento emocional hacia - - Irritabilidad los demás
La ansiedad es más un interrogante (¿) y la depresión es más una exclamación (¡). Cuanto más complejas sean las emociones, más difícil es gestionarlas y genera estilos más rumiativos. La angustia se vincula en el DSM al pánico.
SÍNTOMAS CONDUCTUALES
- Ira intensa - Consumo excesivo de alcohol
- Aislamiento - Incapacidad de descansar,
- Estallidos emocionales intranquilidad
- Pérdida o aumento temporal del apetito - Cambios en la conducta sexual
| ANSIEDAD NORMAL | ANSIEDAD PATOLÓGICA | |
| Características Generales | | |
| Situaciones o Estímulos Desencadenantes | Reacción esperable y normal en otras personas | Reacción desproporcionada |
| Sufrimiento | Limitado y transitorio | Alto y duradero |
| Interferencia con la vida cotidiana | Ausente o ligera | Profunda |
SIGNOS Y SÍNTOMAS DE RIESGO ESPECIAL QUE REQUIEREN MAS EVALUACIÓN
3.2 FUNCIONALIDAD DE LOS SÍNTOMAS
| CAMBIOS FISIOLÓGICOS | BENEFICIOS |
| Dilatación pupilar/midriasis | Aumento de la agudeza visual para ataque/defensa |
| Aumento de la frecuencia cardiaca y la presión sanguínea | Más sangre al cerebro, pulmones, piernas y brazos. Más aporte de oxígeno |
| Aumento de la respiración | Más aporte de oxígeno |
| Tensión muscular | Preparación para la acción |
| Aumento de la transpiración | Refrigera el exceso de calor muscular |
| Secreción de glúcidos y lípidos al torrente sanguíneo | Aporta combustible de energía rápida |
| Liberación de factores de coagulación sanguínea | Prevención de hemorragias |
| Lentitud en la digestión | Aumenta el suministro de sangre al cerebro y a los músculos |
3.3 MODELO TRIPARTITO DE LA DEPRESIÓN Y LA ANSIEDAD
| DEPRESIÓN | ANSIEDAD | |
| Afecto Negativo | SI | SI |
| Hiperarousal fisiológico | NO | SI |
| Afecto Positivo | NO (Anhedonia) | SI |
Ambos trastornos comparten disforia, se sienten molestos, tienen un estado de malestar. En la ansiedad hay una hipervigilancia del ambiente, en la depresión no. En la ansiedad no se pierde el interés por la vida, le sigue apeteciendo hacer cosas, a pesar que le influya el trastorno y le cueste, en la depresión no.
Hay diferente espeficidad de trastornos de ansiedad y depresión:
DEPRESIÓN ANSIEDAD
- TDM - Fobia específica
- Distimia - Fobia Social
- Pánico con Agorafobia
- Pánico sin Agorafobia
- Agorafobia sin pánico
- TOC
- TEPT
- T. Estrés Agudo
- T. Ansiedad Generalizada
3.4 MODELO DSM VIGENTE
MODELO DE LAS ALARMAS DE BARLOW
Barlow desarrolla este modelo donde explica y clasifica los problemas de ansiedad:
1) Una alarma real crea una activación (miedo, angustia…) que por medio de un mecanismo de aprendizaje se convierte en una alarma aprendida:
ALARMA REAL ALARMAS APRENDIDAS
TEPT y Fobias Traumáticas
(donde la reacción de miedo es muy intensa, cuanto más
miedo, hay más duración del trastorno)
Una alarma aprendida sería por ejemplo: “ Me subo en el ascensor, este se para en un décimo piso durante más de 20 minutos, a partir de aquí me da miedo montarme en cualquier ascensor”
2) Otro mecanismos para aprender es a través del aprendizaje de alarmas no reales, que se convierten en alarmas aprendidas.
ALARMA REAL ALARMAS APRENDIDAS
Pánico, Agorafobia, Fobias no traumáticas
Estas alarmas no son reales, Por ejemplo: en las fobias traumáticas los individuos evitan además cosas cuyo origen puede ser irreal, fantasioso…
3) Finalmente hay una serie de problemas, en el TOC se asocia a alarmas, señales de peligro, pero con componente interno, es decir, se asocia no a señales externas sino a elementos internos a los que se tiene miedo (Por ejemplo: muerte, suciedad, rechazo…)
ALARMAS APRENDIDAS PATRONES DE PENSAMIENTO/IMÁGENES ANSIÓGENOS
4. TRASTORNOS DE ANSIEDAD___________________________
HISTORIA
Los problemas de ansiedad son parte de lo que siempre se ha conocido como Neurosis. Términos Históricos:
- T.Sydenham: se introduce en froma de enfermedades enrviosdas
- W. Cullen: término genérico (incluye epilepsia, diabetes, tos ferina, histeria, hipocondría…)
- Christian Selle (s. XVII) diferencia entre:
- Morbi nerviosi: enfermedad de los nervios
- Morbi nervorum: enfermedad neurológica
- Pinel excluye la lesión
- DSM III: eliminado
TÉRMINOS HISTÓRICOS DE LAS FOBIAS
1. FOBIA ESPECÍFICA (Fobia Simple)
A) Miedo insistente, excesivo e irracional a un estimulo especifico.
B) La exposición a este estimulo provoca ansiedad inmediata (en niños: lloros, pedir perdón…).
C) El miedo en adultos se reconoce como excesivo e irracional.
D) Evitación o resistencia a situaciones ansiógenas.
E) Interferencia con la vida cotidiana o malestar.
F) Duración: más de 6 meses en mayores de 18 años.
G) No es debida a otros problemas mentales.
El DSM-IV contiene diferentes categorías para fobias especificas: animales, ambiental-naturaleza, sangre-inyecciones-daño, situacional (aviones, trenes…), otras.
En el caso de la fobia a sangre-inyecciones-daño no se da una hiperactivación característica de la ansiedad, aparece un mecanismo bifásico. Ante el objeto amenazante, hay una gran activación inmediata y también inmediatamente después, debido a un mecanismo regulador interno, hay una gran disminución de la presión arterial pudiendo desmayarse (inhibición). Se piensa que esto tiene una función adaptativa: ante la visión del estimulo ansiógeno, se da una bradicardia inmediata que hace que se impida sangrar más o disminuye la probabilidad de morir desangrado
AROUSAL 1 1: fobias normales
2: fobia a la sangre
2
TIEMPO
2. FOBIA SOCIAL (Trastorno de Ansiedad Social)
A) Miedo insistente, excesivo e irracional a 1 o más situaciones sociales, embarazosas o evaluaciones ajenas.
B) La exposición a este estimulo provoca ansiedad inmediata (en niños: lloros, pedir abrazos…).
C) El miedo en adultos se reconoce como excesivo e irracional.
D) Evitación o resistencia a situaciones sociales.
E) Interferencia con la vida cotidiana o malestar.
F) Duración: más de 6 meses en mayores de 18 años.
G) No es debida a otros problemas mentales.
Tiene las mismas características que las fobias específicas salvo por: miedo a situaciones embarazosas o a evaluaciones ajenas.
No confundir con Trastorno de la Personalidad por Evitación, el fóbico social. El fóbico social no rechaza a la gente en general, solo determinadas personas en determinadas situaciones; el problema es con desconocidos o con personas que piensan que les piensan que les pueden juzgar (pueden tener perfectamente gente de confianza, amigos…). Sin embargo los individuos con trastorno de personalidad por evitación no quieren el contacto con la gente, lo evitan.
Tiene un componente psicológico disminución de la autoestima.
Hay que especificar: si es generalizada (que se da en situaciones muy diversas)
También hay de diferenciarlo de la Agorafobia (evitar situaciones en las que se puede dar una gran dificultad para escapar, se vincula a la sensación de atropamiento, estrechez):
| FOBIA SOCIAL | AGORAFOBIA | |
| Situaciones Evitadas | Reuniones sociales | Multitudes, transportes públicos, calle |
| Respuesta | Rubor, temblor, tartamudez | Ataque de pánico |
| Actividad evitada | Hablar en público, comer en público, charlar con desconocidos | Viajar, comprar, salir de casa |
| Pensamientos anticipatorios | Temor a evaluaciones negativas | Temor a ataques de pánicos |
| Curso | Normalmente más estable | A menudo fluctuante |
| Se parecen | Tienden a evitar espacios sociales | Tienden a evitar espacios sociales |
| Se diferencian | Relacionado con juicio de los demás | Relacionado con las consecuencias de estar en un determinado lugar |
CARACTERÍSTICAS DE LOS TRASTORNOS FÓBICOS
1) CUADRO CLÍNICO
Las fobias específicas son menos graves, pero no hay normalidad interepisodio en la Fobia Social de ninguna manera, ya que hay más problema de autoestima, valía personal…
2) HISTORIA NATURAL
3) APARICIÓN Y CURSO
EC------------------------------EI->explosión
ratón R-- trauma--miedo
4) PRONÓSTICO
Las fobias específicas son más benignas que las fobias sociales y las agorafobias. De mejor a peor pronóstico: fobia específica, fobia social, agorafobia.
5) COMPLICACIONES
No suele haber muchas complicaciones, si acaso deterioro laboral.
TEORÍA PSICOFACTORIAL DE MOWRER
En general, las fobias se establecen por condicionamiento clásico, la intensidad de la respuesta condicionada depende de la valoración cognitiva que se haga del estimulo incondicionado y de la respuesta incondicionada.
Mowrer propone un modelo basado en la existencia de dos mecanismos que mantienen la fobia: respuesta emocional intensa (condicionamiento clásico) y evitacion, escape (respuesta instrumental de carácter motivacional, reforzamiento negativo)
ATAQUE DE PÁNICO
Es el síndrome específico para diagnosticar al trastorno de pánico pero se puede dar en otras situaciones de mucha activación sin suponer activación.
Se denomina ataque a la presencia de 4 de 13 síntomas que adquieren su máxima intensidad a los 10 minutos: taquicardia, temblor, mareos, dolor o molestias precardiales, inestabilidad o desequilibrio, escalofríos, visión borrosa, parestesias, sudoración, disnea o sensación de ahogo, miedo a ahogarse, nauseas o malestar abdominal, despersonalización o desrealizacion, miedo a morir, miedo a perder el control o enloquecer y endormecimiento de las extremidades.
1.- TRASTORNO DE PÁNICO
2.- AGORAFOBIA
SITUACIONES EVITADAS ACTIVACIÓN INTEROCEPTIVA EVITADA
La gente con ataques de pánico suelen evitar emociones fuertes y extremas, ya que les recuerda a situaciones que no quieren que se den.
PÁNICO Y AGORAFOBIA: CARACTERÍSTICAS
1) EPIDEMIOLOGÍA
Prevalencia: ataque de pánico o ansiedad 8-12%; tarstorno de pánico 1'6% y trastorno de agorafobia 5%.
Pánico + agorafobia: el 75% de ingresos/atendidos.
2) CUADRO CLÍNICO
3) HISTORIA NATURAL
4) COMPLICACIONES
5) CARACTERÍSTICAS DE LOS PACIENTES CON PÁNICO
CONSECUENCIAS DE LA AGORAFOBIA
Hay una sensación de pérdida del control (idea central).
Como en otros trastornos de ansiedad hay atención selectiva hacia estímulos amenazantes, así estímulos o situaciones ambiguas son fácilmente interpretados como amenazantes. También interpretan catastróficamente y distinguen como amenazantes estímulos propioceptivos (sus latidos, rugidos de estómago…).
SENSIBILIDAD- Capacidad de 1 test para detectar casos reales que existen (a + sensibilidad, + casos detectados). ESPECIFICIDAD-un test muy sensible no es específico, porque detecta muchos casos que no pueden encuadrarse dentro de la categoría. Si es muy específico probablemente no dejaré casos fuera. Especificidad es la capacidad de detectar aquellos casos que no son un trastorno.
DIAGNÓSTICO DIFERENCIAL DEL PÁNICO
30%
MODELOS EXPLICATIVOS Y TEORÍAS
Este modelo siguiente plantea que no hay espontaneidad
En mucos casos, este proceso es autoinducido inconscientemente como en el caso del sueño. Aproximadamente el 50% de los pacientes tienen ataques de dormir, generalmente entre la fase ligera y la fase profunda del sueño (primera mitad de la noche) y esto ocurre porque nuestro cuerpo sigue interpretando los cambios fisiológicos aunque duerman.
Cuando se ha desencadenado el miedo, (B) la ansiedad genera un incremento de los síntomas porque la persona intenta reducir la ansiedad y los propios síntomas a través de conductas erróneas (por la percepción de disnea) como controlar la respiración, piensa que se ahoga, por eso se hiperventila y se autogenera mareos, confusión, rigidez muscular, zumbido en el oído… Les falta el aire pero al intentar controlarlo lo que hacen es producir el efecto contrario.
Lo que plantea este modelo es que la hiperventilación (B) es un mecanismo o vía de explicación pero no sólo es la única, ya que, hay otra vía (A), por la que se activa involuntariamente el SNC. Así, la hiperventilación no es necesaria ni suficiente para tener un ataque de pánico.
B
A
HISTORIA
DEFINICIONES:
La compulsión conlleva obsesión, pero la obsesión no conlleva la compulsión.
Se debe especificar si hay poca o mucha conciencia del trastorno
SCREENING RÁPIDO DE TOC
Foa & Wilson
carácter de refuerzo negativo-----
SÍNTOMAS (Yale-Brown)
* Conductas
* Cogniciones
- Contar (36%)
- Repetir palabras en voz baja
- Pensamientos “neutralizadores” de obsesiones
- Reaseguraciones
OBSESIONES VS PREOCUPACIONES
Las PREOCUPACIONES son cadenas de pensamientos e imágenes cargadas de afecto negativo y relativamente incontrolable. EL proceso de preocupación representa un intento de resolución mental de problema en los cuales el resultado es incierto y contiene la posibilidad de uno o mas resultados negativos.
Las preocupaciones:
CARACTERÍSTICAS CLÍNICAS DEL TOC
1) EPIDEMIOLOGÍA
2) CUADRO CLÍNICO
3) FORMATOS HETEROGÉNEOS
4) CONTENIDOS HETEROGÉNEOS: CONTAR
5) COMPULSIONES
6) SUBTIPOS (Foa y Wilson)
7) HISTORIA NATURAL
8) COMPLICACIONES
9) HISTORIA FAMILIAR
10) DIAGNÓSTICO DIFERENCIAL
ETIOLOGÍA DEL TOC, MODELOS EXPLICATIVOS
El 84% de personas normales presentan pensamientos intrusos del mismo tipo que los del TOC, pero menos frecuentes, intensos inaceptables, egodistónicos e incontrolables.
Este modelo, se detiene en la idea de los pensamientos intrusitos, del mecanismo de refuerzo:
Reforzamiento -
Que aumenta el alivio
Lo que dice es que una de las fuentes del porqué permanece los pensamientos obsesivos es el que se ponen en marcha mecanismos que rápidamente parecen disminuir el malestar pero paradójicamente aumentan la actividad del sujeto y con ello, sus pensamientos, aumentando la sensación de que estos son peligrosos, que te tienes que defender.
CONOCIMIENTO REGULACIÓN
Metacognitivo Metacognitivo
Contenidos Procesos de control
Nivel 2
(Observable)
Nivel 1
(Encubierto)
Existen dos mecanismos: uno es la regulación, sobre el que tenemos creencias (Ej: cuando creo que tengo un pecado, rezo). Estos mecanismos se instalan y se mantiene según esta teoría porque se cree que son eficaces, no se cuestionan, se toman como dogmas. También hay creencias metacognitivas sobre el propio pensamiento (las propias cogniciones) , “pensar es igual a hacerlo”, esto hace que se alimente el miedo en función de creencias.
Las obsesiones se basan en creencias muy arraigadas. Hay gente que siempre está preocupada- estudios han visto que estas personas creen que estar preocupado es bueno o que se debe uno de preocupar por las cosas, lo que ayuda a mantener el problema; su estrategia de regulación no es enfrentarse a las preocupaciones, sólo preocuparse, ya que piensa que preocuparse es lo que hay que hacer, es bueno.
Es un trastorno normal en la patología caracterizado por una preocupación incontrolable por un tema incontrolable y continuada. Son preocupaciones sobre los actos cotidianos de la vida.
HISTORIA
Este trastorno se ha diagnosticado históricamente por exclusión, lo cual no es un buen método de diagnóstico. Proviene del los trastornos de angustia, a partir del DSM-III, la neurosis de angustia se desglosa en trastorno por Ansiedad Generalizada y en trastorno ed Pánico:
CRITERIOS DEL DSM-IV
| FACTORES ASOCIADOS | FACTORES NO ASOCIADOS |
| Edad > 24 años (¿muy común en ancianos?) | Raza |
| Género: 2 mujeres por cada hombre (2/1) | Nivel educativo |
| Haber estado casado | Religión |
| Desempleo | Nivel económico |
| AL cuidado de la casa |
CARACTERÍSTICAS CLÍNICAS
MODELOS EXPLICATIVOS
Este modelo hace hincapié en que el trasfondo del trastorno es la intolerancia a la incertidumbre que viene determinado por una disposición cognitiva o de personalidad.
Elementos importantes:
La respuesta de salud mental ante situaciones extremas:
| TRASTORNOS VINCULADOS AL TRAUMA | DURACIÓN FRECUENCIA |
| Respuesta de Estrés Aguda (CIE-10) | Horas |
| Trastorno de Estrés Agudo (DSM-IV) | + de 2 días y - de 1 mes (48 horas < x < 4 semanas) |
| Trastorno de Estrés Postraumático | + de 1 mes (> 4 semanas) |
| Trastorno de Ajuste (cambios conductuales o emocionales que se producen de un modo transitorio a consecuencia de la exposición a situaciones difíciles estresantes y que se supone que desaparecen cuando el impacto del estresor desaparece (Ej: despido del trabajo) | 0 - 6 meses (DSM-III) 3 meses (DSM - III) |
CURSO TEMPORAL DE LAS REACCIONES
DEFINICIÓN
Hay un cambio cualitativo en la definición de trauma, antes estaba ligado a:
Pero en el 1.980, aparece en el DSM-III otra definición para defender a personas víctimas de experiencias límite, respondiendo a ¿Qué es el trauma o un suceso traumático?:
El DSM-III (1980-1994) define trauma como respuesta lógica y habitual a haber estado expuesto a una experiencia fuera del marco de experiencias habituales. Victima directa. Concepto universal. El individuo ha vivido un acontecimiento que se encuentra fuera del marco habitual de las experiencias humanas y que sería marcadamente angustiante para casi todo el mundo (Ej: conflicto bélico, catástrofes naturales, violación…).
Mas tarde, aparecería el DSM-IV (1994- 2004), incluye dos características:
En el DSM-IV se acota mucho más el tipo de estresor. Los estresores no son universales. Esta definición incluye no sólo haber vivido o visto el suceso, sino que se lo hayan contado. Además encontramos otras características de los sucesos traumáticos no incluidas en el DSM:
Más allá de los síntomas, las repercusiones sobre las que actúa la vivencia de los sucesos traumáticos son:
1) BENEVOLENCIA DEL MUNDO (creemos que el mundo es bueno en general)
- Mundo impersonal
- Mundo interpersonal
2) PRINCIPIOS GENERALES REDISTRIBUIDOS O DE FUNCIONAMIENTO
- Mundo controlado y predecible
- Mundo justo
- Sucesos no aleatorios
3) DIMENSIONES RELEVANTES PARA UNO MISMO
- Valía personal
- Control personal
- Suerte
Reconocer los síntomas más frecuenten y comprender la dinámica de los mismos. Considerar los “síntomas” como intentos del organismo por recuperar el equilibrio perdido durante la crisis, puede ayudar más al paciente y a quien le atiende, a la consideración de los síntomas como exposición de déficit de la enfermedad.
Se estima que aproximadamente el 60% de hombre y el 50% de mujeres han estado expuestos a un estresor de los que se consideran para clasificar el TEPT.
No todos los estresares tienen el mismo peso a la hora de desarrollar TEPT. Las mujeres (en un estudio en EEUU), muestran más vulnerabilidad a menazas físicas (mujeres 32% y hombres 15%); aunque los hombre tienen más vulnerabilidad que las mujeres a la violación (mujeres 45% y hombres 65%)
En el DSM-I (1.994) se encontraron hallazgos sobre la baja prevalencia del TEPT, recuperación del sujeto. Así en un estudio tras el 11S, el porcentaje de casos estuvo en torno al 8% de TEPT (en el mes siguiente)
1. CRITERIOS DEL DSM-IV PARA EL TEPT
A. Experiencia (directa o no) de un acontecimiento:
B. Síntomas de experiencia REVIVIDA a través de una de estas formas (1/5):
C. Síntomas de EVITACIÓN o falta de respuesta (3/7):
D. Síntomas de ACTIVACIÓN (2/5)
Especificar si es:
- Agudo: < 3 meses
- Crónico: > 3 meses
- Demorado: si el inicio se da después de 6 meses, Ej: en soldados del Vietnam o en gente que estuvo en los trenes del 11M, ahora parece que con el juicio el trastorno aparece o se dejan ver los síntomas
FACTORES DE RIESGO DEL TEPT
CARACTERÍSTICAS GENERALES DEL TEPT
MODELOS EXPLICATIVOS
3) Características del suceso:
4) Modelos de Condicionamiento Clásico (CC) + estrés residual. La respuesta emocional condicionada se explica por este modelo, ej: pasas por el callejón en el que te violaron y tu sistema empieza a activarse fisiológicamente
5) Modelos Cognitivos (énfasis en variables superiores)
MODELO DE REPRESENTACIÓN DUAL (BREWIN), 2.003
Este modelo propone una nueva vía de actuación 2ª (azul) que no es la vía 1ª de actuación clásica (negro). Propone la actuación en el sistema de respuestas sensoriales: sonidos, olores, sabores… que tiene más importancia para explicar los elementos más traumáticos e intrusitos.
La 1ª vía sería la verbal mientras que la 2ª sería la asociativa, sobre la que todavía se tienen que hallar procedimientos para actuar sobre este sistema.
2. TRASTORNO DE ESTRÉS AGUDO
A. Experiencia (directa o no) de un acontecimiento:
B. Experiencia de 3 o más síntomas disociativos:
C. Experiencia REVIVIDA del suceso
D. EVITACIÓN de situaciones que lo rememoran
E. Síntomas de ACTIVACIÓN
F. INTERFERENCIA con la vida cotidiana o malestar
G. DURACIÓN: 2 días < x < 30 días
H. No debido a la ingesta de fármacos o enfermedades
Las personas con estrés postraumático tienen un recuerdo vívido de lo que les ha ocurrido. Tienen gran dificultad para sintetizar lo ocurrido- pensamiento fragmentado. Se caracterizan por una gran rumiación del sucesos y de pensamientos negativos que provocan que tengan una visión del mundo degradada/ muy negativa por lo que tienen una autoestima muy baja, sentimientos de culpa, riesgo de suicidio, se aíslan del resto… No se sienten comprendidos por nadie, ya que, no han vivido el suceso o no lo pueden explicar. DEBRIEFING: técnica por la que las personas con trauma tienen la oportunidad de contarlo para sacar los miedos, clasificarlo, enfrentarse a él, verbalizarlo….
3. TRASTORNO DE AJUSTE
4. TRASTORNO ADAPTATIVO
TEMA 11. TRASTORNOS SOMATOMÓRFICOS
CARACTERÍSTICAS ASOCIADAS
ETIOLOGÍA
CRITERIOS DSM IV
A. Historia de múltiples síntomas físicos, que empieza antes de los 30 años, persiste durante varios años y obliga a la búsqueda de atención médica o provoca un deterioro significativo social, laboral, o de otras áreas importantes de la actividad del individuo.
B. Deben cumplirse todos los criterios que se exponen a continuación, y cada síntoma puede aparecer en cualquier momento de la alteración:
C. Cualquiera de las dos características siguientes:
ORÍGENES: J.M. CHARCOT
CRITERIOS DSM IV
A. Uno o más síntomas o déficit que afectan las funciones motoras voluntarias o sensoriales y que sugieren una enfermedad neurológica o médica.
B. Se considera que los factores psicológicos están asociados al síntoma o al déficit debido a que el inicio o la exacerbación del cuadro vienen precedidos por conflictos u otros desencadenantes.
C. El síntoma o déficit no está producido intencionadamente y no es simulado (a diferencia de lo que ocurre en el trastorno facticio o en la simulación).
D. Tras un examen clínico adecuado, el síntoma o déficit no se explica por la presencia de una enfermedad médica, por los efectos directos de una sustancia o por un comportamiento o experiencia culturalmente normales.
E. El síntoma o déficit provoca malestar clínicamente significativo o deterioro social, laboral, o de otras áreas importantes de la actividad del sujeto, o requieren atención médica.
F. El síntoma o déficit no se limita a dolor o a disfunción sexual, no aparece exclusivamente en el transcurso de un trastorno de somatización y no se explica mejor por la presencia de otro trastorno mental.
Código basado en el tipo de síntoma o déficit: 4 Con síntoma o déficit motor, 5 Con crisis y convulsiones, 6 Con síntoma o déficit sensorial y 7 De presentación mixta.
4. HIPOCONDRÍA__________________________________________
HIPOCONDRÍACOS ¿Son más sensibles?
CARACTERÍSTICAS ASOCIADAS
CRITERIOS DSM-IV
A. Preocupación y miedo a tener, o la convicción de padecer, una enfermedad grave a partir de la interpretación personal de síntomas somáticos.
B. La preocupación persiste a pesar de las exploraciones y explicaciones médicas apropiadas.
C. La creencia expuesta en el criterio A no es de tipo delirante (a diferencia del trastorno delirante de tipo somático) y no se limita a preocupaciones sobre el aspecto físico (a diferencia del trastorno dismórfico corporal).
D. La preocupación provoca malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo.
E. La duración del trastorno es de al menos 6 meses.
F. La preocupación no se explica mejor por la presencia de trastorno de ansiedad generalizada, trastorno obsesivo-compulsivo, trastorno de angustia, episodio depresivo mayor, ansiedad por separación u otro trastorno somatomorfo.
Especificar si:Con poca conciencia de enfermedad: si durante la mayor parte del episodio el individuo no se da cuenta de que la preocupación por padecer una enfermedad grave es excesiva o injustificada.
PENSAMIENTOS AUTOMÁTICOS DE LA HIPOCONDRÍA
RESUMEN GENERAL
| TRASTORNO | MIEDO/FOCO | RIESGO |
| SOMATIZACIÓN | Historia médica larga, cirugía | |
| HIPOCONDRÍA | Enfermedad | Tests/ visitas médicas |
| DISMORFIA CORPORAL | Defecto corporal | Cirugía |
| DOLOR SOMATOMORFO | Dolor | Dependencia fármacos |
TEMA 12. TRASTORNOS FACTICIOS
La diferencia esencial con la simulación es que no hay indicios externos con los que se gane algo (aparentemente). Hay necesidad de cuidado.
SÍNTOMAS FÍSICOS: infecciones o heridas mal curadas, diarreas, vómitos, sangrados, cicatrices abiertas, fiebre, anemia (pueden tragar cosas en mal estado).
SÍNTOMAS PSICOLÓGICOS: no corresponden a otros cuadros clínicos, respuestas a tratamientos inusuales, empeoran cuando se sienten observados, representa lo que cree como un trastorno mental.
CARACTERÍSTICAS
CRITERIOS DSM IV
A. Fingimiento o producción intencionada de signos o síntomas físicos o psicológicos.
B. El sujeto busca asumir el papel de enfermo.
C. Ausencia de incentivos externos para el comportamiento (Ej: una ganancia económica, evitar la responsabilidad legal o mejorar el bienestar físico, como ocurre en el caso de la simulación).
Especificar el tipo: Trastorno facticio con predominio de signos y síntomas psicológicos,
Trastorno facticio con predominio de signos y síntomas físicos o
Trastornos facticios con signos y síntomas psicológicos y físicos si existe una combinación de ambos.
DIAGNÓSTICO DIFERENCIAL
SÍNDROME DE MÜNCHAUSEN
SIMULACIONES MÁS HABITUALES
TEMA 13. TRASTORNOS DISOCIATIVOS
DEFINICIÓN: Interrupción en las funciones normalmente integradas de la Conciencia, Memoria, Identidad y la Percepción del entorno. (DSM IV, pág. 477).
El término trastorno disociativo hace referencia a un proceso etiológico aunque de naturaleza aún incierta: separación (o desagregación, según Janet 1.907) de procesos…
Pero la disociación es algo cotidiano:
PRESENCIA DE SÍNTOMAS DISOCIATIVOS
¿CUANDO ES UN PROBLEMA?
ANTECEDENTES
TRASTORNOS DISOCIATIVOS
CRITERIOS DSM-IV
A. La alteración predominante consiste en uno o más episodios de incapacidad para recordar información personal importante, generalmente un acontecimiento de naturaleza traumática o estresante, que es demasiado amplia para ser explicada a partir del olvido ordinario.
B. La alteración no aparece exclusivamente en el trastorno de identidad disociativo, en la fuga disociativa, en el trastorno por estrés postraumático, en el trastorno por estrés agudo o en el trastorno de somatización, y no es debida a los efectos fisiológicos directos de una sustancia (p. ej., drogas o fármacos) o a una enfermedad médica o neurológica (p. ej., trastorno amnésico por traumatismo craneal).
C. Los síntomas producen malestar clínico significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo.
TIPOS
CARACTERÍSTICAS
CRITERIOS DSM-IV
A. La alteración esencial de este trastorno consiste en viajes repentinos e inesperados lejos del hogar o del puesto de trabajo, con incapacidad para recordar el pasado del individuo.
B. Confusión sobre la identidad personal, o asunción de una nueva identidad (parcial o completa).
C. El trastorno no aparece exclusivamente en el transcurso de un trastorno de identidad disociativo y no es debido a los efectos fisiológicos de una sustancia (p. ej., drogas o fármacos) o de una enfermedad médica (p. ej., epilepsia del lóbulo temporal).
D. Los síntomas producen malestar clínico significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo
CARACTERÍSTICAS
CRITERIOS DSM-IV
A. Presencia de dos o más identidades o estados de personalidad (cada una con un patrón propio y relativamente persistente de percepción, interacción y concepción del entorno y de sí mismo).
B. Al menos dos de estas identidades o estados de personalidad controlan de forma recurrente el comportamiento del individuo.
C. Incapacidad para recordar información personal importante, que es demasiado amplia para ser explicada por el olvido ordinario.
D. El trastorno no es debido a los efectos fisiológicos directos de una sustancia (p. ej., comportamiento automático o caótico por intoxicación alcohólica) o a una enfermedad médica (p. ej., crisis parciales complejas).
Nota: En los niños los síntomas no deben confundirse con juego fantasiosos o compañeros de juego imaginarios.
CONCEPTOS FUNDAMENTALES
CARACTERÍSTICAS
RELACIONES ENTRE PERSONALIDADES
DATOS PARA HIPÓTESIS ETIOLÓGICAS
CURSO Y EPIDEMIOLOGÍA
CRITERIOS DSM-IV
A. Experiencias persistentes o recurrentes de distanciamiento o de ser un observador externo de los propios procesos mentales o del cuerpo (p. ej., sentirse como si se estuviera en un sueño).
B. Durante el episodio de despersonalización, el sentido de la realidad permanece intacto.
C. La despersonalización provoca malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo.
D. El episodio de despersonalización aparece exclusivamente en el transcurso de otro trastorno mental como la esquizofrenia, los trastornos de ansiedad, el trastorno por estrés agudo u otro trastorno disociativo, y no se debe a los efectos fisiológicos directos de una sustancia (p. ej., drogas o fármacos) o a una enfermedad médica (p. ej., epilepsia del lóbulo temporal).
CARACTERÍSTICAS
TEORÍAS GENERALES
77
TRASTORNO DE PÁNICO (TPA)
NEUROSIS DE ANGUSTIA
Si lo pienso es que quiero hacerlo
Pensar en algo es igual a hacerlo
Rezar
Los malos pensamientos hay que combatirlos
Cuando entro a la Iglesia, me imagino teniendo relaciones sexuales con el cura
Aumento de la intrusividad, frecuencia, o duración de las imágenes aversivas iniciales “EFETO REBOTE”
IMÁGENES ESPONTÁNEAS AVERSIVAS
MALESTAR PSICOLÓGICO
INTENTOS PREMATUROS O INADECUADOS DE ESCAPE O NEUTRALIZACIÓN
REDUCCIÓN DEL MALESTAR (pero transitorio o parcialmente)
Estrategias de seguridad contraproducentes
(parada de pensamiento)
Cambios del estado de ánimo
(depresión, ansiedad, malestar)
Interpretaciones sobre el significado de la INTRUSIONES, responsabilidad para la acción.
SESGOS ATENCIONALES Y DE RAZONAMIENTO
(buscar problemas)
NEUTRALIZACIONES
(rituales, discusiones mentales, reaseguramientos)
Dudas, urgencias, imágenes. PENSAMIENTOS INTRUSIVOS
IDEAS GENERALES, ASUNCIONES
(ej: es mejor prevenir que curar, no prevenir un desastres es tan malo como provocarlo…)
INCIDENTES CRÍTICOS
(inician el TOC)
EXPERIENCIAS TEMPRANAS
(aumentan vulnerabilidad)
toc
ALARMAS APRENDIDAS
APRENSIÓN ANSIOSA
FALSAS ALARMAS (asociadas a pensamientos inaceptables)
TENSIÓN/sucesos vitales y pensamientos que se juzgan como dañinos
VULNERABILIDAD BIOLÓGICA A LA ANSIEDAD
Los obsesivos confunden la realidad con lo que han imaginado (“fusioning”), tienen una gran dificultad para monitorizar la realidad.
ALIVIO
COMPULSIONES
ANGUSTIA
OBSESIONES
Sensaciones corporales y/o mentales
Percepción de disnea (intentas controlar la respiración)
Activación
involuntaria
del SNC
Hiperventilación Respiración
Interpretación catastrófica de las sensaciones
APRENSIÓN MIEDO
PERCEPCIÓN CONSCIENTE DE AMENAZA (Inminente o real)
DESENCADENANTES
Percepción de sensaciones corporales
Pensamientos catastróficos
Situaciones previamente asociadas al pánico
PÁNICO
Incremento de síntomas
Ansiedad
Asociación a peligros (condicionamiento o interpretación catastrofica)
Percepción de cambios
Cambios fisiológicos
Recursos/impedimentos externos
Recursos tangibles
Apoyo social
Otros estresores
Resultado
R AFRONTAMIENTO
Valoración
ESTRESOR
Estilos habituales de Respuesta
Personalidad
- Optimismo
- Búsqueda de sucesos
- Resistencia
- Locus de control
Recursos/impedimentos internos
ESTRESOR
Explicación atribucional
Observaciones adicionales
Hipótesis tentativa
Pruebas de realidad
Sensación de significación
Experiencia anómala
Insight
Acciones
asociadas
Idiosincrasia
Grado de preocupación
Afecto
asociado
Idea delirante
Grado de sistematización
Mantenimiento
Grado de convicción
Creencia no rebatible por argumentación lógica
Se rompe con la tradición y no se hace una adaptación del CIE-9, se da un cambio kraepeliniano
Inspira al CIE-10 y adapta el sistema diagnóstico que instaura y crea el DSM
3 metáforas subyacentes:
Locura como mal de espíritu: teorías de posesión y robo-> constante transcultural e histórica. Los tratamientos son el exorcismo, los ritos...
Locura como pérdida de razón (ilustración): teorías sociológicas y psicológicas. Los tratamientos / intervención son rehabilitación y asilo laico (casa de retiro).
Locura como enfermedad: teorías de los humores, herencia, hipótesis anatómicas, bioquímicas. Los tratamientos son procedimientos naturales.
U. R. H.
U. C. P.
Asoc. Familiares y usuarios
A. RESIDENCIALES
RES. ASISTIDA
MINIRESIDENCIA
PISOS PROTEGIDOS
A. LABORALES
C.R.I.
TALLER OCUPACIONAL
EMPLEO CON APOYO Y/O PROTEGIDO
H. DÍA
C. R. P. S.
Centro Día
Club
Social
URGENCIAS
U. H. B.
CENTRO SALUD MENTAL
(CSM)
A. P. S.
Recursos Socioeconómicos
S. S. SOC.
LEY GENERAL DE SANIDAD
1.956
COMISIÓN MINISTERIAL PARA LA REFORMA PSIQUIÁTRICA 1.983-85
CONSTIRUCIÓN ESPAÑOLA
1.978
Art. 43.1 y Art. 49
TRASTORNO POR ANSIEDAD GENERALIZADA (TAG)
SITUACIÓN
Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre
Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre Intolerancia a la incertidumbre, Intolerancia a la incertidumbre
Y SI……
Estado de ánimo
Sucesos vitales
PREOCUPACIÓN
POBRE ORIENTACIÓN A LOS PROBLEMAS
EVITACIÓN COGNITIVA
ANSIEDAD
VULNERABILIDAD BIOLÓGICA
VULNERABILIDAD PSICOLÓGICA
PREOCUPACIÓN INTENSA
RESPUESTA AUTÓNOMA RESTRINGIDA
FALLO DE RESOLUCIÓN DE PROBLEMAS
TAG
+ Cambios en seguridad
+ Cambios en rutinas
+ Alteraciones enores
Respuesta de ajuste
Trastornos mentales
Conducta humana en situaciones de riesgo
+ TEPT
+ Depresión
+ Trastornos de ajuste
+ Tabaco
+ Alcohol
+ Sobreactivación
Suceso traumático
¿¿¿Trastorno crónico???
TEPT Agudo
4- 12 semanas
Trastorno de estrés agudo, menos de 30 días
Reacción de estrés agudo de las primeras 48 horas
SISTEMA
RAV
CONTENIDO
DE
CONCIENCIA
ANÁLISIS
DE SIGNIFICADO
ESTIMULOS TRAUMÁTICOS
Flashbacks, revivir emociones primarias
SISTEMA
RAS
Un ej: NO sería que te deje tu pareja o encontrar a tu pareja con otro en la cama
Factores de predisposición:
Síntomas somáticos:
Estres y dificultades
Factores precipitantes específicos
- testigo de enfermedades
Ideas de enfermedad personal
PERCEPCIÓN SELECTIVA
Factores mantenedores
ANSIEDAD
COMPRENSIÓN ERRÓNEA DE LA NATURALEZA DE LA ENFERMEDAD
PREOCUPACIÓN HIPOCONDRÍACA, convicción de tener miedo al futuro de una enfermedad
Descargar
| Enviado por: | Natalia |
| Idioma: | castellano |
| País: | España |
