Salud
Dolor de espalda
1- INTRODUCCION
El trabajador está expuesto a numerosos trastornos de tipo músculo-esquelético, los que se manifiestan bajo la forma de dolores ocasionales o persistentes. De todos ellos uno de los que tiene mayor incidencia es el Lumbago.
Lumbago significa sólo “dolor lumbar”. También se denomina “lumbalgia”, o mejor, “Síndrome de Dolor Lumbar”(SDL), ya que se presenta con diferentes formas y por diferentes causas.
Las alteraciones genéticas, congénitas o ambientales que se presentan en la columna vertebral durante el crecimiento y desarrollo del individuo, serán de gran incidencia llegado el momento en que se le sumen los factores de riesgo presentes en el trabajo. Esto podría originar lesiones de tipo traumáticas, inflamatorias, degenerativas del sistema músculo-esquelético lumbar.
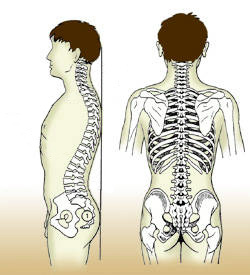
Ilustración 1
1. 2. OBJETIVOS
-
OBJETIVO GENERAL:
Valorar el cuidado de la columna vertebral, a fin de prevenir lesiones, accidentes o enfermedades profesionales, que pudieran ocurrir en el transcurso de la vida laboral.
-
OBJETIVOS ESPECIFICOS:
Promover el conocimiento básico de la anatomía y fisiología lumbar, para facilitar el entendimiento del SDLrt. en la fisiología del trabajo.
Conocer las distintas etiologías del SDL.
Estudiar y analizar los factores de riesgo presentes en labores de enfermería.
4. Proponer acciones educativas para prevenir el SDL.
Demostrar y justificar la importancia del cuidado de la columna vertebral, desde su etapa escolar, hasta su vida pre y post laboral.
2- MARCO TEORICO
2.1. ESTRUCTURA DE LA COLUMNA VERTEBRAL
Para poder dar la atención que se merece a nuestra espalda, debemos primero conocerla.
La columna vertebral, se puede dividir anatómicamente en dos partes. La anterior que está formada por los cuerpos vertebrales, conectados entre sí por los discos intervertebrales unidos por los ligamentos anteriores y posteriores. La posterior está formada por dos arcos o canales vertebrales, de las apófisis transversas y de apófisis espinosa; estos segmentos posteriores se unen a las vértebras contiguas por dos pequeñas articulaciones conocidas como facetas o articulación facetaria.
Está formada por una estructura de 32 segmentos funcionales, llamados vértebras, que van desde el cuello hasta la parte final de la columna. El tamaño del cuerpo vertebral aumenta en sentido caudal hasta su porción final. Para evitar que una vértebra se ponga en contacto directo con su inmediata superior o inferior, están separadas por el llamado "disco vertebral", que es una estructura fundamental en la anatomía de la columna. Esto es así, porque el disco sirve por un lado de "amortiguador" entre dos vértebras y a la vez las une fuertemente, también están los ligamentos que refuerzan ese papel. Todo ello se complementa por una potente musculatura.
Hay que recordar que entre cada dos vértebras salen las raíces nerviosas que transportan los mensajes sensitivos y motores.
Al observar la columna lateralmente, ésta comprende tres curvas básicas normales, en el segmento lumbar aparece una “lordosis”, en el dorsal una “cifosis”, y en el cervical otra lordosis, las que mantienen el centro de gravedad para permanecer en un estado de equilibrio.
Presenta 4 segmentos bien diferenciados:
-
Cervical, que se ocupa de los movimientos y sostén del cuello.
-
Dorsal, que con las costillas forman el tórax.
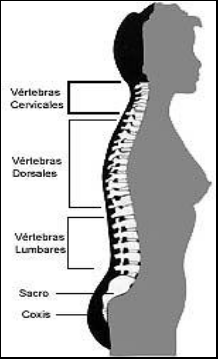
Ilustración 2
-
Lumbar, que es el último segmento móvil y por lo tanto el que soporta mayor peso, de ahí que las lesiones en esta zona sean especialmente frecuentes.
La lesión de esta parte de la columna es la que va a originar la aparición del SDL.
Siendo este segmento el principal punto de sustentación de la columna y donde se concentran las fuerzas derivadas del cuerpo y de las cargas sostenidas, es el más expuesto a alteraciones de las diferentes estructuras que lo conforman (vértebras, discos vertebrales y musculatura) como también las que se origina en estructuras fuera de ellas. (enfermedades viscerales)
-
Sacra y Coxígea, tramo final compuesto por cinco vértebras. Las cinco están soldadas (sacra coxígea), formando un hueso triangular. El sacro que se mete en cuña entre los huesos de la cadera y forma la pared posterior de la pelvis.
2. 2. ANATOMIA Y FISIOLOGIA BASICA DE LA REGION LUMBAR
2. 2. 1. Las vértebras
Son las más voluminosas y fuertes del organismo. Se hallan en la espalda, entre el tórax y las caderas. Sus características se adaptan a las funciones de gran resistencia que deben llevar a cabo. En sus apófisis espinosas se insertan gruesos músculos. El agujero central está ocupado por la médula, por lo que se denomina canal medular.
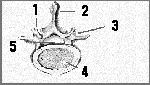
Ilustración 3
Vértebra vista desde arriba
1. Lámina
2. Apófisis espinosa
3. Apófisis transversa
4. Cuerpo
5. Canal medular
Cada vértebra se articula con la inferior por delante, mediante el disco intervertebral y por detrás a través de la articulación facetaria. Del mismo modo que el disco amortigua la presión entre los cuerpos vertebrales, en la articulación facetaria existe un cartílago con la misma misión.
En una visión lateral, se observa que al colocarse una vértebra sobre la otra forman un agujero, o agujero de conjunción, por el que pasan las raíces nerviosas que nacen de la médula.
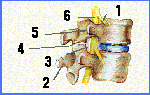
Ilustración 4
Vista lateral
1. Raíz nerviosa
2. Apófisis espinosa
3. Agujero conjunción
4. Articulación facetaria
5. Apófisis transversa
6. Médula
2. 2. 2. ARTICULACIONES
Formadas por las facetas articulares posteriores de dos vértebras contiguas, una superior y otra inferior, determinan la dirección del movimiento entre dos vértebras y se denomina articulación facetaria.
2. 2. 3. LOS DISCOS INTERVERTEBRALES
Está compuesto por dos partes: la parte central de consistencia gelatinosa que se denomina "núcleo pulposo", y una envuelta fibrosa que lo mantiene en su lugar y se denomina "anillo o envuelta fibrosa".
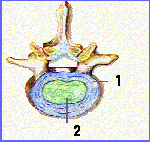
Ilustración 5
Vista superior
1. Anillo fibroso
2. Núcleo pulposo
El anillo fibroso es más grueso en la porción anterior del disco, por lo que la pared posterior es más frágil. Ese es el motivo por el que la mayoría de las veces en las que el anillo se rompe, causando una hernia discal, lo hace por detrás.
No existen terminaciones nerviosas en el núcleo pulposo; sólo los hay en las capas más externas de la envuelta fibrosa. Eso explica que la degeneración del disco pueda ser indolora mientras no afecte a la capa más externa de la envuelta fibrosa; aunque el tejido se desgaste no hay nervios que puedan percibir y transmitir el dolor.
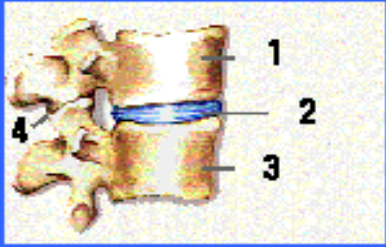
Ilustración 6
Vista lateral
1. Vértebra
2. Disco intervertebral
3. Vértebra
4. Articulación facetaría
2. 2. 4. LIGAMENTOS
Corren longitudinalmente por la columna vertebral, encierran al disco y refuerzan al anillo.
Visto a nivel de la unidad funcional todo el disco esta encerrado hacia adelante por el ligamento longitudinal común anterior, hacia atrás, por el ligamento longitudinal común posterior.
Existe también el ligamento interéspinoso ubicado en la apófisis espinosa y el ligamento amarillo que se ubica en el canal medular.
2. 2. 5. RAICES NERVIOSAS
Son las responsables de transportar los mensajes nerviosos sensitivos y motores.
2. 2. 6. EL SISTEMA MUSCULAR
Los músculos paravertebrales se coordinan con los abdominales y el músculo psoas para mantener la columna recta, del mismo modo que lo hacen las cuerdas opuestas que sujetan el mástil de un barco. Los glúteos fijan la columna a la pelvis y dan estabilidad al sistema.
Por otra parte, si los músculos de la parte posterior del muslo (los "isquiotibiales") están acortados, tienden a provocar posturas inadecuadas para la columna vertebral.
Los músculos tienen terminaciones nerviosas, por lo que su lesión puede ser muy dolorosa.
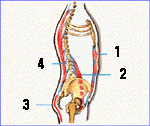
Ilustración 7
Vista lateral
1. Músculos abdominales
2. Músculos psoas
3. Músculo glúteos
4. Músculos paravertebrales
2. 2. 6. 1. LOS MÚSCULOS ABDOMINALES
Se extienden desde la parte inferior de las costillas hasta la parte superior de la pelvis, protegiendo los órganos internos. Los que están en la parte anterior se denominan "rectos anteriores". Al contraerse tienden a acercar las costillas a la pelvis frontalmente, doblando la columna hacia adelante, pero no son muy eficaces en términos de movimiento: Cuando están contraídos al máximo sólo hacen curvarse la columna hacia adelante unos 30 grados. El pecho puede acercarse más a la rodilla por la acción de otro músculo, denominado psoas-iliaco.
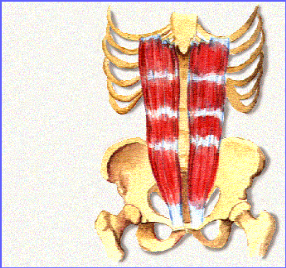
Ilustración 8
2. 2. 6. 2. LOS PARAVERTEBRALES
Se extienden por toda la parte posterior del tronco, desde la nuca hasta la pelvis, uniendo por detrás la parte inferior de las costillas con la pelvis y las vértebras con los omóplatos, y entre sí hasta la nuca.
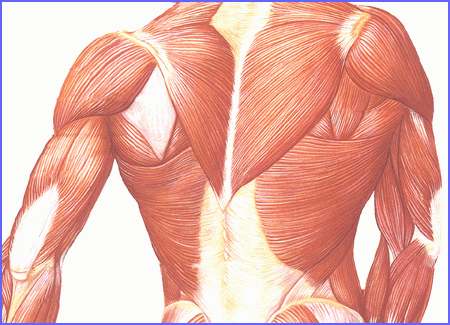
Ilustración 9
2. 2. 6. 3. EL PSOAS
El psoas se extiende desde la última vértebra dorsal y las cinco lumbares hasta el muslo, atravesando la pelvis. Al contraerse, aproxima el muslo y las vértebras por delante, hasta hacer que se toquen el pecho y la rodilla.
En los primeros 30 grados de flexión, los abdominales y el psoas colaboran. A partir de esa postura, el resto de la flexión del pecho sobre la pelvis se debe sólo a la acción del psoas.
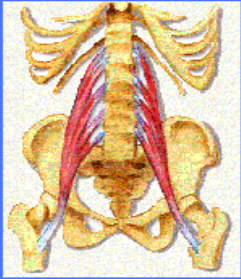
Ilustración 10
2. 2. 6. 4. LOS GLÚTEOS Y EL PIRAMIDAL
Los glúteos se extienden desde la pelvis hasta el fémur por detrás, formando las nalgas. Al contraerse tienden a llevar la pierna hacia atrás y hacia afuera. Al erguir la espalda hacia atrás, los glúteos e isquiotibiales colaboran con los paravertebrales.

Ilustración 11
Los glúteos y otros músculos de la pelvis, como el piramidal, contribuyen a mantener una tensión dinámica en la cintura pélvica, lo que aporta un punto de apoyo estable a la columna vertebral.
2. 2. 6. 5. LOS ISQUIOTIBIALES
Se extienden por la parte posterior del muslo, dirigiéndose por detrás desde la pelvis hasta la rodilla. En la extensión de la espalda, los glúteos e isquiotibiales colaboran con los paravertebrales.
Si los isquiotibiales están acortados, tienden a hacer que la zona lumbar esté constantemente más arqueada de lo normal lo que se llama hiperlordosis y pueden facilitar la aparición de contracturas en la musculatura paravertebral.

Ilustración 12
2. 3. MECANISMO CÓMO APARECE EL DOLOR
2. 3. 1. LA CONTRACTURA MUSCULAR
Consiste en la contracción persistente e involuntaria de un músculo.
2. 3. 1. A. La contractura muscular causa dolor de espalda por varios mecanismos:
Aparece esencialmente cuando se exige al músculo un trabajo superior al que puede realizar, ya sea intenso y puntual por ejemplo:
-
Un esfuerzo excesivo
-
Mantenido y menos intenso
-
Mantener unas horas una postura inadecuada
-
Por otra parte, algunas anomalías de la columna vertebral y desequilibrios de la musculatura favorecen que unos grupos musculares estén trabajando constantemente más de lo necesario, lo que les predispone a contracturarse.
Eso mismo ocurre cuando falta potencia a la musculatura y se le exige que realice esfuerzos que exceden su capacidad. Por ejemplo, algunos estudios científicos han demostrado que la musculatura paravertebral es simétrica; la del lado izquierdo y derecho tiende a ser similar con independencia de que el individuo sea diestro o zurdo. En pacientes que han sido operados de la espalda o que han padecido dolores de espalda de forma crónica, la musculatura paravertebral puede atrofiarse hasta en un 80% con respecto a la del lado sano, facilitando un reparto asimétrico de las cargas, la sobrecarga muscular o discal y la aparición de nuevos episodios dolorosos.
En ese tipo de situaciones es fundamental hacer el ejercicio adecuado para cada caso específico, con el fin de contrarrestar esa tendencia y evitar la repetición de las crisis.
La contractura de un músculo activa directamente las terminaciones libres, llamadas nervios del dolor que están en él desencadenando dolor de espalda.
Además, el músculo contracturado puede comprimir la arteria, disminuyendo su riego sanguíneo. En esa situación se forma un círculo vicioso porque el músculo con menos riego tiende a contracturarse más fácilmente.
Si esa situación se mantiene un período prolongado o se repite con frecuencia, el músculo se contractura cada vez con mayor facilidad. En esa situación, hacer el ejercicio físico adecuado es fundamental para romper esa tendencia.
2. 3. 1. B. La contractura muscular como consecuencia del dolor de espalda.
Con independencia de cuál sea su motivo, el propio dolor de espalda puede causar la contractura muscular por un mecanismo reflejo.
En estos casos, la contractura no es la causa primaria del dolor, pero sí un factor añadido que puede agravarlo. Además, puede empeorar algunas de sus causas. Por ejemplo, en una hernia discal dolorosa, la contractura muscular puede aumentar la fuerza de compresión sobre el disco y facilitar más la salida del núcleo pulposo.
Por otra parte, al aumentar el volumen de los tejidos aumenta el riesgo de compresión nerviosa y puede agravar la eventual lesión causante. Por ejemplo, en una hernia discal, la inflamación puede aumentar el volumen del material pulposo extruido, o disminuir la luz de la fisura de la envuelta fibrosa por la que salió.
2. 3. 2. LA INFLAMACIÓN
La inflamación consiste esencialmente en una gran dilatación de los vasos sanguíneos junto con una apertura de sus poros, permitiendo el paso de líquido, sustancias y células desde la sangre a los tejidos, por lo que éstos aumentan de volumen y temperatura, lo que produce presión sobre las terminaciones libres, desencadenando el dolor.
2. 3. 3. LA COMPRESION DE LA RAIZ NERVIOSA
Las sustancias del núcleo pulposo activan la extremidad periférica de los nervios del dolor que están en la envuelta fibrosa. Al activarse, esas extremidades:
-
Transmiten su activación hasta su extremidad central, transmitiendo el impulso de dolor hasta la médula.
-
Desencadenan la inflamación neurógena del disco herniado. A raíz de eso, el volumen del material salido comienza a aumentar, pudiendo llegar a comprimir la raíz nerviosa.
2.4. CLASIFICACION DEL SDL.
El síndrome de dolor lumbar se pueden clasificar de variadas maneras, atendiendo a algún aspecto relevante de su clínica.
2. 4. 1. Según Ubicación
2. 4. 1. 1. Dolor Local:
Es un dolor constante y con variaciones considerables con la posición y la actividad, generalmente difuso y con dolor a la palpación y percusión de la zona afecta.
2. 4. 1. 2. Dolor Referido:
Puede ser de dos tipos, el irradiado de la columna vertebral hacia las dermatomas lumbares y sacras superiores y el que se irradia desde las vísceras pélvicas y abdominales hacia la columna lumbar.
Es un dolor profundo, intenso, difuso y que varía también con los movimientos.
2. 4. 1. 3. Dolor Radicular:
Es de mayor intensidad que los anteriores los mecanismos que lo provocan son la distorsión, distensión, irritación y compresión de una raíz medular. La tos, el estornudo y la sobrecarga aumentan el dolor. La irradiación de la cuarta y quinta raíces lumbares, y de la primera sacra que son las que forman el nervio ciático, producen un dolor que se extiende hacia la parte posterior del muslo y las zonas posteriores, anteriores de la pierna y el pie: se denomina “ciática”. Este dolor se acompaña generalmente de parestesias y debilidad muscular.
2. 4. 1. 4. Dolor Secundario a Espasmo Muscular No Localizado:
La tensión crónica de los músculos puede producir un dolor de carácter sordo con un componente espasmódico. Este, aumenta con la palpación.
2. 4. 2. Según la Característica del Dolor
2. 4. 2. 1. SDL Agudo:
Es un dolor de aparición brusca e intensa. En general, con relación a un esfuerzo importante, se acompaña de contractura muscular paravertebral y rigidez vertebral. Provoca incapacidad parcial o total, no hay compromiso neurológico y se recupera en la gran mayoría de los casos en menos de 15 días, con o sin tratamiento médico.
Puede repetirse varias veces con las mismas características, dejando lapsos sin dolor, conformando una variante denominada "lumbago agudo recidivante".
Otra forma del lumbago agudo es el hiperagudo, que se inicia bruscamente, con gran intensidad del dolor, provoca incapacidad absoluta y obliga muchas veces a hospitalizar a los enfermos en forma urgente y tratarlos con medidas muy agresivas.
La causa más importante del lumbago agudo por su frecuencia es la sobrecarga, que puede presentarse en el ambiente laboral, deportivo o del hogar.
Tratamiento:
El principal elemento es el reposo, que puede ir desde reposo relativo hasta absoluto en cama, dependiendo de la intensidad del dolor.
En la mayoría de los casos es suficiente el reposo por 72 a 96 horas. Si no mejora en ese plazo, obliga a prolongar el reposo y la pesquisa etiológica.
- Al reposo se agrega analgésicos y anti-inflamatorios, oral o inyectable.
- Sedantes: son importantes por la repercusión que tiene el dolor al provocar ansiedad y fenómenos depresivos. También son necesarios también en personas con estrés mantenido.
- Relajante muscular: es fundamental, ya que el lumbago se acompaña de contractura muscular paravertebral y ésta por sí misma produce mayor dolor, por lo tanto se debe cortar el círculo vicioso de dolor, contractura muscular y más dolor.
- Calor local, es extraordinariamente beneficioso, pudiendo ser superficial (bolsa de agua caliente, cojín eléctrico, bolsa de arena caliente) o profundo (ultrasonido, ultratermia).
Cual quiera sea la forma de aplicar calor, produce analgesia, anti-inflamación y relajación muscular, que reporta así un bienestar extraordinario.
- Infiltración local, con anestésico local solo, o anestésico más corticoides. Esto puede ser muy beneficioso en el lumbago agudo.
- Corsé, que permite la inmovilización de la zona lumbar.
Con esta pauta terapéutica, la gran mayoría de los lumbagos agudos mejorarán en menos de 15 días si la causa es por sobrecarga.
Un número muy inferior de casos obedece a otras causas que no mejoran en este tiempo, como fracturas, esguinces graves (deportes), enfermedades inflamatorias (discitis), infecciones tumorales y pseudo-tumorales, etc.
2. 4. 2. 2. SDL Crónico:
Puede o no irradiarse al dorso y a los glúteos. Es de comienzo insidioso, muchas veces sin causa conocida. Se asocia a vicios posturales, exceso de peso, alteraciones de la columna, alteraciones psíquicas, laborales, familiares, patologías asociadas, infecciosas, del mesénquima, metabólicas, tumorales, etc.
En muchos de estos casos es necesario un enfoque terapéutico multidisciplinario que comprende médicos traumatólogos, reumatólogos, neurólogos, psiquiatras, asistente social, terapeuta ocupacional, psicólogo, kinesiólogo, fisiatra, etc.
En los lumbagos mecánicos por sobrecarga, que son la mayoría, la prevención es lo más importante, evitando el sobrepeso, corrigiendo el vicio postural y el estrés.
Tratamiento:
Muy frecuente en estos casos es la presencia de sobrecarga, en que el exceso de peso, el vicio postural y el estrés siguen siendo una de las causas más frecuentes y deben ser corregidas.
Los fenómenos depresivos aparecen con relativa frecuencia en el lumbago crónico y en el agudo recidivante.
El tratamiento del lumbago crónico es básicamente igual que el agudo, a lo que se agrega la búsqueda de la causa. Se debe hacer énfasis en:
- Examen clínico y estudio de vicios posturales.
- Rehabilitación muscular y postural.
- Baja de peso cuando hay obesidad.
- Reeducación laboral. Cuando hay insatisfacción laboral se debe descubrir y tratar, de lo contrario es muy difícil la solución del dolor lumbar crónico.
- Uso de fajas ortopédicas, sólo para el momento agudo o de las recidivas.
Muchos pacientes que padecen de dolor lumbar crónico, presentan causas que no reconocen (alteraciones psíquicas) o que el médico no es capaz de pesquisar.
Por eso, muchos de estos pacientes deben ser tratados por un equipo multidisciplinario que comprenda profesionales médicos (clínicos y psiquiatras), asistente social, asistente laboral y psicólogo.
2. 4. 3. Según la Etiología
Existen varios tipos de SDl.
2. 4. 3. 1. SDL secundario a una enfermedad general.
Artritis reumatoidea, gota, gripe, amigdalitis aguda, etc.
En su gran mayoría es clínico y no requiere de elementos secundarios para su diagnóstico. En pacientes de la tercera y cuarta década de la vida, el lumbago tiene claros signos y síntomas de sobrecarga, como vicio postural, exceso de peso, stress, etc., lo que justifica indicar tratamiento. Si a los 15 días no mejora, recién se hacen exámenes radiográficos para descartar otras patologías.
-
EXAMENES DE DIAGNOSTICO
El estudio radiográfico: se inicia con la radiografía simple AP y lateral. Se pueden agregar radiografías dinámicas, oblicuas y planigrafías.
TAC (Tomografía Axial Computada): los cortes transversales nos permiten ver el interior del canal raquídeo, posibles estenosis raquídeas o foraminales, así como otras lesiones que ocupen estos espacios dentro de la columna.
Actualmente es el examen más utilizado para el diagnóstico de la Hernia del Núcleo Pulposo (HNP) y su posterior cirugía. Da la ubicación exacta de la hernia en cuanto al nivel, el lado, la dirección de migración, su tamaño, sugiere el tipo de hernia en el sentido de sí es protruida o extruida.
Cintigrafía ósea: especialmente indicada cuando se sospecha la existencia de metástasis esquelética.
Mielografía: consiste en inyectar un medio de contraste intra-tecal para contrarrestar el saco dural y raíces nerviosas.
Resonancia magnética: es importante para identificar masas blandas, que ocupan lugar en el canal raquídeo o foraminal.
2. 4. 3. 2. SDL por columna enferma.
Se observa en variadas patologías y aunque no todas son causa de SDL, como conocimiento general describiré las patologías más comunes.
A.- Escoliosis:
Qué es:
Consiste en la desviación lateral de la columna vertebral.

Ilustración 13
Cómo se produce:
En más del 85% de los casos su causa es desconocida. Esos son los casos que se pueden considerar como patologías mecánicas. En el resto de los casos se debe a defectos de la formación de la columna vertebral durante la vida embrionaria es un signo que acompaña otras enfermedades generales, como la distrofia muscular.
Síntomas:
Cuando existe una escoliosis, la columna se ve curvada y se pueden observar uno o varios de estos signos.
-
Una cadera más alta o abultada que la otra
-
Un omóplato más alto o abultado que el otro
-
Un hombro más alto que el otro
-
De pie, con los brazos colgando, el espacio entre un brazo y el tronco es mayor un lado que el otro.
Riesgos:
El grado de curvatura puede aumentar durante el crecimiento, especialmente en las niñas. Por eso a los niños adolescentes en los que se detecta una escoliosis hay que hacerles radiografías periódicamente para vigilar su eventual progresión.
En esos casos hay que valorar individualmente la periodicidad con la que se hacen las radiografías; tienen que ser lo más espaciadas posibles teniendo en cuenta el ritmo de progreso de la escoliosis, la edad y el sexo del niño.
Si la escoliosis progresa, puede provocar dolor de espalda y necesitar cirugía para su corrección. En casos extremos, en los que la desviación es todavía más pronunciada, puede causar problemas pulmonares o cardiocirculatorios por la deformación de la caja torácica.
Diagnóstico:
Suele ser suficiente observar al sujeto desde atrás con el dorso desnudo, es necesario hacer una radiografía para determinar con precisión los grados de curvatura.
Tratamiento:
El ejercicio adecuado, adaptado por un kinesiólogo a cada caso específico, suele ser suficiente para prevenirla o tratarla.
En los casos en que la desviación progresa pese al ejercicio y la curvatura no es muy pronunciada, puede ser necesario un corsé. En esos casos, es necesario evitar la atrofia muscular que conlleva el uso constante del corsé, por lo que hay que quitarlo con la periodicidad que prescriba él medico para que el niño haga ejercicios o natación. El corsé no es útil para enderezar la columna, pero puede serlo para detener la progresión de la curvatura.
B.- Hipercifosis:
Qué es:
Consiste en el aumento de la concavidad anterior de la columna dorsal.

Ilustración 14
Vista lateral
1. Hipercifosis
2. Normal
Cómo se produce:
En la mayoría de los casos se debe a la adopción de posturas inadecuadas o a que falta potencia en la musculatura paravertebral.
Síntomas:
Lo habitual es que no causen dolores y sólo sea una observación estética, observando al sujeto de perfil, se percibe el aumento de la curvatura, en forma de joroba.
La debilidad de la musculatura que suele provocar la hipercifosis puede causar contracturas musculares a nivel lumbar.
Diagnóstico:
Habitualmente la hipercifosis puede observarse directamente. Una radiografía permite confirmarla y determinar sus causas.
Tratamiento:
La corrección de los vicios posturales y el ejercicio adecuado, adaptado por un kinesiólogo al caso específico de cada paciente, suele ser suficiente para corregir la hipercifosis y prevenir o tratar los dolores que puedan existir.
C.- Hiperlordosis:
Qué es:
Es el aumento de la concavidad posterior de la columna vertebral, habitualmente en la zona lumbar aunque también puede darse en la cervical.

Ilustración 15
Vista lateral
1. Hiperlordosis
2. Normal
Cómo se produce:
En la mayoría de los casos, su causa es desconocida y aparece desde que se forma el esqueleto. En algunos casos el acortamiento de la musculatura isquiotibial puede facilitar la adopción de posturas hiperlordoticas.
Síntomas:
Antiguamente se creía que la hiperlordosis causaba siempre dolor de espalda. Realmente no es así. Lo habitual es que sólo sea una observación de estética y no cause dolores.
Riesgos:
Algunos estudios sugieren que la hiperlordosis puede aumentar la carga que soportan las articulaciones facetarias y eventualmente, eso puede acelerar su desgaste.
Diagnóstico:
Una radiografía permite confirmarla.
Tratamiento:
En sí misma no requiere tratamiento. El ejercicio físico adecuado, adaptado por un kinesiólogo al caso especifico de cada paciente, suele ser suficiente para compensar el eventual riesgo de sobrecarga de las articulaciones facetarías.
D.- Espóndilolisis:
Qué es:
Consiste en la ruptura de la lámina de la vértebra, de forma que la articulación facetaria queda separada del resto. La vértebra que se afecta más frecuentemente es la quinta lumbar, seguida por la cuarta. En la mayoría de los casos en los que la espóndilolisis afecta a la cuarta lumbar existe una sacralización de la quinta lumbar.
Cómo se produce:
En la mayoría de los casos, no se trata de una verdadera rotura, sino que el hueso no llega a formarse. En estos casos, la separación entre la articulación facetaria y el resto de la lamina existe desde el nacimiento y se mantiene a lo largo de la vida.
En otros casos, en los que el hueso se forma correctamente, la lamina vertebral se rompe y a consecuencia de caídas o traumatismos repetidos. Eso ocurre típicamente en deportistas y suele tardar entre 6 y 9 meses en repararse espontáneamente.
Síntomas:
Con frecuencia, la espóndilolisis no causa ningún dolor ni síntoma, y es solo un hallazgo causal en una radiografía. Eso ocurre especialmente en las espóndilolisis que aparecen como consecuencia de un defecto de formación del hueso.
Las que aparecen como consecuencia de una fractura o traumatismo repetidos pueden causar dolor en la zona vertebral.
Por tanto, la demostración de que existe una espondilolisis en un paciente con dolor de espalda no significa necesariamente que sea la causa de su dolor. De hecho, solo se considera que lo es cuando se debe a una fractura reciente.
Riesgos:
Cuando la espondilolisis existe en ambos lados (izquierdo y derecho), la vértebra se puede deslizar hacia delante o hacia atrás, apareciendo una espondilolistesis.
Sin embargo, esto no siempre ocurre y con frecuencia se observan espondilolisis en sujetos sanos sin ningún dolor ni molestia.
Diagnóstico:
Para diagnosticar la espondilolisis es necesario hacer una radiografía.
Tratamiento:
En los casos en que la espondilolisis se debe a un defecto de formación del hueso y no hay espondilolistesis asociada, no hay que hacer nada. En estos casos, la espondilolistesis no es una enfermedad sino sólo es un hallazgo casual.
En los casos en los que la espondilolisis se debe a una rotura del hueso, por fractura o traumatismo repetidos, es conveniente reducir o suspender los esfuerzos hasta que se recupere, incluyendo los entrenamientos intensos en el caso los deportistas.
El corsé puede indicarse en los pacientes en los que la espondilolisis se debe a la rotura del hueso y no a su falta de formación, el dolor persiste a pesar de la reducción de la actividad y el tratamiento. En estos casos, es necesario tomar medidas para evitar la atrofia muscular y retirar el corsé progresivamente tan pronto como sea posible.
La cirugía se indica sólo cuando:
A.- El dolor se mantiene pese a los tratamientos aplicados.
B.- Se ha comprobado que se debe a una espondilolisis por rotura del hueso y no se está resolviendo después de 9 meses.
E.- Espondilolistesis:
Qué es:
Consiste en un deslizamiento de una vértebra sobre otra.

Ilustración 16
Cómo se produce:
Lo más frecuente es que sea una complicación de una espondilolisis previa, al separarse los dos trozos de la lámina de la vértebra.
En otros casos, la articulación facetaria en un segmento concreto ( habitualmente la cuarta o quinta lumbar) que la hace tener un tamaño distinto a la de los demás segmentos, por lo que la vértebra no queda alineada con las demás. Este distinto tamaño puede deberse a una malformación de la articulación o a su desgaste. En el primer caso, la espondilolistesis se observa desde la infancia, en el segundo, la vértebra se va deslizando a medida que el sujeto envejece y la articulación se va desgastando.
En otros casos, la causa es un accidente o traumatismo importante, que causa el desplazamiento de la vértebra, con o sin fractura.
Síntomas:
En general, la Espondilolistesis de grado I y II no suele ser causa de dolores. Son un hallazgo casual en una radiografía y está demostrado que es un error operarlas si no provocan problemas.
Aunque no siempre lo hacen, la Espondilolistesis de grado III o IV pueden provocar dolor de espalda. Si llegan a provocar compresión nerviosa también pueden causar pérdida de fuerza importante o progresiva, o dolor irradiado a las piernas.
Riesgos:
La Espondilolistesis de grado III o IV puede llegar a producir compresión nerviosa.
Por otra parte, la compresión puede aparecer después de la cirugía, cuando al operar se decide recolocar las vértebras es de decir, no solo fijarlas si no realinearlas. Por eso, hoy en día, cuando no hay más remedio que operar se tiende a ser lo menos agresivo posible.
Diagnóstico:
Para diagnosticar la Espondilolistesis y cuantificar su grado es necesario hacer radiografías.
Tratamiento:
La Espondilolistesis de grado I y II no suelen dar problemas, está demostrado que es un error operarlas cuando no los causan. El ejercicio físico adaptado a cada paciente en función del nivel de la columna en la que esté la Espondilolistesis, su tipo y grado, puede ser eficaz para detener una eventual progresión.
La mayoría de la Espondilolistesis de grado III y IV en las que se demuestra que el deslizamiento provoca compresión nerviosa causando pérdida de la fuerza importante o progresiva, o dolor irradiado a las piernas.
F.- Estenosis Espinal:
Qué es:
Consiste en el estrechamiento del canal medular en un segmento concreto disminuyendo el espacio disponible para la médula y la raíz espinal.

Ilustración 17

Ilustración 18
Cómo se produce:
Habitualmente se debe a la invasión del canal medular por la deformación de los huesos que forman la articulación facetaria. Además, en algunos sujetos el canal medular es más estrecho de lo normal, lo que facilita que se compriman estructuras nerviosas.
Síntomas:
El estrechamiento del canal medular no provoca dolor ni ningún problema si ninguna estructura nerviosa es comprimida.
Si llega a haber compresión, el paciente no nota dolor si está flexionado hacia delante, por ejemplo, puesto que en esa postura separa las láminas de las dos vértebras que forman la articulación facetaria y descomprime la estructura nerviosa. Sin embargo, al andar aparece un dolor en las piernas y no en la zona de la columna vertebral que va aumentando hasta obligarle a sentarse de nuevo.
Riesgos:
Si la deformación progresa puede ir aumentando el grado de compresión nerviosa. A consecuencia de ello:
-
Puede acortarse cada vez más la distancia que el paciente puede andar:
-
Pueden llegar a comprimirse los nervios que controlan la musculatura, haciendo perder la fuerza en las piernas.
Diagnóstico:
El scanner permite detectar el estrechamiento del canal medular. La resonancia magnética también lo detecta y permite observar mejor la eventual compresión nerviosa.
Las pruebas neurofisiológicas permiten comprobar que existe compresión nerviosa, evaluar su eventual efecto y hacer el seguimiento de su evolución.
Tratamiento:
Si la estenosis espinal no provoca estrechamiento no debe hacerse nada.
Está indicado plantearse la cirugía cuando el grado de compresión nerviosa empeora progresivamente. Para valorarlo de forma detallada se estudia la evolución del estado del nervio, haciendo dos electrocardiogramas con un período de 3 meses de intervalo entre ellos.
La estenosis espinal suele aparecer en personas mayores por ésto, es necesario evaluar los riesgos y los beneficios esperables de la cirugía en función de cada caso.
G.- Artrosis facetaria:
Qué es:
Es la degeneración del cartílago que separa la articulación que forman las láminas de 2 vértebras superpuestas.
Cómo se produce:
Por el normal desgaste del cartílago de la articulación facetaria. En la juventud, ese cartílago es espeso y amortigua la carga que soporta la articulación, va perdiendo grosor a medida que transcurren los años. A partir de los 30 años es normal que la radiografía muestre signos iniciales de artrosis facetaria.
Como el disco intervertebral soporta más peso que la articulación facetaria, habitualmente la artrosis vertebral aparece antes y evoluciona más rápidamente que la artrosis facetaria.
La hiperlordosis puede incrementar la carga que soportan las articulaciones facetarias, y acelerar su desgaste.
Síntomas:
En sus fases iniciales, la artrosis facetaria no provoca dolor ni problemas. De hecho, los nervios del dolor no están en el cartílago, si no en el hueso suprayacente, por lo que hace falta que el desgaste de la articulación sea suficiente intenso como para llegar a ese nivel y empiece a provocar dolor. Cuando éste aparece se diagnostica un síndrome facetario.
Riesgos:
Si la degeneración es muy importante, el cartílago ya no amortigua la carga de la articulación y el hueso puede deformarse. Esta deformación puede llegar a provocar una estenosis espinal y comprimir alguna estructura nerviosa.
Diagnóstico:
La radiografía permite detectar la artrosis facetaria.
Tratamiento:
Habitualmente la artrosis facetaria no provoca dolor y no requiere tratamiento. El ejercicio puede ser útil para prevenir su progresión, especialmente en los casos que existe hiperlordosis.
Cuando la artrosis facetaria provoca dolor, se debe a la activación del mecanismo neurológico por la excitación de los nervios del dolor que hay abajo del cartílago de la articulación facetaria.
H.- Fisura, Protusión y hernia discal:
Qué es:
Consiste en el desgarro de la envuelta fibrosa del disco. La forma más típica es la fisura radial, en la que el desgarro es perpendicular a la dirección de las fibras. La protusión discal consiste en la deformación de la envuelta fibrosa por el impacto del material gelatinoso del núcleo pulposo contra ella. Si la envuelta llega a romperse y parte del núcleo pulposo sale fuera de la envuelta, se diagnostica la hernia discal.
Ilustración 19


Ilustración 20


Hernia discal Hernia discal (vista lateral)
Cómo se produce:
La fisura, protusión o hernia discal se produce cuando la presión dentro del disco es mayor que la resistencia de la envuelta fibrosa. Como la envuelta fibrosa es un tercio más gruesa en su pared anterior que en la posterior, la mayoría de las fisuras, protusiones y hernias se producen en esta última.
El mecanismo típico consiste en el siguiente movimiento secuencial:
-
Flexión de la columna vertebral hacia adelante: al hacerlo el disco sufre más carga en la parte anterior. Al ser de consistencia gelatinosa, el núcleo pulposo es comprimido contra la pared posterior de la envuelta fibrosa.
-
Carga de peso importante: al hacerlo se tiende a comprimir una vértebra contra la otra, aumentando la presión dentro del disco.
-
Extensión de la columna con el peso cargado: al hacerlo el aumento de la presión discal que conlleva la carga del peso va “estrujando” el núcleo pulposo hacia atrás con más fuerza.
Si la presión que ejerce contra la pared posterior de la envuelta fibrosa es suficiente, la envuelta se desgarra (fisura discal), se abomba (protusión discal) o se parte (hernia discal).
Un efecto similar se puede conseguir repitiendo movimientos de flexo-extensión con una carga más pequeña o incluso sin carga. En cada ocasión se generan pequeños impactos contra la pared posterior de la envuelta fibrosa.
Estos mecanismos ocurren mucho más fácilmente cuando los músculos de la espalda son poco potentes. Si están suficientemente desarrollados, esos músculos protegen el disco por varios mecanismos.
Síntomas:
Cuando estas lesiones causan dolor, el principal mecanismo por el que éste aparece es que los nervios de la envuelta fibrosa entran en contacto con sustancias que activan esos nervios provocando un dolor muy intenso que el paciente nota cerca de la columna. Además, si el tamaño de la hernia es suficientemente grande, puede comprimir una raíz nerviosa. En ese caso, el paciente nota también dolor irradiado al brazo, si la hernia es cervical, o a la pierna si es lumbar.
El dolor en la zona del cuello o espalda alta (si la hernia es cervical) o espalda baja y área de los riñones (si es lumbar), debido a la activación de los nervios del dolor de la envuelta fibrosa y, al cabo de unos minutos u horas, a la contractura muscular refleja que se produce, y el dolor irradiado al brazo o a la pierna debido a la compresión de la raíz nerviosa. En el caso de la hernia lumbar, hay compresión del nervio ciático, y por esto se le da el nombre de ciática.
Riesgos:
Antiguamente se suponía que la hernia discal siempre causaba dolores y suponía un riesgo para el paciente, al que algunos médicos pronosticaban quedaría invalido si no se operaba.
Realmente no es así. Las recomendaciones basadas en la evidencia científica disponible recogen estudios que demuestran que entre el 30% y el 50% de los sanos tienen una o varias hernias discales que no les causan ningún problema. Si en el lugar en el que se produce la hernia la envuelta fibrosa tiene pocas fibras nerviosas, es posible que ni siquiera duela y pase desapercibida para el paciente.
Es tan arriesgado operar a los pacientes que no deben serlo, como no hacerlo a los que sí deben serlo.
Diagnóstico:
Aunque una hernia discal se puede detectar con un scanner, la resonancia magnética es el procedimiento de elección.
Para determinar si la hernia discal es la causa de los problemas del paciente, la historia clínica y la exploración física son fundamentales. A veces puede tener sentido usar también pruebas neurofisiológicas.
Tratamiento:
Incluso cuando la hernia discal duele, lo normal es que se puede resolver sin operar al paciente, usando un tratamiento otorgado por un kinesiólogo, para disminuir los síntomas.
Basado en la evidencia científica disponible establecen que más del 80% de los casos de hernia discal se resuelven sin operarlos. Algunas de esas recomendaciones solo se refieren a hernias discales lumbares y no a otros niveles (cervical o dorsal), esas recomendaciones establecen que sólo tiene sentido plantearse la operación cuando:
En el caso de hernia discal lumbar, hay ciática muy intensa y limitante, que empeora muy notablemente o se mantiene sin mejoría tras 4 semanas de tratamiento. Se entiende por ciática un dolor irradiado a la pierna, que sigue un trayecto concreto y se acompaña de alteraciones de sensibilidad, fuerza o reflejos.
I.- Tumores:
Los tumores producen dolor. Hay que pensar en ellos, especialmente cuando el dolor no cede en los plazos habituales.
J.- Osteopatías metabólicas:
Gota (inflamación articular muy dolorosa ), Osteoporosis (fragilidad de los huesos la que produce fracturas y microfracturas que producen dolor).
2. 4. 3. 3. SDL de causa extrarraquídea.
- Ginecológica:
Patologías propias de la mujer.
- Urológica:
Dícese de las enfermedades de las vías urinarias o genitales.
- Hepatobiliar:
Conjunto de trastornos producidos por alteración por una o varias funciones del hígado. Pancreática:
Que trata de las afecciones del páncreas.
- Muscular (miositis):
Inflamación de tejidos musculares.
2. 4. 3. 4. SDL en columna sana.
Son la gran mayoría, su causa principal es el "sobreesfuerzo o sobrecarga " de estructuras sanas las cuales al estar expuestas a esto responden con dolor.
No solo se producen por levantar cargas pesadas, o por levantarlas incorrectamente, también son consecuencia de adaptar malas posturas o al realizar movimientos incorrectos, los cuales están diariamente presentes en la vida cotidiana como principalmente en el ámbito laboral.
El SDL ha sido descrito como un problema de salud relacionado al trabajo, ya que existe una incidencia significativa de trastornos lumbares en actividades laborales.
3. SINDROME DE DOLOR LUMBAR RELACIONADO AL TRABAJO (SDLrt.)
3. 1. El problema Epidemiológico
Síndrome es el término usado en medicina para designar un conjunto de síntomas y signos que identifican una enfermedad específica o un grupo de diversas enfermedades. En el caso del SDLrt. el síntoma principal es el dolor de espalda, en la porción baja de ésta; que sumado a una historia ocupacional, determinan la relación ocupacional (efecto-causa).
Se considera que un SDLrt es accidente de trabajo cuando se inicia en forma brusca y hay relación causal entre el mecanismo generador y el cuadro clínico.
Un SDLrt es enfermedad profesional cuando se inicia en forma crónica y la exposición a los agentes causales se mantiene en el tiempo.
En la actualidad existe una inmensa cantidad de investigación sobre el SDL relacionado al trabajo, la razón es por la alarmante frecuencia de casos y la necesidad de programas preventivos para el manejo de la causa y efecto del lumbago.
Con relación a la edad y sexo las estadísticas son contradictorias, no se ha encontrado que las variables de sexo y edad afecten significativamente las tasas de lesiones
Estimaciones demuestran que cerca de 70 millones de estadounidenses sufren de lesiones de espalda y 7 millones aumentan cada año. Aproximadamente 5 millones tienen una discapacidad parcial por lesiones de la espalda, y 2 millones de personas están incapacitadas totalmente para trabajar por estas lesiones.
El costo para la industria es exorbitante. Estimaciones afirman que entre el 19 y el 25.5% de todas las pensiones laborales se deben a dolor de espalda. Se estima que en los EUA se pierden 170 millones de días de trabajo en un año. Este es verdaderamente un problema industrial de costo muy elevado considerando que no sólo se pagan las compensaciones, sino que se agregan todos los gastos en exámenes y pruebas de diagnóstico, demandas, hospitalizaciones y cirugías. No obstante los significativos adelantos en atención médica, y exámenes preocupacionales, se observa una declinación marginal en la magnitud del SDL relacionado al trabajo.
Establecer la relación causal entre SDLrt. y la ocupación es un proceso complejo. Sobre la base de análisis epidemiológicos se ha logrado identificar la asociación entre las actividades de algunas ocupaciones y el dolor. En las labores de enfermería, por ejemplo, existen los mecanismos de levantamiento, manipulación de pacientes, movilización de camas.
La prevalencia del dolor lumbar en la población general excede el 50%. En ciertas ocupaciones nueve de cada diez trabajadores experimentan dolor de espalda en su vida.
En 1994, una encuesta de síntomas músculoesqueléticos en operadores de autobús en Suecia, mostró que el 57% había tenido alteraciones en la espalda baja y el 28% en la espalda alta.
En Dinamarca se analizaron todas las notificaciones de lesiones de la espalda ocurridas en 1998 en la Oficina Nacional de Seguridad Social. De 1094 casos, el 89% correspondía a accidentes del trabajo y el 11% enfermedades profesionales. Se encontraron diferencias entre las causas que aquejaban a hombres y a mujeres. A los primeros se atribuyó el golpe con alta energía y el manejo de materiales. Las causas en las mujeres se referían al cuidado de personas, por el gran número de enfermeras y auxiliares de enfermería. Los golpes de alta energía provocaban fracturas, mientras que el grupo que manejaba objetos pesados tenía hernia de disco. Sólo se conoció el tiempo perdido en el 50% de los casos, el que sumó 39 años. Los accidentes en promedio produjeron 57 días (61 en hombres y 49 en mujeres). Las enfermedades en promedio ocasionaron 84 días perdidos (86 en hombres y 82 en mujeres). Las enfermedades de la espalda que mayor número de días perdidos en promedio provocó fueron las que involucran al disco intervertebral.
3. 2. EL SDLrt. EN CHILE.
Egresos hospitalarios a nivel nacional según diagnósticos ACHS 1995-1996.
Tabla Nº 1
| DIAGNOSTICO | Nº DE CASOS | % | DIAS PERDIDOS | % |
| Lumbago | 15992 | 96.42 | 138779 | 91.39 |
| Lumbociática | 522 | 3.15 | 10146 | 6.68 |
| Hernia núcleo pulposo (HNP) Lumbar | 39 | 0.24 | 2649 | 1.74 |
| Dolor Lumbar Crónico | 32 | 0.19 | 280 | 0.18 |
| TOTAL | 16585 | 100.00 | 151854 | 100.00 |
Cuadro 1
De los diagnósticos de egreso hospitalario del sistema de salud de la ACHS, a nivel nacional, en 1995 y 1996 se registraron más de 16000 casos de SDLrt, que produjeron casi 152000 días perdidos en ese período. Cada caso de estos produjo 9.2 días perdidos en promedio.
El total de días perdidos por egresos hospitalarios para ese período es de 234300. Si se evitaran los casos de SDLrt solamente, se ahorraría casi el 65 % del gran total de días perdidos por los diagnósticos de egresos hospitalarios, y además se reducirían en forma importante los costos de las pensiones y subsidios correspondientes.
La distribución de los diferentes diagnósticos que afectan la espalda, lo dominan los lumbagos con 96%, seguido de la lumbociática (3%), y la hernia del núcleo pulposo y el dolor lumbar crónico multifactorial menos del 1% entre ambos.
En el año 1999 en período de Enero a Agosto se registró lo siguiente:
Tabla Nº 2
| DIAGNOSTICO | DIAS TRATAMIENTO | NUMERO DE CASOS | DIAS PROMEDIO | % |
| Lumbago | 39000 | 5694 | 6.85 | 5.94 |
Cuadro 2
De acuerdo a cantidad de días de tratamiento, de un total de 30 diagnósticos el lumbago ocupa el lugar numero 17 y esto significa el 5.94 % del total general de días de tratamiento según diagnostico.
De acuerdo con estadísticas de la asociación chilena de seguridad (ACHS), las labores de enfermería son las que registran el mayor número de SDLrt. (93,8%) Otros grupos ocupacionales afectados por dolor de espalda son los trabajadores de la construcción (1.6%); la minería (1.5%); transporte (1.2%); manufactura (1.0%); agricultura (0.9%); entre otros.
3. 3. TRABAJOS EN DONDE SE PRESENTA
La espalda se involucra de dos formas en las actividades laborales:
Trabajo Estático:
Actividades en las cuales se mantienen posiciones fijas durante largo tiempo, con poca libertad de movimiento y en las que habitualmente se adoptan posturas corporales incorrectas, que a la larga producen lesiones o trastornos de espalda.
Trabajo dinámico:
Que comprende aquellas actividades en las que es preciso levantar, transportar pesos conjuntamente con movimientos de flexión y extensión, flexiones laterales derecha e izquierda y rotaciones.
En las actividades laborales en donde la espalda se utiliza tanto en forma dinámica como estática, existe un conjunto de factores o condiciones laborales que repercuten en la salud de los trabajadores.
3. 4. FACTORES DE RIESGO
Los cuatro factores que agrupan la totalidad de las causas que podrían generar SDL, son los siguientes:
1. Factores psicosociales
2. Factores derivados de las características del trabajo
3. Factores derivados de la organización del trabajo
4. Factores fisiológicos
3. 4. 1. FACTORES PSICOSOCIALES
Se identifican las siguientes causas:
-
Escaso control sobre las tareas
-
Baja motivación
-
Presencia de estilo de liderazgo inadecuado
-
Ausencia de capacitación en técnicas correctas de trabajo de y manejo manual de cargas.
-
Factores extralaborales: Individuales y del modo de vida
Individuales
- Sobrepeso, probablemente por el aumento de carga que conlleva para la columna vertebral.
- Alta estatura, a igualdad de los demás factores, el dolor de espalda es más frecuente entre quienes son más altos, probablemente por el aumento de la carga que conlleva.
- Historial clínico, episodios previos de dolor de espalda. Los estudios científicos demuestran que una vez que una persona ha tenido un episodio de dolor de espalda, es muy probable que tenga otros en el futuro. Algunas de las recomendaciones basadas en la evidencia científica disponible establecen que en la mayor parte de los pacientes se repiten crisis dolorosas de vez en cuando, sin que eso signifique necesariamente que esté empeorando o que se haya vuelto a lesionar la espalda. Este hecho podría explicarse por varios motivos:
La contractura del músculo provoca que este reciba menos riego sanguíneo mientras está contracturado. Eso puede facilitar que vuelva a contracturarse en el futuro y provoque nuevas crisis de dolor.
Si el dolor de espalda limita la actividad durante cierto tiempo, aparece fácilmente una atrofia de la musculatura. La atrofia de la musculatura puede hacer más vulnerable la columna y dificultar que se adopten correctamente las posturas, lo que a su vez puede aumentar el riesgo de padecer nuevos episodios dolorosos.
- La actitud ante el dolor: Los estudios disponibles reflejan que las personas que han padecido dolor de espalda pueden reaccionar de dos formas distintas:
- Unos (los "evasivos") se asustan por el dolor y temen por su futuro, pensando erróneamente que cada vez que noten una molestia en la espalda significa necesariamente que su lesión se está agravando. Por eso descansan mucho, evitan la actividad física, esperan pasivamente a que el dolor mejore, y suelen abusar de los medicamentos especialmente los calmantes.
- Otros (los "combativos") no temen por su futuro y confían en que el dolor va a ir mejorando o que, si no es así, podrán adaptarse a él. Llevan una vida tan normal como pueden, se mantienen activos y van a trabajar, evitando sólo aquello que realmente el dolor les impide hacer y no asustándose si en algún momento notan una molestia pasajera.
En comparación a los "evasivos", los "combativos" tienen menos riesgo de volver a padecer dolores de espalda y que, si aparecen, éstos duran menos.
Estos hechos se explican por varios motivos:
- En primer lugar, por aspectos psicológicos; los "evasivos" tienden a obsesionarse con su dolor y a interpretar que las molestias pasajeras que puedan sentir en un momento dado reflejan una lesión seria. Por ello se estresan, lo que supone un riesgo adicional para su espalda. Además, se angustian y deprimen con mayor facilidad, lo que hace que tiendan a magnificar todavía más el dolor que sienten.
B. Ligados al modo de vida
- Sedentarismo, probablemente por un doble mecanismo:
Quienes padecen una crisis suelen tener uno o varios factores de riesgo, relacionados con su tipo de vida o características propias. Desde el punto el punto de vista físico, el exceso de reposo y la falta de actividad tiende a acelerar la pérdida de potencia y resistencia muscular, haciendo su espalda más vulnerable a la sobrecarga y facilitando el riesgo de dolor, salvo que se adopten medidas específicas, que no siempre son fáciles; cambios de hábitos, ejercicio etc.-
- Tabaquismo, Aunque los estudios coincidían en señalar que el dolor de espalda es más frecuente entre fumadores que entre no fumadores, durante mucho tiempo se cuestionó la influencia del tabaco porque no se conocía el mecanismo que pudiera explicarlo. Se atribuía a que los fumadores suelen hacer trabajos físicos con mayor frecuencia, al ser de un nivel sociocultural inferior al de los no fumadores. Sin embargo, los estudios científicos han demostrado que el efecto nocivo del tabaco sobre el riesgo de padecer dolor de espalda se mantiene con independencia del nivel sociocultural, y su influencia se intenta explicar por:
La irrigación del disco intervertebral. Ya en condiciones normales, en un sano, el núcleo pulposo no tiene irrigación y la envuelta fibrosa recibe poca sangre. En el fumador, la circulación es peor y podría empeorar todavía más la irrigación de la envuelta fibrosa, lo que podría acelerar su degeneración o facilitar su lesión.
La tos. El fumador suele toser más que el no fumador. La tos aumenta la presión en el disco intervertebral y lo somete a vibración, lo que aumenta su riesgo de degeneración o lesión.
La musculatura. Los fumadores suelen estar en peor forma física que los no fumadores, y tener menor y peor musculatura, lo que podría facilitar la sobrecarga de las estructuras vertebrales y la aparición de dolor de espalda.
- Estrés, probablemente por un doble mecanismo:
El estrés puede alterar la percepción del dolor, haciendo más fácil percibirlo.
Se acepta que el estrés puede provocar el aumento del tono muscular y facilitar la aparición de contracturas, aunque los estudios en los que se ha comparado la actividad eléctrica del músculo en pacientes estresados y no estresados han aportado resultados contradictorios.
3. 4. 2. FACTORES DERIVADOS DE LAS CARACTERISTICAS DEL TRABAJO
Se reconocen como todas aquellas exigencias que el trabajo impone al individuo que las realiza (esfuerzos, manipulación de cargas, postura de trabajo, niveles de atención, etc.) según cada tipo de actividad, se asocian al desarrollo del SDL por dar lugar a fatiga física o mental, se manifiesta esta última por los síntomas de irritabilidad, falta de energía y voluntad para trabajar, depresión, acompañado contracturas musculares generalizadas.
3. 4. 3 Factores derivados de la organización del trabajo
Los factores de la organización pueden dar lugar a la aparición del SDL por una serie de defectos para la salud (fatiga física y mental, insatisfacción, estrés, etc.).
Los que generan consecuencias concretas son los siguientes:
-
Tipo de jornada laboral (horas extraordinarias, horarios prolongados, turnos rotativos).
-
Pausas de descanso insuficientes
-
Ausencia de rotación de puestos
-
Falta de comunicación
-
Automatización del trabajo
3. 4. 4. factores fisiologicos
Los factores más involucrados en el origen de las lesiones de la espalda son los siguientes:
-
Trabajos repetitivos
Producen una alta tasa de ausentismo laboral, lo que explicaría que ciertos trabajos en cadena y tareas administrativas generan mayor ausentismo por lumbago que trabajos menos monótonos.
-
Posturas sostenidas
Se trata de situaciones en las que se produce un borramiento de la lordosis lumbar fisiológica y aumento de la presión intradiscal. Además de producir una disminución del aporte nutritivo al disco vertebral. Han sido incriminadas las posturas sentada prolongada y la postura inclinada hacia adelante.
-
Movimientos de flexo - extensión repetida
-
Probablemente el principal mecanismo sea el aumento de la presión que se produce en el interior del disco intervertebral al flexionar la columna. Si en ese momento se carga peso y se endereza la columna, la presión en la parte posterior del disco se incrementa tanto que puede fisurarlo o romperlo, produciendo una hernia discal. Ese proceso puede ocurrir de una vez, si el esfuerzo es intenso, pero suele producirse por un mecanismo de acumulación; cada flexión inadecuada va aumentando el impacto del núcleo pulposo en la envuelta fibrosa del disco, erosionándola hasta fisurarla o romperla. La mayor parte de la flexión lumbar ocurre en la articulación lumbosacra (L5-S l)
-
Además del disco, también la musculatura se sobrecarga al mantenerse inclinado hacia adelante. Esa postura se mantiene esencialmente por la tensión controlada de la musculatura paravertebral, glútea e isquiotibial, que impide que el cuerpo caiga hacia adelante. Cuanto mayor es el ángulo de flexión, mayor el esfuerzo que debe realizar la musculatura lumbar y menor el número de segmentos que lo hacen.
-
Estudios mecánicos demuestran que la sobrecarga discal y muscular es mayor si la inclinación se hace con las piernas estiradas, y menor si se flexionan las rodillas y se mantiene la espalda recta.
-
Fuerza
-
Si la musculatura es potente y armónica, el reparto de la carga es correcto y se disminuye el riesgo de padecer contracturas o sobrecargas musculares.
-
Cuanto mayor es la potencia y resistencia muscular, mayor es la resistencia estructural a la carga.
-
En condiciones normales, la musculatura duele antes que las demás estructuras de la espalda, de forma que alerta de su posible lesión. Si la musculatura es poco potente, ese mecanismo no funciona eficazmente.
-
En condiciones normales, la musculatura informa de la posición en el espacio. Cuando la musculatura está poco entrenada esa fuente de información es defectuosa, de forma que se adoptan posturas incorrectas sin ser consciente de ello.
-
Un esfuerzo muy intenso puede provocar dolor de espalda. Si la musculatura es muy potente, se lesiona antes que el disco intervertebral. En ese caso el dolor provocado por la lesión muscular dolorosa pero benigna y que suele resolverse por sí misma en unos días- evita que se mantenga el esfuerzo y protege el disco intervertebral. Si la musculatura no es suficientemente potente, el disco intervertebral puede lesionarse a la vez que la musculatura.
-
La repetición de esfuerzos excesivos, aunque no tremendamente intensos, puede provocar dolor de espalda por la acumulación de pequeñas lesiones en el disco intervertebral, la articulación facetaria o la musculatura.
-
Un esfuerzo excesivo no significa siempre cargar peso; la adopción de posturas inadecuadas puede sobrecargar la musculatura o las estructuras de la columna vertebral. Si las posturas inadecuadas se mantienen suficiente tiempo o se repiten con frecuencia pueden causar dolor de espalda por un mecanismo de sobrecarga aunque no conlleven cargar peso.
-
2 días, de 8 a 20 hrs. con 2 horarios de colación de una hora cada uno (almuerzo y comida).
-
2 noches, de 20 a 8 hrs. con 1 horario de colación y una reposo de 4 horas por cada trabajador.
-
2 días libres.
-
Factores individuales o del modo de vida
-
Situación familiar
-
Edad
-
Carga psicológica:
-
El número de reincidencias es de 9 casos lo que significa el 50%, (8 en mujeres y 1 en hombres). El 80% corresponde a mujeres y el 20% a hombres.
-
Efectuar tareas de aseo y confort
-
Administrar medicamentos
-
Realizar Curaciones
-
Trasladar enfermos
-
Incorporación de estudios de racionalización del trabajo.
-
Distribución del trabajo.
-
Diseño de circuitos de protocolos de atención.
-
Destinar el personal necesario para cada servicio.
-
Programar los turnos de trabajo y los periodos de descanso junto con el personal interesado de la manera más flexible posible.
-
Incorporar sesiones de aprendizaje de métodos de relajación.
-
Establecer un plan de alimentación, de acuerdo a las necesidades energéticas.
-
Promover el desarrollo de actividades físicas o deportivas, laborales y extra laborales.
-
Capacitar periódicamente al personal en la movilización, traslado y carga de enfermos.
-
Nombrar comités paritarios de higiene y seguridad.
-
Realizar visitas periódicas por parte de facultativos o experto en prevención de riesgos.
-
Anatomía y fisiología básica de la columna vertebral.
-
Factores de riesgos y análisis
-
Técnicas para el manejo manual de cargas
-
Prevención ergonómica.
-
Actividad laboral
-
Actividad diaria extralaboral
-
Técnicas psicológicas
-
Para el tratamiento del estrés (técnicas de relajación y recreación)
-
Para la prevención del alcoholismo y tabaquismo
-
Formación de promulgadores
-
Transparencias
-
Cuestionarios
-
Vídeos educativos.
-
Al efectuar las mudas del niño manipular con delicadeza sus piernas para no causar trastornos en sus caderas.
-
Mantener su espalda lo más firme y recta posible al tomarlo en brazos.
-
Cuidar que lugares de descanso o sueño sean rectos y cómodos para su columna.
-
LA ESPALDA DE NUESTROS HIJOS
-
Lejanía de respaldo, compresión de vientre
-
No asienta glúteos, comprime femoral
-
Excesiva cercanía entre la cabeza y la mesa, provocación de miopía
-
Excesiva altura de la mesa
-
Pies sin apoyo
-
Excesiva inclinación del tronco, compresión de órganos deformación vertebral
-
Escasa altura de asiento y respaldo
-
Excesiva inclinación de la cabeza, provocación de miopía
-
Escasa altura de la mesa, conflicto entre rodillas y mesa
-
Conflicto entre pies y mesa
-
LAS MOCHILAS PARA EL COLEGIO
-
Al estar acostado es mejor situarse boca arriba. Dormir boca abajo no es recomendable, pues al hacerlo se suele modificar la curvatura de la columna lumbar y, para poder respirar, debe mantener el cuello girado durante varias horas. Si no puede dormir en otra postura, debería intentar hacerlo ligeramente de costado. Si, por ejemplo, se girase hacia el lado izquierdo, deberá flexionar la cadera y la rodilla derecha, aún manteniendo estirada la izquierda, y procurar girar los hombros y adaptar la forma de la almohada a su cabeza de modo que la postura relativa del cuello a la columna dorsal fuese lo más parecido posible a la que forman al estar de pie.
-
El colchón debe ser firme y recto, en cuanto a que no debe tener la forma de una hamaca, pero debe ser suficientemente mullido como para adaptarse a las curvas de su columna (cifosis y lordosis) un colchón muy duro, como el suelo o una tabla, es tan perjudicial como un colchón excesivamente blando, en el que su columna "flota" sin sujeción.
-
Un colchón de agua, si su firmeza se ajusta adecuadamente, es aceptable. En todo caso, un buen colchón debe prestar apoyo a toda la columna. Como muestra de ello, al estar acostado, boca arriba ("decúbito supino") con las piernas estiradas, se debe notar que la columna lumbar está apoyada en el colchón, y no forma un arco por encima de él.
-
Si duerme boca arriba la almohada relativamente fina debe asegurar que la columna cervical forma con la columna dorsal el mismo ángulo que al estar de pie.
-
Girar todo el cuerpo a la vez
-
Aproximarse a la carga
Para levantar una carga hay que aproximarse a ella. El centro de gravedad del hombre debe estar lo más próximo que sea posible, y por encima, del centro de gravedad de la carga. -
Buscar el equilibrio
-
Enmarcando la carga
-
Ligeramente separados
-
Asegurar la carga en manos
Asir mal un objeto para levantarlo, y transportarlo provoca una contracción involuntaria de los músculos de todo el cuerpo. Para mejorar el agarre de un objeto al cogerlo, solemos tener tendencia a hacerlo con la punta de los dedos. Lo correcto es cogerlo con la palma de la mano y la base de los dedos.
-
Fijar la columna vertebral
-
Puesto de trabajo de pie
-
El operario debe contar con la posibilidad de aproximarse al plano de trabajo, manteniendo el cuerpo erguido; por ello es necesario que en la parte inferior del banco o mesa de trabajo exista un hueco por el que entren los pies.
-
Puesto de trabajo sentado
-
El plano de la mesa debe estar a nivel de los codos del operario, en términos generales, pero la altura puede modificarse en función de las características de la tarea.
-
Zona de trabajo
Por varios mecanismos:
Esfuerzos, por un mecanismo de sobrecarga, y especialmente si se realizan en posturas de flexo-extensión o rotación:
D) Probablemente, la repetición de rotaciones excesivas en la columna lumbar puede sobrecargar la articulación facetaria y la musculatura, e incluso tal vez también el disco, especialmente si se hace cargando peso.
4. MATERIAL Y METODO
Se efectuó un estudio para evaluar la presencia de factores de riesgo en labores de los Auxiliares paramédicos de enfermería, con el propósito de demostrar la incidencia de éstos en el síndrome de dolor lumbar relacionado al trabajo (SDLrt.).
Se analizó el grupo que registra mayor número de casos de SDLrt, que de acuerdo a estadísticas obtenidas en el hospital del trabajador de la asociación chilena de seguridad (ACHS) resultan ser los auxiliares paramédicos de enfermería.
- LABORES AREA SALUD
Se encuestaron 27 auxiliares paramédicos de enfermería que pertenecen a uno de los tres turnos rotativos del personal que trabaja en el Servicio de Urgencia del Hospital Barros Luco Trudoe.
Este servicio es el que absorbe más del 60% de las atenciones de urgencias de nuestra capital, por lo que tiene que funcionar las 24 hrs. del día y todo el año, lo que implica una organización del trabajo por turnos, ésto deja en claro que el personal de este servicio realiza un trabajo de ardua actividad, responsabilidad y debe tener una continua disponibilidad a las exigencias que se presentan, en donde existe una relación permanente con un ser humano en búsqueda de alivio de su padecimiento o en lucha con la vida o la muerte.
Se debe destacar que tradicionalmente el área de salud se compone de personal femenino, ya sea por características propias de los servicios prestados o por la tradición de la profesión. Este es el caso del área de enfermería, la cual cuenta mayoritariamente con personal femenino: 95% son mujeres. En la actualidad muchos son los servicios que han incorporado hombres a la enfermería, pero todavía se trata de un grupo minoritario.
El horario que realizan estos profesionales de la salud, se conoce como tercer turno, el cual se desarrolla de la siguiente manera:
Para dar respuesta a los objetivos propuestos, apoyados por el material bibliográfico, observaciones en terreno, experiencia personal y profesional, se elaboró un cuestionario en el que se pretende establecer entre algunas variables como la edad, sexo, factores de riesgos (laborales, psicológicos, ambientales, fisiológicos, labor que realizan) y su relación con la incidencia del SDLrt.
Finalizada la recolección de datos por medio del cuestionario se creó una base de datos para poder analizar los resultados los que se muestran en tablas principalmente.
Para dejar más en claro los resultados se separan a los encuestados según sexo.
4.1. RESULTADOS
El universo de nuestro estudio está compuesto por 27 auxiliares paramédicos de enfermería, de los cuales el 66.7 % (18) corresponde al sexo femenino y el 34% (9) al masculino.
Se muestran 3 tablas:
Tabla Nº 1. Que muestran la base de dato obtenida al efectuar el cuestionario a los profesionales de salud.
Tabla Nº 2. Cálculo de Índice de Masa Corporal (IMC) según el peso y talla.
Fórmula: Peso kg. / Talla2 = IMC
Se clasifica según parámetros entregados por la organización mundial de la salud (OMS) lo que corresponde a: bajo peso, normal, sobrepeso y obesidad.
De acuerdo al peso y talla, 78% de las mujeres se clasificaron como normal y el 22% con sobrepeso en su IMC.
Al contrario los varones, el 44% se clasifica como normal y el 57% tiene tendencia al sobrepeso.
El sobrepeso o la obesidad disminuye la capacidad de actividad física, también produce sobrecarga lumbar y deteriora las articulaciones (facetas), lo que favorece la aparición de dolores en esta región.
Tabla Nº 3. Cuadro resumen - Análisis de factores de riesgo.
- Tanto en mujeres como en hombres predominan el porcentaje de personas con compromiso matrimonial (67%), lo que para el personal de enfermería puede significar una preocupación constante, si existen problemas en el seno familiar (monetarios, pareja o con los hijos), los que pueden causar problemas depresivos, de ansiedad o de estrés.
Con respecto a la edad y los antecedentes de licencia, se acentúo el número de casos a partir de los 27 a 30 años (19 %) y las reincidencias en el grupo de edad entre 31 a 50 años (75 %), el que corresponde al personal de mayor antigüedad.
C. Actividad deportiva o sedentarismo
- En esto no existe diferencia entre hombres y mujeres, ya que en los dos grupos existe predominio al sedentarismo, significando este el 63% del total de trabajadores.
El poseer una musculatura lumbar en buenas condiciones es de gran ayuda para mantener la columna en forma correcta. Lo que deja en claro que la práctica de algún deporte o actividad física es de gran importancia en esta profesión.
D. Tabaquismo
- En el grupo de las mujeres que son la mayor cantidad (18), el 72% fuma y el promedio diario es de 8 cigarros.
En los hombres aunque son la minoría (9), el 67% fuma, el promedio es de 8 cigarros diarios.
El fumador suele estar en peor forma física lo que facilita la sobrecarga de las estructuras vertebrales y favorece la aparición de contracturas musculares, y dolores de espalda.
E. Higiene postural
- Como indican los resultados, el 100% de las mujeres se preocupa de mantener su postura, con gran diferencia el caso de los hombres sólo el 11% se preocupa de mantener posturas correctas.
Las malas posturas producen borramiento de la curvatura normal de la columna, lo que aumenta la presión y sobrecarga intra discal.
F. Columna enferma
- No fue posible determinar la existencia de antecedentes de lordosis, hiperescoliosis, hipercifosis, las cuales son consideradas como patologías mecánicas que se deben a trastornos de la curvatura normal de la columna, los que producen contracturas musculares, compresión discal y alteraciones articulares (facetas articulares) favoreciendo el desarrollo de cuadros de dolor lumbar.
4.1. 2. Factores derivados de las características del trabajo
A. Horario de trabajo
- El horario de trabajo de este personal se realiza en turnos rotativos.
En este caso mujeres y hombres deben alterar su horario biológico de sueño, alterando su horario de descanso y sueño. Lo que favorece la aparición de trastornos psicosociales y fatigabilidad.
- En los dos casos se efectúan horas o trabajo extras, 50% en mujeres y el 89% en hombres, es decir tanto por causa de exigencias del servicio o por trabajos particulares se ven alteradas las 48 hrs. de trabajo semanal.
Esto disminuye las horas de descanso, favoreciendo la presencia de fatiga y dolor de espalda.
B. Trabajo físico
La manipulación, traslado de enfermos, movimiento de camas o camillas son consideradas como la principal causa de lesiones en la región lumbar en las labores de enfermería.
Principalmente causadas por la relación paciente trabajador, responsabilidad, contacto diario con la vida y la muerte, responsabilidad familiar, relaciones en el grupo de trabajo, insatisfacción personal y agotamiento por alteraciones de los ritmos biológicos de descanso. Las que exponen al trabajador a una constante carga sicológica en su ámbito laboral.
4.1. 3. Factores derivados de la organización del trabajo
- Más del 90% del personal ha presentado dolores o molestias en la espalda baja, el 77% ha durado entre 1 a 7 días y el 23% restante menos de 24 hrs.
- Solamente el 15% ha solicitado el cambio de puesto para disminuir la molestia o dolor lumbar, lo que deja en claro que el 85% restante desarrolla una acumulación de condiciones desfavorables presentes en su puesto de trabajo.
- El número de licencias por SDL es de 18 casos en los últimos 12 meses en este servicio, lo que corresponde al 69% en mujeres y hombres.
Si analizamos el número de encuestados con el número de licencias, nos daremos cuenta que a nivel nacional los casos de SDL en el área de la salud son bastante y más aun el número de días perdidos.
* En una masa de 27 Aux. Param. de Enfermería en 12 meses se produjeron 18 casos de licencia por SDLrt.
Según estadísticas (ACHS) el SDL en promedio provoca 6.85 días perdidos (DP).
* De acuerdo a condiciones y factores en 100 trabajadores existirían 67 casos de SDL. Si multiplicamos el número de días promedio perdidos y el número de casos (6.85 x 67), resultaría una cantidad de 459 días perdidos por cada 100 trabajadores.
En el área de enfermería del hospital Barros Luco Trudoe existen aproximadamente 600 trabajadores (Aux. Paramédicos), si la incidencia se desarrollara de acuerdo a este estudio sólo en esté Hospital se generarían 2.754 días perdidos anualmente a causa del SDLrt.
4.1. 4. Percepción del problema
A. El 94% reconoce la gran cantidad de casos de lumbalgias que se producen en su área de trabajo.
B. El 100% deja en claro que no existe ninguna preocupación de sus jefes o superiores en prevenir o evitar estas lesiones.
C. Se consultó a trabajadores que habían sufrido licencias a causa del lumbago y solo el 56% tomó conciencia de su lesión y se preocupa de su autocuidado, para no volver a sufrir lesiones lumbares.
Esto se debe a que en muchos casos a causa del trabajo que se realiza, la prioridad es actuar en forma rápida y no permite tomar las medidas de seguridad correspondiente.
5. DISCUSION
En la mayor parte de los servicios clínicos y hospitalarios tanto privados como públicos, la prioridad para la dirección, jefatura y cuerpo médico es la atención al paciente su tratamiento y mejoría.
Pasando por alto condiciones y situaciones desfavorables que deben enfrentar una gran cantidad de personas las cuales tendrán como rol principal la atención directa al paciente, con tareas específicas de su profesión:
Todo esto en un ambiente de observación, relación y preocupación hacia el paciente, sin olvidar situaciones de emergencia en la cual están en contacto con personas en lucha entre la vida y la muerte, el control de máquinas y monitores en donde es imprescindible la revisión permanente, con el gran inconveniente de un trabajo en turnos que no les permite adquirir hábitos de descanso el que también de alguna manera interviene en la relación familiar.
Este perfil es el que por lo general debe ser capaz de cumplir diariamente durante su trabajo el auxiliar paramédico de enfermería, muchas veces dejando de prestar atención a sus propias necesidades.
Así nos encontramos con una realidad en donde existe una compleja interacción entre el medio ambiente laboral, el trabajador y la profesión, los que al agruparse forman el conjunto de factores de riesgos que al sumarse a causas específicas que están presentes en el medio laboral dan como resultado la frecuencia de lesiones músculoesqueléticas lumbares en el personal de enfermería.
Él número de profesionales que fueron encuestados es una proporción muy pequeña, para el gran número de trabajadores que significa el personal de enfermería en el ámbito nacional. Como también el número de casos de lumbago que se produjeron durante los últimos doce meses en este servicio en especial, al efectuar el cálculo comparativo con una masa mayor de trabajadores se pretende dilucidar el gran numero de casos de SDLrt que se producen a en el área de la salud, los que tienen una relación directa con los factores anteriormente estudiados.
Tal como queda demostrado en las tablas, los casos de lumbago que se generaron en este servicio durante los últimos doce meses en el personal de enfermería, tiene una directa relación con los factores en consulta, ya que, el estresamiento, la falta de ejercicio, la tendencia al tabaquismo, la falta de hábitos de posturas correcta y características del trabajo son condiciones que se desarrollan en el lugar de trabajo o por hábitos extralaborales de la persona. Los cuales según el trabajo realizado se conocen como factores de riesgo en la incidencia del SDLrt.
Esto respalda los datos estadísticos obtenidos en la ACHS en las que las labores de enfermería registran el mayor número de casos de SDLrt.
No fue posible obtener más información con respecto a los resultados de las estadísticas, para saber si correspondían al área privada o pública.
Cabe destacar que en muchos casos los cuadros de SDLrt. son atendidos por médicos y tratados en el mismo servicio o entidad laboral a la cual pertenecen, no siendo notificados y atendidos como accidentes del trabajo.
Los temas relacionados con la prevención son muy poco conocidos y tratados en este servicio. No existe o no se conoce el departamento de medicina ocupacional, los cursos de prevención no se conocen a nivel del personal, menos la existencia de comités paritarios. Lo que supone la falta de supervisores y equipos de seguridad, que deja en claro la falta de preocupación en la higiene, seguridad y la prevención de accidentes o lesiones en este servicio de urgencia, como también en el hospital en general.
En respuesta a lo anterior el departamento de personal, indicó que las condiciones de higiene y seguridad en este hospital estaban directamente relacionadas con las posibilidades financieras y presupuestarias para la atención del paciente y la infraestructura necesaria.
Es decir los programas de higiene y seguridad en este establecimiento presentan un retraso en la toma de conciencia de los riesgos hacia su personal, las razones de este retraso es la preocupación principal a la atención de los enfermos, la prioridad dada al tratamiento más bien que a la prevención y las facilidades de consulta informal dadas al personal.
La puesta en marcha de cualquier programa de prevención debe ser homogénea, considerando que el mayor número de trabajadores corresponden al sexo femenino.
5. 1. Conclusión
Las características que unifican al conjunto de situaciones y condiciones que están presentes en el trabajo que realiza el auxiliar paramédico, son los trastornos físicos y psicológicos que producen al trabajador, generando alteraciones como fatigabilidad, estrés y trastornos musculares (contractura y distensión), siendo esto principales factores de riesgo en el SDLrt.
Podemos concluir entonces que para mejorar las situaciones y condiciones del trabajo de esta profesión se deben aplicar técnicas ergonómicas preventivas y un enfoque psicosocial laboral.
5. 2. Prevención
La toma de conciencia de parte de las direcciones y jefaturas de los servicios hospitalarios tanto privados como públicos, en las siguientes recomendaciones para el trabajo que realizan estos profesionales de salud, disminuiría en forma considerable la presencia de factores de riesgos que favorecen la causa de lesiones lumbares, como también la prevención del estrés del personal:
Pensando siempre que el personal tiene obligaciones familiares y sociales que debe organizar con su trabajo.
6. DISCUSION general
El dolor lumbar es un síntoma, no una enfermedad, tiene una etiología multifactorial y ocurre frecuentemente en la población trabajadora, en todas las ocupaciones y en todos los estratos sociales.
La finalidad de un estudio epidemiológico es dar a conocer la prevalencia y la incidencia del SDLrt. Siendo preocupación principal de este estudio localizar e identificar en el ambiente laboral y extralaboral las situaciones o condiciones que puedan estar actuando como factores de riesgo.
Que de acuerdo a los descritos y estudiados, son factores relacionados al trabajo repetitivo, posturas inadecuadas mantenidas, organización inadecuada del trabajo, factores fisiológicos y la relación que existe entre los trastornos músculoesqueléticos, el estrés y los factores psicosociales.
Como se ha planteado anteriormente la magnitud del SDLrt tiene un alcance mundial y afecta a países industrializados con moderna tecnología como a países en vías de desarrollo, por lo que se necesita en forma urgente realizar estrategias preventivas para prevenir estos trastornos.
El estudio epidemiológico ocupacional, permite caracterizar la morbilidad con incapacidad que provoca el SDLrt para después proponer estrategias de prevención que disminuyan la incidencia de este tipo de lesión.
6. 1. CONCLUSION GENERAL
La mayor parte de los estudios citados durante el desarrollo de este trabajo se referían principalmente al manejo manual de cargas o materiales y su relación con el lumbago, en donde las características de la carga y las fórmulas de factores geométricos son los principales puntos a corregir. Es este el principal motivo de plantear el reconocimiento epidemiológico ocupacional del SDLrt, ya que en esta ciencia el interés está dirigido al estudio general de los factores incidentes en la causa de lesiones o enfermedades ocupacionales.
Con este trabajo se pretende apoyar la operación del experto en prevención de riesgos y uniformar los criterios en la evaluación de factores de riesgos asociados al síndrome de dolor lumbar relacionado al trabajo. Destacando la importancia de los Factores Humanos, y psicosociales en el trabajo, para poder efectuar programas preventivos educacionales en trabajadores expuestos en su proceso.
Su lectura analítica será de apoyo para estudiantes de carreras preventivas y médicas, como también para profesionales no médicos de la salud ocupacional y la prevención de riesgos del trabajo.
El enfoque multidisciplinario está presente en todo este trabajo, que incluye aspectos clínicos, epidemiológicos, psicológicos, sociológicos y preventivos.
6. 2. Prevencion
Para poder aplicar técnicas preventivas, es necesario aplicar un plan de capacitación el cual cubra todos los factores de riesgo incidentes, considerando los extralaborales y laborales.
A continuación propongo un plan tipo:
Formación de monitores en técnicas educativas y preventivas.
MATERIAL DE APOYO
Este plan de estudio es aplicable en cualquier área laboral, su finalidad principal es educar y formar trabajadores, como individuos retroalimentadores.
7. ConcluSion personal y profesional
La experiencia de efectuar un estudio dirigido a una patología músculoesquelética, me permitió aumentar mis conocimientos e interés en el campo de la fisiología laboral.
Para poder entender una lesión de muchas etiologías como el SDL es inevitable el ingreso a ese pilar estructural denominado columna vertebral y a sus estructuras de sustentación conocidos como músculos y ligamentos, su característica de puente de comunicación para el paso de reacciones motoras y mensajes sensitivos, también conocer sus deficiencias estructurales.
El conocimiento de las estructuras que componen el cuerpo humano y la relación que se genera en el desarrollo de las tareas que implica una función laboral determinada es una rama que debe ser base en la formación del profesional de seguridad.
Esto facilitará el manejo de cualquier patología laboral músculoesquelética y evitar en muchas ocasiones una errada observación o determinación de un proceso preventivo al cual debe abocarse el profesional de seguridad.
Propongo la formación de profesionales en medicina ocupacional y para los profesionales en seguridad que incorporen estos estudios en su perfil, lo que les permitirá no solamente el manejo de la causa de una posible lesión, sino que también el reconocimiento de todos los factores capaces producir una lesión, accidente o enfermedad profesional.
7. 1. prevengamos EL LUMBAGO DEL MAÑANA
El lumbago es una patología reconocida del entorno laboral, pero la prevención debe estar presenten desde el nacimiento hasta la vida pre-laboral. Basándome en esto quiero destacar medidas preventivas y factores presentes durante el crecimiento y desarrollo del individuo que se deben considerar para prevenir el lumbago del trabajador, los cuales deben ser de gran importancia para la comunidad en general:
7. 1. 1. Recién nacido:
Examen físico
Es el examen físico general segmentado que se realiza en forma sistémica en todo recién nacido, a las 24 horas de vida, en donde se efectúa la primera revisión de la asimetría de sus caderas. Luego en el examen de alta (48 o 72 horas después) se efectúa un control general en donde sus caderas son revisadas nuevamente para verificar su concordancia con su primer examen. Al cumplir el mes de vida en el primer control con el pediatra se le solicita una radiografía de caderas nuevamente para descartar displasia de caderas. Durante todos los controles de salud o programas que se efectúan al niño durante su crecimiento ha existido una preocupación por su buen desarrollo físico y motor.
Existen factores preventivos que son importantes de destacar y que tratan principalmente en la forma en cómo es el trato físico del niño en su vida post-natal:
7. 1. 2. EDAD ESCOLAR
Los niños permanecen sentados la mayor parte del tiempo que dura su edad escolar, en donde generalmente sus malos hábitos posturales y la existencia de muebles de forma y tamaño inapropiados, son causa de trastornos y alteraciones en su columna vertebral.
Los principios de higiene postural, ergonomía y prevención son débilmente atendidos por fabricantes de inmobiliario, diseñadores de edificios escolares, profesores y propietarios de escuelas, y a los padres estos aspectos poco les importa al momento de escoger un colegio para sus hijos.
¿HA OBSERVADO COMO SE SIENTAN LOS NIÑOS EN CLASES?
Las figuras siguientes grafican una situación común, donde dos niños de diferente edad, deben utilizar el mismo mobiliario. Las flechas indican, en cada caso, los problemas que se podrían generar. Es clara la necesidad de contar con mobiliario que se adapte del mejor modo posible a las características antropométricas de nuestra población.
6 Años

Ilustración 21
14 Años

Ilustración 22
El manejo manual de materiales es muy frecuente en niñas y niños durante la edad escolar hasta universitario.
Es innecesario que los escolares carguen todas las mañanas y las tardes su mochila con la totalidad de útiles escolares.
Pasarán muchos años antes que el sistema escolar chileno regule sobre el tema y exija que los edificios escolares cuenten con casilleros o "lockers" para eliminar el doble acarreo.
Algunos consejos y referencias prácticas sobre el acarreo y el uso de las mochilas escolares.
Tómele el peso de la mochila de su hijo todos los días
Se aconseja que los niños no carguen en las mochilas más del 10% de su propio peso (incluida la mochila). Es decir entre 3 y 4 K de útiles son cómodas y sin riesgo para la salud.
Eduque en la forma correcta de transportar
La mochila debe usarse en la espalda con los dos tirantes. Las mochilas que se usan en un hombro, generalmente el derecho, producen elevación del hombro y desviación (escoliosis) funcional de la columna.
Observe el caminar y la postura del niño con mochila
El uso de mochilas independientemente de su peso, acorta la longitud de la zancada y aumenta la frecuencia de la misma. El uso de la mochila en la espalda hace que se incline hacia adelante la cabeza y el tronco, activando significativamente los músculos del cuello y los erectores de la espalda.
Al llevar los libros al colegio, intente conseguir que los niños utilicen una mochila cómoda, de anchos tirantes y que la usen correctamente, repartiendo el peso entre sus dos hombros en vez de utilizarla como una cartera de mano.

Ilustración 23
Ponga atención en algunas quejas de los niños
Aunque poco frecuentes, se han descrito algunas lesiones que directa o indirectamente estarían producidas por las mochilas. Por ejemplo: escoriaciones (heridas en los pies); dolor en los talones, desgaste en los calcetines y los zapatos por aumento de la presión en esta región; dolor del hombro, la espalda o el cuello. Los tirantes sobre los hombros comprimen los músculos, restringen la circulación de sangre e irritan las raíces nerviosas del cuello. Se puede originar la parálisis del "saco al hombro. Esta enfermedad se manifiesta por diversas molestias en las extremidades superiores como hormigueo, debilitamiento, dolor en el hombro, adormecimiento, etc.
Fíjese en estas características de una mochila
Son mejores las mochilas que en su diseño tienen armazón para darle forma y los tirantes están cubiertos de un material acojinado y de ancho apropiado a la superficie del hombro y las axilas. Son recomendables las mochilas con sistema de rodados.
7. 1. 3. EL ADULTO
Durante nuestra vida cotidiana muchas veces realizamos esfuerzos o adoptamos posturas que son perjudiciales para nuestra espalda, las cuales podemos corregir fácilmente.
Para lo cual se deben tener presente las siguientes recomendaciones:
Al estar acostado:
Al estar acostado tiene que prestar atención a las posturas que adopta y a las características del colchón y la almohada.
a) Posturas:
Posturas al estar acostado:

Ilustración 24
b) Colchón:

Ilustración 25
1. Apoyar toda la columna
2. Colchón firme y recto
c) Almohada:
Características de la almohada:

Ilustración 26
Si duerme apoyándose sobre un hombro la almohada gruesa o enrollada debe mantener el cuello en el eje de la columna dorsal asegurándose que no caiga ni rote.

Ilustración 27
Al estar sentado:
Estar sentados es una de las posturas más frecuentes en la vida cotidiana. Al mantener esta postura debe tener en cuenta: la altura de la silla, el respaldo de la silla, la colocación del computador, los movimientos al estar sentado y la postura al conducir el coche.
a) Altura:
Debe apoyar completamente los pies en el suelo y mantener las rodillas al mismo nivel o por encima de las caderas. Si utiliza un reposa pies debe tener una inclinación ajustable entre 0º y 15º sobre el plano horizontal.

Ilustración 28
b) Respaldo:
La silla, con una suave prominencia en el respaldo, debe sujetar la espalda en la misma postura en la que la columna está al estar de pie, es decir, respetando las curvaturas normales.
El respaldo de la silla debe sujetar, especialmente el arco lumbar, estando provisto de profundidad regulable y altura e inclinación ajustables.
Un respaldo de altura variable facilita que una misma silla se ajuste a distintas espaldas.
Debe evitar giros parciales. Lo correcto es girar todo el cuerpo a la vez.
c) Trabajar con el computador:
Cuando esté ante el computador debe tener la pantalla, orientable e inclinable, a la altura de los ojos y frente a ellos. El teclado debe estar bajo, para no levantar los hombros, o debe poder apoyar los antebrazos en la mesa. La elevación del teclado sobre la mesa no debe superar los 25º, además utilizando un reposa manos de al menos 10 cm. de profundidad reduciremos la tensión estática. Si usa prolongadamente el ratón, alterne cada cierto tiempo la mano con la que lo maneja.
d) Conducir el auto:
Al ir en coche debe adelantar el asiento para alcanzar los pedales sin tener que estirar las piernas, y apoyar la espalda en el respaldo. Las rodillas deben estar al nivel de las caderas o por encima de ellas.

Ilustración 29
1. Espalda apoyada en el respaldo
2. Rodillas al nivel de las caderas
e) Movimientos al estar sentado:
Debe evitar giros parciales. Lo correcto es girar todo el cuerpo a la vez. También es conveniente levantarse y andar cada 45 minutos. Coloque todos los elementos, de su mesa de trabajo, de forma que reduzca al mínimo los giros de cabeza.

Ilustración 30

Ilustración 31
2. Andar cada 45 minutos
Al estar de pie:
Estar de pie, parado y quieto, es dañino par la espalda. Si debe hacerlo, para evitar dañarla y protegerla tanto como sea posible debe seguir estas normas y prestar atención a su calzado:
a) Normas al estar de pie:
Mientras esté de pie, mantenga un pie en alto y apoyado sobre un escalón, un objeto o un reposapiés. Alterne un pie tras otro. Cambie la postura tan frecuentemente como pueda.
No esté de pie si puede estar andando. Su columna sufre más al estar de pie parado, que andando.
Si debe trabajar con sus brazos mientras está de pie, hágalo a una altura adecuada, que le evite tener que estar constantemente agachado o con la espalda doblada y le permita apoyarse con sus brazos.

Ilustración 32
Cambie de postura frecuentemente
1. Brazos a la altura adecuada
2. Pie en alto y apoyado
b) Calzado:
Evite los zapatos de tacón alto si debe estar mucho tiempo de pie o caminando. Un zapato completamente plano, sin ningún tacón, tampoco es lo ideal, especialmente si existen problemas de rodilla. Un tacón de 1.5 a 3 cms. suele ser adecuado.

Ilustración 33
Al levantarse y acostarse:
Cada día se levanta de la cama. Además, se sienta y se levanta varias veces. Le será útil seguir estas normas para proteger su espalda al levantarse de la cama, sentarse y levantarse de una silla, y entrar en su coche.
a) Levantarse de la cama:
Para levantarse de la cama nunca debe sentarse directamente desde la posición decúbito supino ("boca arriba"). Levantarse frontalmente para pasar de acostado a sentado, especialmente con las piernas estiradas, constituye uno de los peores movimientos que puede hacer, por la sobrecarga que induce en su columna lumbar. Para levantarse de la cama, gire para apoyarse en un costado y después, apoyándose con los brazos, incorpórese de lado hasta sentarse. Una manera correcta de hacerlo es la siguiente: si se apoyó en el costado izquierdo, flexione el brazo izquierdo y apoye el codo contra la cama, cerrando el puño izquierdo y manteniéndolo en alto. Cruce su mano derecha hasta apoyarla contra el puño izquierdo. Al levantarse, apóyese con su mano derecha en el puño izquierdo hasta quedarse sentado.- Después, levántese como se indica en el siguiente punto. Si se apoyó en su costado derecho, realice el mismo movimiento al revés.
![]()
Ilustración 34
b) Levantarse de la silla
Para pasar de sentado a de pie, apóyese con los brazos. Si se levanta de una silla, apóyese en los reposabrazos. Si se levanta de la cama, o de una silla sin reposabrazos, apóyese en sus muslos o rodillas y, en todo caso, mantenga la espalda recta o ligeramente arqueada hacia atrás, no doblada, mientras se incorpora.

Ilustración 35
c) Sentarse en la silla:
Siéntese controladamente, no se desplome. Mientras se está sentando, apóyese con sus brazos en los reposabrazos o en sus muslos, manteniendo su espalda recta, y siéntese lo más atrás posible en la silla, apoyando su columna en el respaldo.

Ilustración 36
Al estar inclinado:
Cada día se inclina varias veces, y esa es una mala postura para su espalda. Lo hace desde la mañana, al lavarse los dientes, y lo repite con frecuencia, aun sin pensar en ello. Por ese motivo, es necesario tener en cuenta unos consejos para saber como inclinarse.
a) Lavarse los dientes:
Un momento típico para estar inclinado es al lavarse los dientes. Hágalo del siguiente modo, si es diestro: Al inclinarse hacia delante, apoye la mano izquierda en el borde del lavabo. Flexione ligeramente las piernas y adelante la izquierda. De ser posible por la configuración del lavabo, su pie izquierdo debería estar prácticamente en la vertical de la mano izquierda. Mientras esté en esa postura, la mayor parte del peso será soportada por su mano izquierda y su pie derecho. Cuando desee incorporarse, cargue el peso en la pierna izquierda y estírela a la vez que aligera el peso de su mano izquierda. Si es zurdo, adopta la misma postura al revés.

Ilustración 37
b) Cómo inclinarse:
Estar inclinado es una mala postura para su columna, por lo que la mejor manera de hacerlo, es no hacerlo. Si no tiene más remedio que mantenerse inclinado, siga estas normas: mientras esté inclinado mantenga siempre sus rodillas flexionadas y apóyese con sus brazos. Si no tiene ningún mueble o pared en el que hacerlo, apoye sus manos en sus propios muslos o rodillas e intente mantener la espalda recta o ligeramente arqueada hacia atrás, evitando que se doble hacia delante.

Ilustración 38
1. Manos apoyadas sobre rodillas
2. Rodillas flexionadas
3. Espalda recta
Al tomar a los niños:
Los padres y abuelos deben cuidar su espalda al realizar determinadas actividades, como coger a los niños de la cuna, bañarlos, enseñarles a andar y pasear.
a) Coger al niño de la cuna:
Cuando tenga que coger al niño de la cuna, piense en él como un peso adorable pero potencialmente peligroso para su columna. La manera más aconsejable es la "carga diagonal", partiendo desde la postura de pie con las rodillas flexionadas y no desde la de rodillas: colóquese junto a una esquina de la cuna (por ejemplo, la esquina izquierda), con el pie derecho atrasado y el izquierdo considerablemente adelantado. Flexione las rodillas, cargue al niño y estire las piernas para incorporarse.

Ilustración 39
Otra alternativa es apoyar el brazo izquierdo en el extremo opuesto al que toca su pie derecho, cargar al niño con el brazo derecho hasta colocarlo contra su cuerpo, apoyar entonces su peso en el pie izquierdo dejando de apoyar la mano izquierda y estirar las piernas para incorporarse. Una vez tenga cargado al niño, manténgalo centrado y lo más cerca posible del cuerpo.
b) Bañar al niño:
Para introducir o sacar al niño de la bañera, póngase de pie junto a la bañera con el niño en brazos, pegado al centro de su cuerpo a la altura del pecho y cuello. Separe ligeramente una pierna y retrásela. Apoye la rodilla de la pierna retrasada en el suelo y los codos en el borde de la bañera. Sujete al niño con un brazo, apoye el otro en el extremo opuesto de la bañera y deposítelo lentamente en el agua. Para sacarlo del agua, repita la operación al revés.

Ilustración 40
c) Enseñar a andar y pasear al niño:
Al enseñar a andar al niño, no lo guíe desde atrás, cogiéndole las manos con los brazos del niño estirados por encima de su cabeza, pues eso le obligaría a mantenerse inclinado en equilibrio inestable, lo que será perjudicial para su columna, y también es incómodo para el niño. Si alguna vez quiere guiarlo, póngase de frente al niño, separe ligeramente las piernas y retrase un pie, y flexione las rodillas hasta que sus codos se apoyen sobre ellas. En esa postura, coja las manos del niño y guíelo de forma que él ande hacia delante y usted hacia atrás, con las rodillas flexionadas. Probablemente la musculatura de sus piernas se canse con rapidez por el esfuerzo, pero eso es mejor para su columna.
8. MÉTODOS BASICOS DE PREVENCIÓN DE RIESGOS RELATIVOS AL SDLrt.
Para nombrar los métodos preventivos, dividiremos las actividades en dos clases: Trabajo Dinámico, Trabajo Estático.
8. 1. En trabajos dinámicos:
Por sobre todo es necesario que el trabajador conozca la estructura de su columna vertebral, sus posibilidades y limitaciones, y que aprenda a utilizarlo correctamente. Asimismo es imprescindible que el trabajador conozca las diversas técnicas de seguridad en manejo de materiales.
El equilibrio de un trabajador que manipula una carga depende esencialmente de la posición de sus pies.
El equilibrio imprescindible para levantar una carga correctamente, sólo se consigue si los pies están bien situados:
De este modo la superficie de agarre es mayor, con lo que se reduce el esfuerzo. Para cumplir este principio y tratándose de objetos pesados se puede, antes de tomarlos, prepararlos sobre calzas para facilitar la tarea de meter las manos y situarlas correctamente.
Las cargas deben levantarse manteniendo la columna vertebral recta y alineada. Adoptando esta postura, la presión ejercida sobre la columna vertebral se reparte sobre toda la superficie de los discos intervertebrales. Con la columna vertebral arqueada, la presión es ejercida sobre una parte de los discos que resulta exageradamente comprimida, pudiendo formar una hernia discal que puede a su vez dar origen a lumbagos.
La torsión del tronco, sobre todo si se realiza mientras se levanta la carga, puede igualmente producir lesiones. En este caso es preciso descomponer el movimiento en dos tiempos: primero levantar la carga y luego girar todo el cuerpo moviendo los pies a base de pequeños desplazamientos.
8. 2. En trabajos estáticos:
Este tipo de tareas obliga a mantener posturas fijas durante largo tiempo que, si no se adoptan correctamente pueden resultar para la espalda tan perjudiciales como un gran esfuerzo mal realizado.
Además de contracturas musculares dolorosas e irritantes a nivel de los puntos de inserción de los tendones y de las articulaciones, las malas posturas mantenidas largo tiempo pueden producir lesiones de columna vertebral e incluso deformaciones permanentes de ésta.
Una postura es tanto mejor cuanto menos es el esfuerzo a que somete al esqueleto y a la musculatura. Pero toda postura estática es, en principio, perjudicial.
Una organización del trabajo que garantice una actividad mixta sana, puede hacer mucho en este sentido. Además, es sumamente importante que el puesto de trabajo esté concebido de acuerdo a los principios de la ergonomía.
Las tareas que han de realizarse de pie presentan los siguientes inconvenientes:
- Circulación lenta de la sangre en las piernas.
- Peso del cuerpo soportado sobre una base de escasa superficie.
- El mantenimiento del equilibrio supone una tensión muscular constante, que aumenta al inclinarse hacia delante.
- La habilidad disminuye, debido a la tensión muscular constante.
Para evitar, en la medida de lo posible, los problemas inherentes al trabajo de pie, deben respetarse los siguientes principios:
- Es preciso mantener una actitud corporal correcta, manteniendo la columna vertebral en posición adecuada.
- El plano de trabajo debe estar a nivel de los codos del operario, en términos generales, si bien se puede variar según las características de la tarea.
- Para un trabajo de precisión, el plano de trabajo puede estar situado ligeramente más alto que los codos, para disminuir el trabajo estático de los brazos.
- Si por el contrario los brazos han de realizar esfuerzos, es conveniente bajar el nivel del plano de trabajo; de este modo el ángulo de flexión del brazo será superior a 90º, permitiendo así realizar una mayor fuerza muscular.
La posición de sentado elimina ciertos inconvenientes que presenta la posición de pie. Sin embargo también en el trabajo sentado debe observarse una actitud corporal correcta.
El puesto de trabajo, por su parte, debe reunir ciertas condiciones:
- Para las actividades en posición de sentado permanente, la silla de trabajo debe servir no sólo para garantizar una adecuada posición de "sentado", sino que además debe permitir descargar la musculatura de la espalda y los discos intervertebrales. Las características de la silla de trabajo tienen, como consecuencia, una gran importancia desde el punto de vista ergonómico.
- La altura de la silla fisiológicamente adecuada para cada persona.
- Para el plano de asiento de la silla se recomiendan unas dimensiones de 40x40 cm. Deberá ser ligeramente cóncavo, con un ligero relleno de látex de 1 cm. De espesor aproximadamente, recubierto de un tejido transpirable, por ejemplo fibra natural. Es muy aconsejable que la silla cuente con un sistema de regulación que permita inclinar el asiento desde 2º hacia delante hasta 14º hacia detrás.
El borde anterior del plano de asiento debe estar ligeramente redondeado, a fin de evitar presiones sobre las venas y nervios de las piernas.
- Por lo que se refiere al respaldo de la silla de trabajo, debe ser tal que la columna vertebral pueda apoyarse en toda su extensión en posición correcta.
Como mínimo la silla debe contar con un apoyo lumbar regulable en altura y profundidad, para poder adaptarlo a la morfología de cada persona.
- Si por el motivo que fuera, la altura del asiento fuera superior a la longitud de las piernas y como consecuencia los pies no descansaran sobre el suelo, debe utilizarse un reposapiés.
El reposapiés deberá tener una anchura mínima de 40 cm., una profundidad máxima de 30 cm. Y una altura regulable hasta 15 cm. Su inclinación deberá ser ajustable entre 0 y 20º. Además, por supuesto, deberá ser antideslizante; característica que se puede conseguir recurriendo a una alfombrilla antideslizante o fijando el reposapiés a la mesa.
Tanto en el trabajo de pie como sentado, para evitar torsiones y flexiones de tronco que someten a la columna vertebral a esfuerzos anormales, es preciso determinar correctamente la zona de trabajo, sobre la que se ubicarán todos los elementos necesarios para el mismo.
La zona óptima de trabajo se determina describiendo, sobre el plano, arcos cuyo radio será la longitud del antebrazo con el puño cerrado.
La zona de máximo agarre, en la que deben estar dispuestos los útiles y materiales, así como los mandos en su caso, se determina:
- Sobre el plano horizontal (plano de trabajo): describiendo arcos de círculo cuyo radio será la longitud del brazo extendido con el puño cerrado.
- En sentido vertical: describiendo arcos de círculo cuyo radio será también la longitud del brazo extendido con el puño cerrado, hasta una altura máxima que no sobrepase la de los hombros.
Todo lo que se encuentre fuera de esta zona, exige flexiones y torsiones del tronco, que producen fatiga y someten a la columna a esfuerzos excesivos.
Hemos visto pues que tanto el trabajo de pie como sentado pueden ser fatigantes, debido a que obligan a mantener posturas estáticas durante largo tiempo. Para estos casos, el puesto de trabajo idóneo será aquél que permita situarse de ambas formas.
ANEXO 1
METODOLOGIAS PARA EVALUAR LA PÒSIBILIDAD DE DOLOR LUMBAR
Reconociendo la magnitud social y económica mundial de este problema el Instituto Nacional de Salud y Seguridad Ocupacional de Estados Unidos (NIOSH) ha venido desarrollando metodologías para asistir a los profesionales de salud ocupacional en la labor de evaluar las demandas físicas originadas en procesos que involucran levantamiento manual de materiales.
La metodología, consiste en la aplicación de una ecuación que incluye los factores que están relacionado con la posibilidad de generar dolor de espalda. Cada factor se evalúa recogiendo datos en terreno del trabajo que se requiere analizar. Como resultado, se obtiene el peso máximo que todo trabajador sano puede levantar en postura ideal durante el período sustancial de tiempo (8 horas) sin el riesgo de desarrollar dolor. La población de referencia, corresponde a trabajadores chilenos (hombres y mujeres) físicamente sanos, entre 18 y 65 años, la cual permita establecer hasta qué punto los trabajadores chilenos estarían siendo protegidos por este criterio.
Esta ecuación incluye recomendaciones generales y específicas que el usuario puede proponer como alternativa de mejora.
ECUACION NIOSH- 1991:
Representa una metodología diseñada para evaluar la posibilidad de dolor lumbar asociado a las tareas de levantamiento manual de cargas. La cual entregaré en forma mas completa y clara en disquete con sofwer con nombre ergo-lumbar.
Anexo 2
¿ES DISPOSITIVO DE SEGURIDAD LA FAJA LUMBAR?
Los trabajadores se sienten bien usando fajas estabilizadoras de la columna lumbar, pero no es una razón suficiente para considerarlas como un equipo de protección personal. Existen diversas publicaciones científicas sobre los efectos preventivos del uso de las fajas lumbares, en donde las conclusiones no demuestran que deban prescribirse en forma masiva, para proteger a los trabajadores que están involucrados en operaciones con manejo manual de materiales, expuestos a vibraciones o a posturas, sostenidas.
La mejor alternativa ante estas condiciones de trabajo sigue siendo el diseño de tareas que eviten las flexiones y torsiones del tronco, la atenuación de las vibraciones y la reducción de posturas sostenidas. Para una empresa, la adquisición de fajas lumbares implica sumar un ítem a los gastos de producción lo que en el tiempo representa sumas considerables, sin el efecto preventivo de eliminar los lumbagos.
Son recomnendables las fajas lumbares
Habitualmente las lesiones lumbares en la industria son carácter acumulativo, producidos por la repetición frecuente de tensiones en la parte baja de la espalda.
Hace algún tiempo, se viene proponiendo en Chile el uso de fajas como un dispositivo diseñado con el propósito de prevenir la ocurrencia de trastornos lumbares en el medio laboral Al respecto, en 1992, el Instituto Nacional de Seguridad y Salud Ocupacional (NIOSH) de Estados Unidos, convocó a un grupo de especialistas con la misión de revisar la literatura científica disponible relativa al tema y formular una opinión concreta frente a la eficiencia preventiva de las fajas lumbares. Los resultados fueron los siguientes:
No hay datos suficientes que indiquen que las fajas lumbares de uso industrial reducen considerablemente la carga biomecánica del tronco durante el levantamiento manual.
Las fajas típicas de uso industrial no reducen el rango de movimiento de la columna de tal manera que disminuya significativamente la carga sobre las estructuras espinales. Es más, es posible que la resistencia que provoca una faja incremente la carga sobre la columna, especialmente durante el levantamiento que requiere torsiones.
El uso prolongado de fajas lumbares, puede disminuir el tono muscular abdominal incrementando así la probabilidad de lesiones en la espalda si el usuario deja de utilizar este dispositivo.
El uso de fajas lumbares puede someter a sobre esfuerzo el sistema cardiovascular. Los individuos con sistema cardiovascular comprometido, podrían estar en mayor riesgo si ejecutan tareas de manejo manual de materiales utilizando una faja.
En relación a la percepción subjetiva de los trabajadores, los datos disponibles sugieren que los usuarios de fajas tienden a levantar cargas significativamente más pesadas y reportan menos molestias. Sin embargo, esta sensación de protección mientras se usa la faja, puede no reflejar la real capacidad de un individuo para levantar una carga más pesada o la ausencia de molestias. Es decir, asociado a la entrega y uso de fajas puede existir un efecto psicosocial subyacente que genera esta percepción. Este efecto se utiliza para explicar cómo influye en el comportamiento humano la percepción que el trabajador tiene de la preocupación que su empresa manifiesta por él.
LA FAJA DEL HALTEROFILISTA.
La comparación que comúnmente se hace entre el levantador de pesas (halterofilista) y el trabajador que manualmente maneja materiales no es la más justa. La faja o Cinturón lumbar del halterofilista tiene la misión de estabilizar la columna lumbar a partir de prevenir la perdida de presión intrabdominal durante el "ascenso" (exclusivamente) de las grandes masas de sus instrumentos deportivos. Este deportista no dobla la espalda ni hace giros con las pesas en las manos; tampoco mantiene la carga alejada del centro del cuerpo. El descenso de la pesa es pasivo ya que sólo la deja caer. Además, este deportista recibe entrenamiento físico, fortalecimiento muscular y nutrición especializada para los movimientos de elevación de grandes pesos. Es por todas estas razones que la faja lumbar sí le ayuda a este deportista, no así a un trabajador común.
87
Descargar
| Enviado por: | Germy |
| Idioma: | castellano |
| País: | Chile |
