Biología, Botánica, Genética y Zoología
Aparato reproductor y enfermedades
APARATO REPRODUCTOR FEMENINO
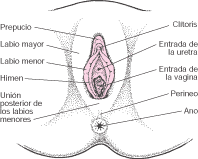
Los órganos reproductores externos femeninos (genitales) tienen dos funciones: permitir la entrada del esperma en el cuerpo y proteger los órganos genitales internos de los agentes infecciosos. Debido a que el aparato genital femenino tiene un orificio que lo comunica con el exterior, los microorganismos que provocan enfermedades (patógenos) pueden entrar y causar infecciones ginecológicas. Estos patógenos se transmiten, en general, durante el acto sexual.
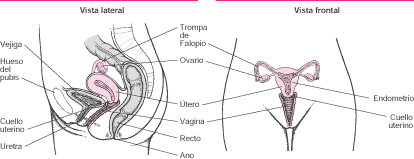
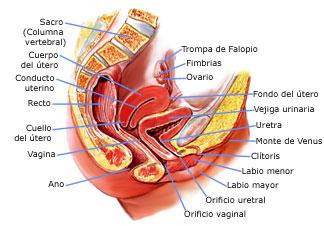
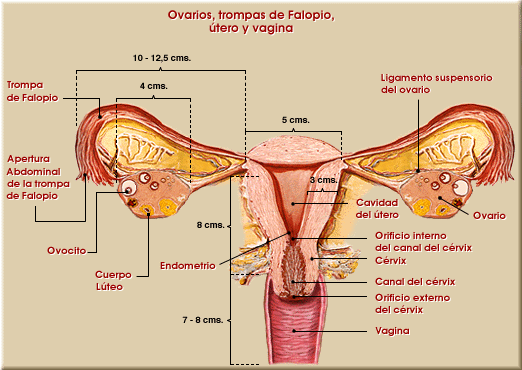
Los órganos genitales internos forman un aparato que se inicia en los ovarios, encargados de la liberación de los óvulos, y se sigue por las trompas de Falopio (oviductos), donde tiene lugar la fertilización de un óvulo; a continuación sigue el útero, donde el embrión se convierte en feto, y acaba en el canal cervical (vagina), que permite el alumbramiento de un bebé completamente desarrollado. El esperma puede recorrer todo el aparato en dirección ascendente hacia los ovarios y los óvulos en sentido contrario.
Órganos genitales externos
Los órganos genitales externos (vulva) están bordeados por los labios mayores (literalmente, labios grandes), que son bastante voluminosos, carnosos y comparables al escroto en los varones. Los labios mayores contienen glándulas sudoríparas y sebáceas (que secretan aceite); tras la pubertad, se recubren de vello. Los labios menores (literalmente, labios pequeños) pueden ser muy pequeños o hasta de seis centímetros de ancho. Se localizan dentro de los labios mayores y rodean los orificios de la vagina y la uretra.
La vagina es un conducto elástico de aproximadamente 10 cm de longitud, que comunica al útero con el exterior. Su orificio está rodeado por los genitales externos. En el momento del parto las paredes del útero se dilatan enormemente permitiendo el paso del niño que está por nacer.
En la desembocadura de la vagina de una mujer que no se halla iniciado sexualmente podemos encontrar un fino pliegue mucoso llamado "himen".
El orificio de la vagina recibe el nombre de introito y la zona con forma de media luna que se encuentra tras ese orificio se conoce como horquilla vulvar. A través de diminutos conductos que están situados junto al introito, las glándulas de Bartholin, cuando son estimuladas, secretan un flujo (moco) que lubrica la vagina durante el coito. La uretra, que transporta la orina desde la vejiga hacia el exterior, tiene su orificio de salida delante de la vagina.
| Órganos genitales externos de la mujer |
|
|
Los dos labios menores tienen su punto de encuentro en el clítoris, una pequeña y sensible protuberancia análoga al pene en el hombre que está recubierta por una capa de piel (el prepucio) similar a la piel que se encuentra en el extremo del miembro masculino. Al igual que éste, el clítoris es muy sensible a la estimulación y puede tener erección.
Los labios mayores se encuentran en la parte inferior, en el perineo, una zona fibromuscular localizada entre la vagina y el ano. La piel (epidermis) que cubre el perineo y los labios mayores es similar a la del resto del cuerpo (gruesa, seca y puede descamarse). Por el contrario, el revestimiento de los labios menores y la vagina es una membrana mucosa; a pesar de que sus capas internas son de estructura similar a la epidermis, su superficie se mantiene húmeda gracias al líquido de los vasos sanguíneos de las capas más profundas que atraviesa el tejido. Su gran cantidad de vasos sanguíneos le da un color rosado.
El orificio vaginal está rodeado por el himen (o membrana virginal). En la mujer virgen, el himen puede cubrir por completo el orificio, pero en general lo rodea como un anillo ajustado. Como el grado de ajuste varía entre las mujeres, el himen puede desgarrarse en el primer intento de mantener una relación sexual o puede ser tan blando y flexible que no se produce desgarro alguno. En una mujer que no es virgen, el himen es como un pequeño apéndice de tejido que rodea el orificio vaginal.
Órganos genitales internos
Las paredes anterior y posterior de la vagina normalmente se tocan entre sí, para que no quede espacio en la vagina excepto cuando se dilata, por ejemplo, durante un examen ginecológico o una relación sexual. En la mujer adulta, la cavidad vaginal tiene una longitud de 9 a 12 centímetros. El tercio inferior de la vagina está rodeado de músculos que controlan su diámetro, mientras que los dos tercios superiores se unen por encima de estos músculos y pueden estirarse con facilidad.
El cérvix (la boca y el cuello del útero) se encuentra en la parte superior de la vagina. Durante los años fértiles de la mujer, el revestimiento mucoso de la vagina tiene un aspecto rugoso, pero antes de la pubertad, y después de la menopausia (si no se toman estrógenos), la mucosa es lisa.
| Órganos genitales femeninos internos |
|
|
La función primordial del útero es albergar a un nuevo ser, nutrirlo y protegerlo en los distintos estadios que transcurren en una gestación normal.
Es un órgano muscular hueco, de paredes gruesas. Tiene la forma de una pera invertida y mide aproximadamente 7 cm. de longitud y pesa unos 50 gramos. Por delante del útero encontramos la vejiga urinaria, y por detrás al recto y está sujeto por seis ligamentos. Al término del embarazo el útero llega a pesar 6 kilos, de los cuales 3,5 kilos corresponden al bebe, ½ kilo a la placenta, 1 kilo al líquido amniótico y 1 kilo a las paredes del útero.
El útero se divide en dos partes: el cuello uterino o cérvix y el cuerpo principal (el corpus). El cuello uterino, la parte inferior del útero, se abre dentro de la vagina. El útero normalmente está algo doblado hacia delante por la zona donde el cuello se une al cuerpo. Durante los años fértiles, el cuerpo es dos veces más largo que el cuello uterino. El cuerpo es un órgano con abundante musculatura que se agranda para albergar al feto. Sus paredes musculares se contraen durante el parto para impulsar al bebé hacia fuera por el fibroso cuello uterino y la vagina.
El cuello uterino contiene un canal que permite la entrada del esperma en el útero y la salida de la secreción menstrual al exterior. Excepto durante el período menstrual o la ovulación, el cuello uterino es en general una buena barrera contra las bacterias. El canal del cuello uterino es demasiado estrecho para que el feto lo atraviese durante el embarazo pero durante el parto se ensancha para que sea posible el alumbramiento. Durante un examen pélvico, el médico puede observar la porción de cérvix que sobresale y entra en el extremo superior de la vagina. Al igual que la vagina, esta parte del cuello uterino está recubierta de mucosa, aunque ésta es de tipo liso.
El canal del cuello uterino está recubierto de glándulas que secretan un moco espeso e impenetrable para el esperma justo hasta el momento en que los ovarios liberan un óvulo (ovulación). Durante la ovulación, la consistencia del moco cambia para que el esperma pueda atravesarlo y fertilizar el óvulo. Al mismo tiempo, el moco que secretan estas glándulas del cuello uterino tiene la capacidad de mantener el esperma vivo durante 2 o 3 días. Más tarde este esperma puede desplazarse hacia arriba y, atravesando el cuerpo del útero, entrar en las trompas de Falopio para fertilizar el óvulo; en consecuencia, el coito realizado 1 o 2 días antes de la ovulación puede acabar en un embarazo. Debido a que algunas mujeres no ovulan de forma regular, el embarazo puede producirse en distintos momentos tras el último período menstrual.
El revestimiento interior del cuerpo del útero (endometrio) se hace más grueso todos los meses después del período menstrual (menstruación). Si la mujer no queda embarazada durante ese ciclo, la mayor parte del endometrio se desprende y tiene lugar una hemorragia, que constituye el período menstrual.
Durante el embarazo el útero se expande y alcanza un gran tamaño, hay un crecimiento considerable de las paredes y se encuentran lo suficientemente irrigadas como para cumplir con las siguientes funciones:
-
Nutrir al embrión y al feto.
-
Conferir espacio para el crecimiento
-
Expulsar al feto al termino de la gestación.
Las trompas de Falopio se originan en el útero y terminan cada una de ellas en un extremo dilatado con prolongaciones en forma de dedos llamadas fimbrias, que se orientan hacia el ovario.
Son tubos músculo-membranosos de 10 a 15 cm de longitud, de gran movilidad. Durante la ovulación se producen una serie de contracciones en el tubo que mueven el óvulo hacia los espermatozoides y luego al útero.
La luz de estos tubos constituye un ambiente apropiado para la fertilización.
La pared de las trompas está muy vascularizada y durante la ovulación los vasos están dilatados, lo que le confiere distensión para que las fimbrias se aproximen a la superficie del ovario.
En el caso de que el óvulo fecundado no llegase normalmente al útero, puede continuar su desarrollo por un lapso determinado en la trompa. Tal situación se denomina embarazo ectópico (fuera de lugar), y requiere intervención quirúrgica pronta, debido a que corre peligro de estallar la trompa.
Ciclo menstrual
El ciclo menstrual se caracteriza por una aparición regular de una hemorragia o sangrado que se denomina "menstruación".
Un ciclo menstrual normal oscila entre los 21 y 35 días. Está regulado por las hormonas hipofisiarias.
Consta de 3 fases que se corresponden que se corresponden con factores dominantes en el desarrollo de cada óvulo. La primera, denominada fase folicular, comienza el primer día de la menstruación, tiene una duración variable de aprox. 12-14 días; luego la fase ovulatoria que dura de 1 a 3 días y por último la fase luteínica que dura entre 13-14 días.
En el lóbulo anterior de la hipófisis se secretan, entre otras, 2 hormonas: la folículo estimulante (FSH) y la luteinizante (LH), que estimulan el ciclo ovárico.
En la fase folicular hay un predominio de la hormona FSH, que es la que interviene en la maduración del folículo primordial que va a convertirse en folículo de De Graaf. También el nivel de estradiol (estrógenos) segregado por el folículo en maduración aumenta en esta etapa, encontrando su pico máximo inmediatamente antes de la ovulación.
Durante la fase ovulatoria se produce un brusco aumento de la LH y otro más pequeño de FSH. Al mismo tiempo comienza a elevarse ligeramente el nivel de progesterona. Tanto el ovario como el hipotálamo contribuyen a la ovulación.
Luego en la fase luteínica los niveles de FSH y de LH disminuyen hasta alcanzar los valores más bajos hacia el final de la etapa. El aspecto característico es el aumento de progesterona, producto de la secreción del cuerpo lúteo, que tiene por finalidad prepararse para la gestación. También hacia finales del ciclo el endometrio del útero se engrosa. Otros cambios menstruales incluyen la viscosidad de moco uterino que disminuye para facilitar el paso de los espermatozoides y las variaciones de temperatura relacionadas con la ovulación. En esta etapa el nivel de estradiol aumenta nueva y levemente.
Si no se produjo el embarazo (fecundación del óvulo) entre los días 23 y 24 el cuerpo lúteo degenera, y los niveles de estradiol y progesterona disminuyen hasta valores muy bajos. Aparece entonces la fase llamada de supresión hormonal que da lugar a la aparición de la menstruación.
APARATO REPRODUCTOR MASCULINO
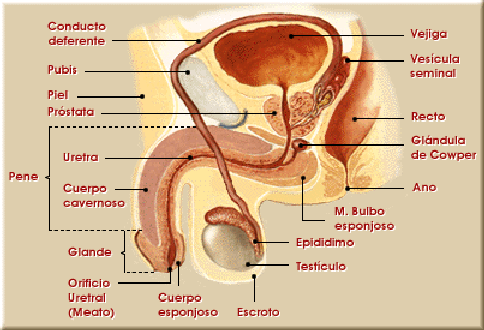
En el hombre también existen los órganos genitales internos y los externos. Los externos están formados por el PENE y los TESTICULOS. Los órganos internos son: la próstata, el epidídimo, los conductos deferentes, las vesículas seminales, la uretra y las glándulas de Cowper.
El aparato genital masculino está integrado por los testículos -gónadas con función exocrina y endocrina-, un sistema de vías espermáticas que evacua los espermatozoides (túbulos intratesticulares, conductos deferentes, conductos eyaculadores), las glándulas exocrinas anexas (próstata, vesículas seminales y glándulas bulbouretrales) que facilitan la sobrevivencia de los espermatozoides y un órgano copulador o pene. Filológicamente, el sistema genital masculino sirve a la cópula o coito, la reproducción por tanto, la producción de hormonas, indirectamente, a la excreción de orina, pues comparte algunas estructuras anatómicas con el aparato urinario.
Los órganos sexuales masculinos se forman durante la etapa prenatal bajo la influencia de la testosterona secretada por las gónadas (testículos). Durante la pubertad los órganos sexuales secundarios maduran y llegan a ser funcionales.
El escroto es la parte de la piel que se ha adaptado para albergar los testículos, forma un bolsa de piel posterior al pene, los epidídimos y los cordones espermáticos. Está constituido por varias capas de tejidos superpuestas y vascularizadas, que contribuyen con la regulación de la temperatura local. Esto es un factor vital para que los espermatozoides se puedan diferenciar adecuadamente. La función principal del escroto es encerrar y proteger a los testículos.
Los testículos son dos estructuras ovaladas que se hallan suspendidas dentro del escroto mediante los cordones espermáticos. Estos son las gónadas masculinas y producen los espermatozoides (espermatogénesis) y el líquido testicular; como función endocrina, liberan varias hormonas esteroidales masculinas, como la testosterona. Cada testículo es un órgano ovalado blanquecino que mide alrededor de 4 cm de longitud y 2.5 de diámetro. Dos capas de tejidos o túnicas, cubren a los testículos. La túnica vaginal externa es un saco delgado que se deriva del peritoneo durante el descenso prenatal de los testículos al escroto. La túnica albugínea es una membrana fibrosa resistente que cubre los testículos y que con sus prolongaciones internas los divide en 250 a 300 lobulillos en forma de cuñas. En esta túnica se encierra la sustancia testicular o estroma, responsable de las principales funciones. El tabique del escroto separa cada testículo en sus propios compartimientos. Los testículos producen espermatozoides andrógenos; estos últimos regulan la espermatogénesis y el desarrollo y funcionamiento de los órganos sexuales secundarios.
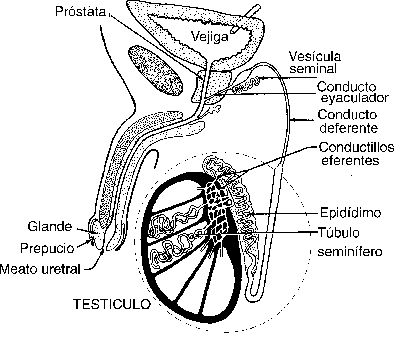
El descenso de los testículos hacia el escroto comienza durante la semana 28 del desarrollo prenatal y normalmente se completa en la semana 29. Cuando durante el nacimiento uno o ambos testículos no se encuentran en el escroto, criptorquidia, el descenso podría inducirse con la administración de ciertas hormonas. En caso de falla de este procedimiento, es necesario realizar cirugía, por lo general antes de los cinco años de edad. El fracaso en la corrección de este trastorno puede dar lugar a la esterilidad, testículos con tumores o ambos.
La estructura interna del testículo es comparable con el corte transversal de una naranja, ya que la túnica albugínea envía tabiques al interior del estroma, dividiéndole en 200 a 300 lobulillos de forma piramidal. Cada lobulillo contiene uno a cuatro túbulos seminíferos de curso tortuoso, estructuras recubiertas internamente por un epitelio seminífero del cual se diferencian los espermatozoides (espermatogénesis) a partir de las células proliferantes conocidas como espermátides. Entre las sinuosidades de los túbulos discurren vasos capilares y linfáticos y se hallan ciertas células secretoras conocidas como células intersticiales de Leydig, que se encargan de sintetizar la testosterona y otras hormonas esteroides masculinas.
Funciones endocrinas de los testículos.
La testosterona, principal esteroide sexual masculino la sintetizan grupos de células ubicadas en el estroma testicular que se denominan células Leydig que es una hormona que promueve la espermatogénesis y tiene el efecto de facilitar la deposición de calcio en los huesos y la formación de los músculos, por lo tanto tiene un efecto anabólico. Su secreción está regulada por el eje hipotálamo-hipófisis-testículo de la siguiente manera. El hipotálamo segrega el factor de liberación para las gonadotropinas GRF el cual estimula la adenohipófisis para que libere la hormona luteinizante LH. Además la prolactina y la hormona folículo estimulante FSH. Las células intersticiales de Leydig se ven estimuladas por la ICSH en menor grano por la prolactina, para secretar los andrógenos especialmente de la testosterona.
También produce la proteína ligadora de andrógenos que actúa en los túbulos seminíferos ligándose a la testosterona para mantener la concentración adecuada del andrógeno que permita la espermatogénesis.
Las vías espermáticas se inician en el nivel estromal de los testículos. Los túbulos rectos son la porción final de los túbulos seminíferos que no posee un epitelio con células espermatogénicas, originan un laberinto de conductos con células ciliadas que finaliza en 12 a 20 conductos llamados conductos deferentes. Éstos perforan la túnica albugínea y convergen para formar un conducto único, el epidídimo. Éste constituye la parte del conducto excretor del esperma que se localiza dentro del testículo y posee una delgada capa de músculo liso cuya contracción hace progresar los espermatozoides por el conducto. Se suele dividir las porciones del epidídimo en cabeza, cuerpo y cola, bastante enrollados entre sí y con una longitud de siete metros. Durante su paso por el epidídimo los espermatozoides maduran y sufren cambios en su membrana celular, además de que adquieren una movilidad muy amplia. En la cola se almacenan temporalmente los espermatozoides los cuales se ven proyectados hacia los siguientes elementos tubáricos, por fuertes contracciones del músculo liso, en la eyaculación. Este estímulo está gobernado por el sistema nervioso simpático. El conducto deferente es la prolongación del epidídimo que atraviesa la cavidad pélvica y termina en la próstata. Allí se une con el conducto escretor de la vesícula seminal y juntos forman el conducto eyaculador que desemboca en la uretra. El conducto eyaculador es corto, estrecho y está localizado dentro de la próstata. La uretra peneana es el segmento que comparte los aparatos reproductor masculino y urinario.

El espermatozoide maduro, gameto masculino o célula de semen es una célula en forma de renacuajo microscópico, con alrededor de 60um de longitud, que consta de cabeza ovalada, un cuerpo cilíndrico y una cola alargada.
La próstata es una glándula exocrina que rodea el cuello de la vejiga y la porción proximal de la uretra del hombre. Su funcionamiento está bajo el control de las hormonas sexuales masculinas. Produce un líquido incoloro rico en ácido cítrico, fosfatasa alcalina y fibrolisina, que constituyen un vehículo de transporte fluido para los espermatozoides y dan volumen al eyaculado; además es indispensable para la erección normal del pene. El tamaño de la próstata puede aumentar bastante después de los 50 años, produciendo compresión sobre la uretra y haciendo difícil el paso de la orina. Con frecuencia este crecimiento es de carácter cancerígeno, por lo cual debe ser removida por medios quirúrgicos (prostatectomía).
Las vesículas seminales son dos estructuras tubulares situadas entre la vejiga urinaria y el recto. Se unen con los conductos eyaculadores mediante conductos que desembocan en la porción de la uretra que atraviesa la próstata. Funcionan como reservorio del semen y producen una secreción amarillenta y viscosa, rica en fructuosa, que sirve de vehículo para los espermatozoides. Su actividad está regulada por loa andrógenos.
Las glándulas bulbouretrales o de Cooper, son dos pequeños órganos secretorios que producen una secreción mucoide y transparente que lubrica el pene durante la excitación sexual precoital y apoya la eyaculación. Están situadas en la porción proximal del pene donde drenan mediante conductos la uretra.
El pene tiene la doble función de albergar la uretra masculina y servir como órgano para la cópula. Está constituido por los cuerpos cavernosos situados dorsolateralmente, y por el cuerpo esponjoso que rodea la uretra y termina en una posición distal agrandada que es el glande. La piel que lo cubre es laxa lo que le confiere elasticidad, excepto en el glande, donde está firmemente adherida. La erección se produce por el acceso de la sangre a los espacios de los cuerpos cavernosos, desde capilares de la trabéculas y de arteriolas, que se abren directamente en las cavernas. El mecanismo de la erección obedece a un conjunto complejo de estímulos de orden psíquico-ambiental y nervioso-automático. El pene está inervado por los nervios raquídeos, simpáticos y parasimpáticos. Hay una gran cantidad de terminaciones sensoriales aferentes. La inervación motora llega hasta las trabéculas y los pequeños vasos sanguíneos. La doble inervación asegura el mantenimiento de la erección y la presentación de la eyaculación y el orgasmo.
La Uretra es un tubo delgado que tiene dos funciones independientes: conducir la orina hacia el exterior del cuerpo y permitir la salida del semen.
El epidimo es un conducto tubular y ondulado, situado en la superficie de cada testículo. Su función es recibir los espermatozoides desde los túbulos seminíferos ubicados dentro de los testículos y mantenerlos allí hasta su maduración.
Semen y eyaculación.
El semen es el líquido expulsado durante el orgasmo masculino, es una mezcla de espermatozoides y secreciones diversas, proveniente de glándulas anexas. El volumen del semen fluctúa entre2.5 y 6 centímetros cúbicos en la eyaculación después de unos días de abstinencia sexual. El 95% de este volumen lo aportan las glándulas anexas, la densidad de los espermatozoides es de unos 100 millones por centímetro cúbico y el recuento fluctúa entre 20 a 250 millones. Los hombres que sus cuentas son menores de 40 millones se consideran estériles.
La eyaculación es consecuencia del establecimiento de un arco reflejo, cuyo resultado es el movimiento desde el epidídimo hasta la uretra y su propulsión hacia el exterior. Las neuronas sensoriales aferentes provienen del glande y penetran a la médula espinal por los nervios pudendos.
Unos pocos cientos de espermatozoides logran llegar a la trompa uterina, si ha concurrido allí un óvulo viable sólo un espermatozoide penetrará la membrana celular del óvulo para fertilizarlo.
ENFERMEDADES SEXUALES
También llamadas enfermedades venéreas, son enfermedades infecciosas que se contagian por contacto sexual. Algunas se pueden transmitir también por vía no sexual, pero representan una minoría del número total de casos.
VERRUGAS GENITALES
Observación
Los síntomas aparecen entre 1 y 6 meses después de tener relaciones sexuales. Aparecen pequeñas verrugas en el epitelio de los órganos sexuales y el ano. Las verrugas no desaparecen, con el tiempo aumentan en número. Hay ardor o comezón alrededor de las mismas en los órganos sexuales.
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina o por el recto, o durante sexo oral con alguien que tiene verrugas genitales.
Tratamiento
Se pueden transmitir las verrugas genitales a su compañera /o sexual. Salen más verrugas y es más difícil hacer que desaparezcan. Una madre con verrugas genitales puede contagiar a su bebé durante el parto. Si bien es poco frecuente, se puede llegar en condiciones especiales, a que después sean lesiones precancerosas.
GONORREA
La gonorrea es una de las ETS más comunes. También se le conoce como blenorragia. Es producida por una bacteria llamada gonococo (Neisseria Gonorreae). Algunas personas, principalmente mujeres, pueden no tener los síntomas ni molestias mayores y estar infectadas con gonorrea.
Observación
Los síntomas aparecen entre los 2 y los 21 días de tener relaciones sexuales. Casi todas las mujeres y algunos hombres no presentan síntomas (aunque tengan la enfermedad).
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina, por el recto, o durante sexo oral con alguien que tiene gonorrea.
Tratamiento
En la mujer: si la gonorrea no recibe el tratamiento adecuado y oportuno, la infección puede afectar los órganos sexuales internos, como el útero, las trompas de Falopio o los ovarios o llegar a causar peritonitis, con el grave peligro de quedar estéril a través de las secuelas cicatrizales que deja en los órganos comprometidos.
En el hombre: cuando la infección llega hasta los conductos espermáticos y testículos, si no recibe tratamiento médico oportuno y se deja la enfermedad por mucho tiempo, la gonorrea puede producir graves daños en el organismo en zonas alejadas de los genitales, como por ejemplo, alteraciones en el cerebro, corazón, hígado, riñones, huesos y otros órganos importantes.
Otra afección similar en sintomatología, es la infección por clamidias, que es causante de la mayoría de las uretritis no-gonococcicas. Esta puede producir una infección más grave, puede dañar el corazón, o producir enfermedades de la piel, artritis o ceguera.
Se puede transmitir la infección por clamidias a su compañero /a sexual. Una madre que tiene infección por clamidias puede llegar a contagiar a su bebé durante el parto
SIFILIS
La sífilis es producida por una espiroqueta (bacteria) llamada Treponema Pallidium.
Observación
La primera manifestación de la sífilis es una pequeña úlcera o llaga de color rojizo-café, llamada "chancro", que aparece en los órganos sexuales del hombre o de la mujer, aproximadamente unas dos o tres semanas después del contacto sexual infectante (sífilis primaria). Esta úlcera o llaga no duele y generalmente desaparece después del algún tiempo, más rápido aún si toma algún antibiótico sin consultar al médico, por lo que la persona puede pensar que está curada, cuando en realidad no es así. Los análisis de sangre todavía son negativos.
De seis semanas a seis meses después del contacto sexual y mucho tiempo después de que la llaga ha desaparecido, pueden salir una erupciones en la piel de la espalda, las palmas de la mano y las plantas de los pies (sífilis secundaria) Los análisis de sangre son positivos.
Estas erupciones o manchas también desaparecen espontáneamente y una vez más la persona puede creer que se a curado mientras la enfermedad continúa su avance dentro del cuerpo, la persona puede sentirse bien, pero los microbios de la sífilis continúan en el cuerpo durante muchos años (sífilis latente) siendo detectables por estudios de laboratorio. Finalmente, varios años después de la infección primaria, se desarrolla la última etapa de la sífilis (sífilis terciaria), con la aparición de lesiones en órganos alejados de los genitales denominadas "gomas sifilíticas" La persona puede quedar con severos problemas mentales o parálisis.
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina o por el recto, o durante sexo oral con alguien que tiene sífilis.
Tratamiento
Los daños que sufre la persona con sífilis son proporcionales a la etapa en que está la enfermedad cuando se inicia el tratamiento.
En la etapa primaria la restitución sin secuelas es posible; en la secundaria ya hubo lesiones irreparables y en la etapa terciaria son los más peligrosos y destructivos para el organismo; grandes lesiones o úlceras en la piel de diferentes partes del cuerpo, deformación de los huesos y las articulaciones y graves daños en el sistema nervioso central con problemas mentales, o parálisis. Puede causar daño al corazón o al cerebro, la ceguera o la muerte.
Otra forma en que se puede manifestar la sífilis, es la sífilis congénita, la mujer embarazada con sífilis, le puede trasmitir la enfermedad al feto, antes de nacer. El recién nacido puede presentar un brote en la piel, especialmente alrededor de la nariz y el ano, y en palmas de manos y plantas de pies. Puede presentar además, coloración amarillenta en su piel y ojos, desnutrición y abdomen aumentado de tamaño por el crecimiento de su hígado y bazo.
CHANCRO BLANDO
El chancro blando es una ETS producida por una bacteria llamada Haemophilus ducrey, que produce una úlcera o llaga con pus, de 2 a 5 días después del contacto sexual con una persona infectada. Esta úlcera posteriormente empieza a aumentar de tamaño y se hace más profunda. Por lo general es dolorosa, sucia, y sangrante.
En la mujer la úlcera del chancro blanco se localiza generalmente en la parte posterior de los órganos genitales o en la vagina. Tanto en el hombre como en la mujer, se presenta un ganglio inflamado en la región inguinal, muy doloroso. Esta enfermedad no desaparece sin un tratamiento médico adecuado.
CODILOMA ACUMINADO
También conocido como "cresta de gallo", es producida por el Virus de Papiloma Humano (HPV) Las verrugas pequeñas en los genitales o en el ano aparecen de 2 a 3 meses después del contacto sexual.
Sin tratamiento estas verrugas comienzan a crecer, a extenderse y a juntarse en forma similar a una coliflor. Esta enfermedad puede asociarse, dependiendo de la cepa de virus infectante, con el cáncer del cuello del útero, por lo que se recomienda que toda mujer sexualmente activa, se realice un examen de Papanicolau al menos una vez al año, y en caso de salir positivo, consultar al ginecólogo inmediatamente.
HERPES GENITAL
Es producido por el virus de Herpes Tipo II. En principio se manifiesta por pequeñas ampollas de agua que se localizan en el pene o en la vulva. Estas ampollas son sumamente dolorosas y producen ardor espontáneamente y más aún durante la relación sexual. En algunas ocasiones estas ampollas se pueden romper, creando lesiones abiertas, como llagas.
Observación
Los síntomas aparecen entre los 2 y 30 días después de tener relaciones sexuales. Algunas personas presentan síntomas (aunque no tengan la enfermedad) como de gripe. Pequeñas ampollas dolorosas en los órganos sexuales o en la boca. Comezón o ardor antes de que aparezcan las ampollas. Las ampollas duran de 1 a 3 semanas. Las ampollas desaparecen, pero todavía se tiene herpes, y las mismas pueden volver a aparecer.
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina o por el recto, o durante sexo oral con alguien que tiene herpes genital.
Tratamiento
Se puede transmitir el herpes a su compañero /a sexual. El herpes no se cura, una vez que se ha infectado, se tiene el virus, pudiendo presentar lesiones sólo en períodos de inmunodepresión, como los producidos por afecciones gripales, por ejemplo. Una madre que tiene herpes puede contagiar a su bebé durante el parto.
URETRITIS NO-ESPECIFICA
Son producidas por microbios como la chlamydia, el micoplasma o los ureoplasma. Esta enfermedad se caracteriza por la presencia de un flujo genital de color claro o cristalino y secreción uretral, con poca sensación de dolor. En el hombre da síntomas de uretritis, con secreción y ardor miccional. Tienen importancia porque puede a semejanza de la gonococcia, producir esterilidad tanto en el hombre como en la mujer, y en los recién nacidos de madres que padezcan esta uretritis, son las causas más frecuentes de neumonías en los primeros 6 meses de la vida del niño.
Observación
Tanto hombres como mujeres pueden contraer esta enfermedad. Los síntomas aparecen entre 1 y 3 semanas después de tener relaciones sexuales. Casi todas las mujeres y algunos hombres no presentan síntomas, aunque tengan la enfermedad. Se ve la salida de una secreción amarilla o blanca del pene. Ardor o flujo vaginal. Ardor o dolor al orinar.
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina o por el recto, o durante el sexo oral con alguien que tiene esta enfermedad.
Tratamiento
Se puede transmitir la infección a su compañero /a sexual. Puede conducir a una infección más seria. Se pueden dañar los órganos reproductores. En las formas graves, tanto hombres como mujeres pueden quedar estériles. Una madre que tiene la infección puede contagiar a su bebé durante el parto.
VAGINITIS
Observación
Algunas mujeres no presentan síntomas. Inicia con un ardor, comezón o dolor en la vagina. Flujo genital más abundante que el normal. El flujo genital tiene olor fuerte y apariencia distinta a la normal.
Contagio
La infección con distintos gérmenes durante el embarazo, después de el uso de antibióticos o pastillas anticonceptivas, la menstruación o la diabetes, también pueden causar vaginitis. Se transmite durante las relaciones sexuales, ya sea por la vagina, el recto, o durante el sexo oral. Los hombres pueden transmitir la infección sin presentar síntomas.
Tratamiento
Se puede contagiar a su compañero /a sexual. Las molestias continuarán. Los hombres pueden tener infecciones en la próstata y la uretra. Se debe consultar a su médico inmediatamente.
INFECCION POR CLAMIDIAS
Ya fue descrita conjuntamente con las uretritis no específicas o no gonocóccicas.
Observación
Los síntomas aparecen entre los 7 y 21 días después de tener relaciones sexuales. La mayoría de las mujeres y algunos hombres no presentan síntomas, aunque tengan la enfermedad.
En las mujeres: se observa un flujo genital. Ocasionalmente, sangrado por la vagina intermenstrual. Ardor o dolor al orinar.
Dolor en el abdomen, a veces con fiebre y náuseas.
En los hombres: secreción de un líquido blanco del pene. Ardor o dolor al orinar.
Contagio
Se transmite durante las relaciones sexuales, ya sea por la vagina, por el recto, o durante el sexo oral con alguien que tiene la infección.
Tratamiento
Se puede transmitir la infección a su compañero /a sexual. Puede conducir a una infección más grave. Se pueden dañar los órganos reproductores. En las formas graves, tanto hombres como mujeres pueden quedar estériles. Al igual que en todos los casos anteriores, lo mejor es consultar con su médico.
Descargar
| Enviado por: | Ainara |
| Idioma: | castellano |
| País: | España |